![]() Скачать №1 2011 г. в формате PDF
Скачать №1 2011 г. в формате PDF
СОДЕРЖАНИЕ
Юбилеи
- К 120-летию Осипа Мандельштама и 90-летию ГНЦ социальной и судебной психиатрии им. В.П.Сербского
- К 90-летию проф. А.К.Ануфриева, московского НИИ психиатрии и ГНЦ социальной и судебной психиатрии им. В.П.Сербского
С XIII съезда НПА России
- Кризис научной рациональности как культурный фон возникновения и развития антипсихиатрии. Часть 1 – П.Д.Тищенко
- Конец эпохи врачевания – Виктор Тополянский
Актуальные проблемы психиатрии
- Позиция НПА России в отношении заместительной терапии
- Субдепрессивные состояния при алкоголизме – Ю.Е.Варфоломеева
- Патохарактерологический и психопатологический преморбид больных с психогенно-спровоцированными психозами шизофренического спектра – А.А. Шмилович
Клинические разборы
Из классического наследия
- Психология шизофрении – Йозеф Берце (Вена)
Психиатрия и право
- Лёд тронулся, господа судебные эксперты – Ю.Н.Аргунова
- Реформы законодательства в сфере дееспособности и опеки в Эстонии: уроки для России – Эве Пилт, Дмитрий Бартенев
Из досье эксперта
Из практики
- 12-летний опыт организации психотерапевтической и психологической помощи соматическим больным с пограничными психическими расстройствами в многопрофильной больнице – В.Н.Прокудин
- Необычная форма диссимуляции у больных алкоголизмом – А.Ю. Магалиф
История психиатрии
- Анатолий Кузьмич Ануфриев в живой жизни – В.Г.Остроглазов, Ю.И.Либерман
- К истории психиатрической службы Республики Алтай – И.Д.Санашева (Горно-Алтайск)
Хроника
- Седьмой пироговский съезд
- XVI Консторумские чтения
- Семинар пациентских организаций
- Поездка в Санкт-Петербург
- Семинар в Пскове
Психопатология и творчество
- Обитатель Венеры – И.Б.Якушев (Северодвинск)
- Как сказать – Сэмюэль Беккет
К 120-летию Осипа Мандельштама и 90-летию ГНЦ социальной и судебной психиатрии им. В.П.Сербского
Вертикаль власти в судебной психиатрии вместо власти профессиональных ценностей
Пример Е.К.Краснушкина в деле О.Э.Мандельштама (1891-1938)
«Хочу, чтоб всюду плавала свободная ладья;
И Господа, и дьявола равно прославлю я», —
сказал Брюсов. Это убогое «ничевочество»
никогда не повторится в русской поэзии.
О.Мандельштам, 1921 г.

Осип Эмильевич Мандельштам – один из самых выдающихся поэтов XX века, мастер прозы и проникновенных филологических работ, драматическая судьба которого – впору его стихам – с беспримерной силой Орфея в аду запечатлела страшную эпоху террора тоталитарного государства, длившегося 36 лет. Поэт тончайших переживаний, чувствовавший дуновения смыслов, оттенки тишины и ход времени, так глубоко проникший в материю языка, что его образность раскрывала неизречимое, он оказался в живодерне, затоптанный грязными сапогами. Везде он вел себя свободно и мужественно. В период двух арестов – в 1934 г. и 1938 г., в пути на Колыму в пересыльном лагере близ Владивостока — у него было два психотических эпизода. Первый помог ему оказаться в Воронеже, а не остаться в Чердыне, а второй привел к истощению из-за идей отравления и, в конечном счете, к гибели в 48 лет. Даже урки считали его ненормальным, но таких было тогда треть состава, хотя он явно выделялся и на этом фоне. В Чердыне было «напряженное ожидание казни, навязчивая идея самоубийства», он выбросился со второго этажа. В пересыльном лагере он был убежден, что его хотят отравить, но «боялся только казенных рук и казенной пищи», а также каких-то прививок, которые лишают человека воли. Изможденный, он преображался, когда читал стихи, и мог читать часами. Творчество Мандельштама, в частности его письма, переполнено такой человечностью, такой нежностью и любовью к близким, таким безудержно дерзким отпором оскорбителям, а поведение столькими безобидными чудачествами, что, зная его поэзию, делается не по себе прикладывать к нему психиатрические мерки. Все же в его случае это просто, так как на поверхности первоначально кратковременное, а в последний раз затяжное реактивное состояние. Наличие такого анамнеза и такой славы в отношении поведения, более того, прежнее личное знакомство, не помешали одному из ведущих наших судебных психиатров отправить Мандельштама на верную гибель.
До 1931 года в советской России широко практиковалась уменьшенная вменяемость и невменяемость психопатов, обоснованная Н.П.Бруханским и П.Б.Ганнушкиным, и спасшая многих в годы революционного террора. Но накануне Большого Террора власть всячески сужала число экскульпируемых. Так, согласно статистике Института судебной психиатрии им. Сербского «процент психопатов, признанных невменяемыми, равнялся в 1922 году 46,5%, в 1935 г. – 3%, в 1945 г. – 12%» [ Фейнберг Ц.М. Судебно-психиатрическая экспертиза и опыт работы Ин-та им. проф. Сербского – М., 1935 ]. В 2004 году — «не более чем 3-5%» [ Шестакович Б.В.// Руководство по судебной психиатрии – М., 2004, с. 237 ]. А в 1936 г. в резолюции Второго всероссийского съезда психиатров было записано: «Считать расширительную диагностику шизофрении теоретически и практически вредной». Эти решения, устраняющие помехи карательной деятельности НКВД, привели к уничтожению огромного числа людей с психическими расстройствами. Такого рода резкие повороты в официальной науке обычно осуществлялись передачей монополии той научной (или квазинаучной) школе, доктрина которой соответствовала проводимому политическому курсу.
Поворот в отношении вменяемости психопатов осуществил, начиная с 1931 года, в своей экспертной практике один из организаторов Института судебной психиатрии им. Сербского (1921 г.) проф. Е.К.Краснушкин, вопреки вышедшему всего за три года до этого в 1928 г. первому советскому руководству по судебной психиатрии Николая Павловича Бруханского с предисловием П.Б.Ганнушкина (декабрь 1927 г.), где, в частности, было написано: «С удовлетворением отмечаем точку зрения автора по отношению к «психопатам»; он считает, что в некоторых случаях психопатия, постоянные изъяны личности настолько могут быть велики, что их носители должны признаваться невменяемыми. По отношению к «реактивным психозам» автор считает – и мы это также охотно подчеркиваем – что в известных случаях приходится настаивать перед Судом на прекращении дела и признавать заболевших неответственными» [ Бруханский Н.П. Судебная психиатрия – М., 1928 (440 стр.) ].
Краснушкин превратил описанную Ганнушкиным (учеником и ассистентом которого он был до 1925 г.) «динамику» психопатий в «изменчивость» психопатий, когда «один тип может сменить другой» [ Краснушкин Е.К. Избранные труды – М., 1960 ], а его продолжатели пошли еще дальше в духе набиравшего силу «учения акад. Т.Лысенко» (травля Н.Вавилова началась с 1936 г.) с его абсолютизацией влияний среды и перевоспитания.
В 1938 г. Краснушкин освидетельствовал О.Э.Мандельштама, которого знал лично [ В воспоминаниях Надежды Мандельштам (Вторая книга, М., 1999, с. 128) читаем: «Однажды Якулов потащил нас к Краснушкину, где пили до одурения, но больше соблазнить Мандельштама бесплатной водкой не удалось» ] и о реактивном психозе которого во время ареста 1934 года не мог не знать. Он был на 6 лет старше О.Э.
Акт медицинского освидетельствования О.Э. Мандельштама 24 июня 1938 г.
1938 года, июня 24 дня, мы, нижеподписавшиеся, свидетельствовали во Внутренней тюрьме НКВД заключенного – МАНДЕЛЬШТАМ Осипа Эмильевича, 47 лет, причем оказалось, что он душевной болезнью не страдает, а является личностью психопатического склада со склонностью к навязчивым мыслям и фантазированию.
Как недушевнобольной – ВМЕНЯЕМ.
Председатель Комиссии Военврач 2 ранга СМОЛЬЦОВ.
Члены-консультанты, психиатры БЕРГЕР [ Консультант-психиатр санотделения АХУ НКВД ], КРАСНУШКИН
А ведь при судебно-психиатрическом освидетельствовании «нельзя не считаться с вопросом о влиянии на некоторых из них тюремного режима» [ Халецкий А.М. // Фейнберг Ц.М. (ред). Сборник организационно-методических материалов по судебрно-психиатрической экспертизе – М., 1941 ]. Но за год до этого в 1937 г. был арестован и вскоре погиб Н.П.Бруханский. Ганнушкин умер в 1933 г., Розенштейн в 1935. Они подвергались в конце жизни нападкам, а жена и дочь Розенштейна спустя год после его смерти были репрессированы. «На январь 1937 года в тюрьмах и лагерях уже находилось 5 миллионов человек. С января 1937 года по декабрь 1938 года было арестовано 7 миллионов человек (не считая уголовников). Из них было расстреляно около 1 миллиона, умерло в заключении еще около 2 миллионов». «Каждых трех из пяти в 1938 г. расстреливали. Оказавшись в числе прошедших сквозь это «сито» судьбы, но будучи приговоренным не к ссылке или высылке (таких в 1938 г. было всего 3%), а к отправке в ГУЛАГ, Мандельштам – со своим здоровьем и «пятью годами лагерей» на Колыме – также получил фактически смертный приговор, но с переносом места и с отсрочкой времени его исполнения. С момента ареста до дня смерти пройдет всего шесть с половиной месяцев: большего О.Э. вынести не смог и 27 декабря 1938 г. умер» (из «Книги доносов, допросов и обвинительных заключений» Павла Нерлера – «Слово и ”дело” Осипа Мандельштама». М., 2010).
Хотя общепринятый с древности принцип освобождения от наказания лиц с психическими расстройствами в тоталитарных странах легко попирается, профессиональный долг психиатра – отстаивать его всеми способами.
Евгений Константинович Краснушкин (1885-1951) – ученик Г.И.Россолимо (1910-1911), А.Н.Бернштейна (1912-1914) и П.Б.Ганнушкина (1919-1925), автор ярких работ по клинической психиатрии и курса по судебной психиатрии, читавшегося им на медфаке Первого МГУ (1922-1931), вышедшего в 1925 г. в качестве пособия для юристов, разоблачитель симуляции Рудольфа Гесса на Нюрнбергском процессе и, наконец, один из организаторов института судебно-психиатрической экспертизы им. Сербского в 1921 г. («по его докладу и при его непосредственном участии»), вопреки всему этому и многим другим заслугам, — показал в деле Мандельштама пример поведения, недостойного психиатра, пример того, как не должен поступать психиатр.
Старые психиатры рассказывали, что при Краснушкине все замолкали, — у него была дурная слава доносчика. Он активно помогал следователям НКВД получать необходимые показания и готовить подэкспертных к показательным процессам, что достигалось, как известно, психологическими пытками.
Советская традиция переписывания истории с мифологизацией одних фигур и вымарыванием других из всех ссылок и даже общих фотографий, жива до сих пор. Прославляя Краснушкина, умалчивают о вкладе Бруханского; рассуждая о научных направлениях, полностью игнорируют кровавый исторический контекст. А между тем, ошибки и недостойные поступки выдающихся деятелей не следует скрывать, на них надо учиться, как с неслыханной откровенностью на собственном примере показал нам Н.И.Пирогов. Вместо того, чтобы продолжить этот завет как национальную традицию, мы видим прямо противоположное: очевидные факты истории нашей судебной психиатрии и Государственного научного центра социальной и судебной психиатрии им. В.П.Сербского отрицаются, потом признаются, а сейчас снова отрицаются. Сама экспертная практика этого учреждения сплошь и рядом определяется отнюдь не профессиональными интересами, нарушая главную заповедь врача. В результате, здоровых объявляют психически тяжело больными, как генерала П.Григоренко или полковника Ю.Буданова, исключительные состояния (как например, майора Д.Евсюкова, актера Ф.Яловеги) – нормой, а больных – здоровыми (как дипломата Платона Обухова). Чего можно добиться, что можно воспитать, и что можно вызвать таким образом действий? Ведь для самой власти разрушительно в любом деле иметь вместо эксперта флюгер, эксперта «чего изволите?».
Ю.С.Савенко
К 90-летию проф. А.К.Ануфриева, московского НИИ психиатрии и ГНЦ социальной и судебной психиатрии им. В.П.Сербского
«А все-таки…» власть профессиональных ценностей неистребима
Пример А.К.Ануфриева (26.12.1930 — 18.12.1992)
 Анатолий Кузьмич Ануфриев – гордость отечественной психиатрии. Его фигура обнимает три ведущих психиатрических учреждения страны: Институт судебной психиатрии им. В.П.Сербского, где он работал в качестве заведующего детским отделением, а затем главного врача (1962-1970), Московский НИИ психиатрии, где он выступал в роли руководителя объединенных под его началом отделений социальной реабилитации психических заболеваний, аффективных психических расстройств, детской психиатрии и психозов позднего возраста (1970-1981), и, наконец, Институт психиатрии АМН СССР (ныне НЦПЗ РАМН) где он был руководителем отдела внебольничной психиатрии (1981-1991). В конечном счете его отовсюду бесцеремонно вытесняли и отторгали, как чужака, людьми совершенно другой складки, другого уровня и других устремлений.
Анатолий Кузьмич Ануфриев – гордость отечественной психиатрии. Его фигура обнимает три ведущих психиатрических учреждения страны: Институт судебной психиатрии им. В.П.Сербского, где он работал в качестве заведующего детским отделением, а затем главного врача (1962-1970), Московский НИИ психиатрии, где он выступал в роли руководителя объединенных под его началом отделений социальной реабилитации психических заболеваний, аффективных психических расстройств, детской психиатрии и психозов позднего возраста (1970-1981), и, наконец, Институт психиатрии АМН СССР (ныне НЦПЗ РАМН) где он был руководителем отдела внебольничной психиатрии (1981-1991). В конечном счете его отовсюду бесцеремонно вытесняли и отторгали, как чужака, людьми совершенно другой складки, другого уровня и других устремлений.
Но наперекор всему этому, именно он, Анатолий Кузьмич, выбившийся из глухого чувашского угла, прошедший два нацистских концлагеря и выживший вопреки двум побегам, а потом сталинским репрессиям в отношении прошедших плен, всю жизнь непрактичный, доверчивый, деликатный бессребреник, и в то же время отважный, решительный в трудных коллизиях, прямодушный, принципиальный человек, влюбленный в свой предмет, ставший недосягаемым мастером клинических разборов, ошеломлявших хотя бы раз на них побывавших, он не просто внес неоценимый вклад в наш предмет, а стал высоким примером творческого взлета и достойного поведения перед лицом всех препятствий.
Чуждый интриг, всю жизнь беспартийный (а что это значило трудно понять нынешнему поколению), он был всецело погружен в проблематику клинико-психопатологических разграничений больных с пограничными расстройствами и больных шизофренией, и их социальной реабилитации, в прояснение самой темной области – витальных гетерономных ощущений и нозологических различий сенесто-ипохондрических протопатических переживаний. Его лекции – поражавшие глубиной и оригинальностью – сразу становились классикой. Увы, только немногие из них были напечатаны (НПЖ, 1992, I-II; 2005, IV). Профессиональные качества Анатолия Кузьмича настолько впечатлили А.В.Снежневского, что его безусловная активная поддержка позволила А.К., при всех его обывательских минусах, занимать высокое должностное положение.
Как эксперт ВАК’а А.К. проявлял естественную для себя принципиальность, вызывая множество неудовольствий и обходных приемов у ряда представителей официальной психиатрии.
На российско-немецком симпозиуме в Кельне в 1992 году, официально планировавшемся «специально под А.К.», под возможность впечатлить немецких коллег его психопатологической утонченностью, ему, в результате закулисной игры, не дали даже выступить.
Анатолий Кузьмич – это тот не названный аноним, ответы которого составили смысловой стержень монографии «Диагностические ошибки в судебно-психиатрической экспертной практике» Николая Георгиевича Шумского, — еще одной яркой фигуры, которая составляет реальную славу Центра им. В.П.Сербского, но никогда не называется, как и имя Анатолия Кузьмича. Они подавали пример совсем другого поведения, других поступков, не такой, как Е.К.Краснушкин. Такие люди облагораживают свое окружение.
Вступление Анатолия Кузьмича в НПА России, его активное участие в первых выпусках нашего журнала произвело сильное впечатление на многих руководителей психиатрической службы.
А.К. – при всей своей парадоксальной контрастности с окружением – характерное явление как для ответственной, так и зарубежной психиатрии, и не только психиатрии, — в каждую эпоху в каждой стране можно найти такой же, в стороне от основного потока, чистый родник, знать путь к которому многого стоит. Но это значит: понимать, ценить и реально следовать. Казалось бы, Т.И.Юдин с предельной ясностью показал значение фигуры П.И.Якобия, но когда и как осмыслили это на кафедре социальной психиатрии? Казалось бы, в монографии ГНЦ социальной и судебной психиатрии им. В.П.Сербского о проф. В.П.Сербском достаточно полно и ярко представлены его достойная позиция и реальные примеры отношений с властями, но, увы, перед нам все еще только камуфляжное самонаименование.
У Анатолия Кузьмича осталось много преданных учеников. Особенно следует выделить доктора мед.наук Виктора Гавриловича Остроглазова, следовавшего за ним, не считаясь с материальным ущербом для себя, и подготовившего сейчас антологию воспоминаний об Анатолии Кузьмиче, которую мы начинаем публиковать с этого выпуска журнала.
Ю.С.Савенко
Кризис научной рациональности как культурный фон возникновения и развития антипсихиатрии. Часть 1
Часть 1
П.Д.Тищенко
С XIII съезда НПА России
Антипсихиатрия – частное проявление кризиса научной рациональности, перехода от монологизма к диалогизму, диалогу процедур объяснения и понимания, доброжелательному отношению к инако-мыслию.
Ключевые слова: антипсихиатрия, научная рациональность
Проблема. Предлагаемая вниманию читателя статья могла бы быть названа иначе. Например, так: «Как возможно инако-мыслие в науке и этике с философской точки зрения?» или «Как возможно инако-мыслие в самой философии?». Антипсихиатрия возникает с необходимостью в определенном культурном контексте, в котором радикально начинает меняться отношение к другому, к его необычности и нередуцируемости к представлению о самом себе. Если библейская заповедь требует от нас «возлюбить ближнего как самого себя», то мы полагаем более актуальным иной императив: «возлюби ближнего как другого, как твоего возможного друга». И эта возможность не ущемление того другого, а возможность в общение через множественность мнений осознать и почувствовать то в себе, что превышает каждого из нас (К.. Ясперс).
Поэтому речь идёт не столько о политическом инакомыслии, благородные традиции которого защищает в современной российской ситуации Независимая психиатрическая ассоциация, сколько о желании разобраться, что стоит за историческим событием возникновения антипсихиатрии на фоне со-временной культуры, вбирающей в себя тектонические подвижки в естественнонаучных и социогуманитарнных познавательных практиках. Общим знаменателем отмеченных обстоятельств является кризис рационализма. Его (кризиса) симптомы, во множестве наблюдаются в науке и философии (включая этику).
Генезис антипсихиатрии не может быть понят вне контекста помеченных выше событий. По сути – это еще одна попытка теоретически и практически понять идею инакомыслия в том культурном пространстве, которое заняла новоевропейская психиатрия. Конечно, как и любое человеческое дело антипсихиатрия не представляет собой чего-то однородного и однозначного. В ней есть и интереснейшие идеи, и расхожая, удобная для политиканства идеология. В своих рассуждениях об этом будем ориентироваться на реконструкцию манифеста антипсихиатрии, предложенную Ю. С. Савенко [ Савенко Ю. С. Латентные формы антипсихиатрии как главная опасность Независимый психиатрический журнал.С. 13-17 ].
Автор выделяет следующие позитивные аспекты антипсихиатрической критики традиционной психиатрии:
- «тюремный режим» психиатрических больниц;
- сегрегация больных в специализированных больницах;
- лишение психически больных прав человека;
- вмешательство психиатров в общественную жизнь в роли полицейских;
- и расширительная диагностика психиатрических заболеваний.
При этом сомнительными он считает такие обвинения со стороны антипсихиатрии как:
- отсутствие удовлетворительных критериев психической болезни;
- отсутствие объективных методов установления психического расстройства;
- произвольность нозологической классификации;
- фармакотерапия – не столько лечение, сколько «цепи, наложенные изнутри»;
- отрицание понятия психической болезни и самой психиатрии как формы социального контроля и политического насилия.
Как подчеркивает Ю. С. Савенко: «Реализация первой части программы показывает, что реальное антипсихиатрическое движение сыграло высоко позитивную роль в гуманизации психиатрической службы и в развитии научной психиатрии, что не соответствует обозначению «антипсихиатрия», за которым, поэтому адекватно оставить негативную часть манифеста» [ Там же ].
И хотя философия не может играть роль третейского судьи в споре профессионалов, но позволю себе предположить, что и «негативная» часть – так же работает на «гуманизацию» психиатрии.
Чтобы аргументировать данное утверждение вновь процитирую автора: «…прямые непосредственные формы антипсихиатрии (даже в своей негативной части) не разрушают, а развивают и укрепляют психиатрию. Это то же самое измерение, полюсы одной шкалы. Проблема антипсихиатрии фундаментальна для психиатрии, она охватывает свои антитезы, оппозиции, полярности, все то, что конституирует психиатрию, как автономную науку, особую профессию и самостоятельную организационную структуру» [ Там же ]. Психиатрия и антипсихиатрия образуют интервал на «одной шкале», в рамках одного «измерения», заданный системой антитез и оппозиций друг к другу. И, если развернуть высказанную идею, то нетрудно заметить, что в отношении друг друга они выступают в качестве своеобразных «мер». Психиатрия, отвечая на вызов антипсихиатрии – ее претензии, приходит в сознание себя как особого «автономного субъекта», но ведь и антипсихиатрия в том же самом контексте социального взаимодействия так же определяет себя, откликаясь на встречную критику, в своем своеобычном виде. Содержание ее внутреннего самосознания в момент рождения и в последующем процессе концептуального разворачивания выступало непосредственно как оспаривание идей и практик психиатрии, а, следовательно, было предопределено смыслом последней.
Осмысление событий, происходящих в интервальной ситуации, в среде между психиатрией и антипсихиатрией, позволяет дать первое истолкование возможности инакомыслия и тем самым вернуться к непосредственно заявленной теме. Но прежде, все-таки, что такое инако-мыслие и как его измерить. Каждый из полюсов оказывается источником меры развития и формирования другого таким образом, что ни один из них не поглощает другого в качестве особой точки зрения (как часть поглощается целым). Теперь от общего рассуждения перейдем к истолкованию высказанных антипсихиатрией претензий, которые автор счел «негативными». Для того, чтобы аргументировать их позитивный смысл, попробуем сделать перевод помеченных выше проблемных зон на язык современной философии и методологии науки. Но, прежде, добавим еще одну справедливую «претензию», которая нередко звучит в дискуссиях вокруг антипсихиатрии. По мнению многих критиков, недостатком традиционной психиатрии является ее опора на биомедицинскую модель, аналогичную той, которая господствует в соматической медицине. Конечно же, достаточно много психиатров знакомы с работами К. Ясперса, Л. Бинсвангера, М. Босса, В. Франкла и других сторонников экзистенциальной или личностно ориентированной психотерапии. Однако вопрос не в этом, а в характере образования и организации психиатрической службы, в которых фармакотерапия играет превалирующую роль в отношении остальных личностно ориентированных методов лечения. Психиатры не получают серьезного образования в области современной философии и психологии. А если согласиться, что архитектура – это идеология, застывшая в камне, то общность структурирования архитектурных пространств психиатрических и соматических больниц в явной форме указывает на общность лежащих в основе идей болезни и врачевания.
С учетом сказанного, попробуем перевести острые проблемы, поставленные антипсихиатрией на язык философии науки. Следует сразу же отметить, что перевод является не простым пересказом, а как убедительно показывает Н.С. Автономова, специфическим гуманитарным исследованием [ Автономова Н.С. Познание и перевод: Опыты философии языка. М.: РОССПЭН, 2008 ], который в явном виде предъявляет необходимые формы взаимодействия естественнонаучного и социогуманитарного знания. Тем самым мы из внутренних проблем, поставленных антипсихиатрией в «негативном» смысле слова, выходим на уровень решения задач, резонирующих с традиционными философскими проблемами.
Если исключить на время упрек к фармакотерапии, то в четырех оставшихся претензиях мы видим следующие подлежащие аргументы. Первым, и вероятно главным, является субъективность, по мнению критиков, присущая современному психиатрическому знанию. Удовлетворительных критериев нет, единой общепринятой классификации нозологии нет, объективных методов диагностики нет, а, следовательно, и самого предмета психиатрии нет, – постольку, поскольку они, перечисленные категории, серьезно могут различаться в зависимости от субъективной точки зрения того или иного ученого, той или иной психиатрической школы. Второй аргумент, как бы подкрепляющий первый, заключается в указании на множественность и пестроту теоретических представлений в психиатрии. Третий, вытекающий из первых двух как неизбежное следствие, обращает внимание на разнобой и неопределенность психиатрической терминологии. Одно и то же означаемое (например, шизофрения) может относиться к разным означающим, как и наоборот.
Конечно, более чем оправдано опровержение высказанных претензий изнутри психиатрической теории и практики. Ю. С. Савенко убедительно демонстрируют плодотворность данного подхода. Мы же, пойдем другим путем. Попробуем дестигматизировать звучащие в претензиях к психиатрии понятия субъективность, множественность и неопределенность, заодно, вернуть позитивный смысл весьма неудобному для классического научного мышления понятию релятивизм. Одновременно, по ходу решения поставленной задачи, мы укажем где, при каких условиях внутри естественнонаучного знания возникают дискурсы и практики, непосредственно относящиеся к гуманитарной эпистемологии [ Махлин В.А. Второе сознание. Подступы к гуманитарной эпистемологии. М, Знак.2009 ]. Укажем, тем самым, основания справедливости пятой из упомянутых выше претензий.
Множественность и мысль: назад к единству. Множественность претензий на обладание истиной и идеей блага является перманентным состоянием в истории человечества. Если и возможно говорить об особенностях современной ситуации, то, скорее всего, их следует искать в экзистенциальной реакции на осознание и переживание того факта, что достоверность, раскрывающая в «моем» сознании всё что есть и должно быть, ясность оказывается не ясной и недостоверной в сознании «другого». Конфликт и противостояние становятся необходимым аккомпанементом всякого суждения, претендующего быть услышанным и понятым. Субъект поступка, толкуемого расширительно, возникает в своей правоте и признанности дорогой ценой. Ценой признания за ним права быть компетентным — судить о частном с точки зрения всеобщего. Известно, что реакцией классического рационализма на множественность предлагаемых суждений об одном явлении, базис которого выстроен в эпоху Просвещения, было желание найти достоверное общезначимое основание, способное придать единство фактической множественности. Истолковать множественность как проявление единства одного всеобщего предсуществующего для всех сознания. Или как в советское время формулировали – единство многообразного.
Это был естественный ответ классической эпохи, смысл которого четко выражен Э. Гуссерлем срединного периода своего творчества – периода «Картезианских размышлений». В этот период он обращается к «Meditationes de Prima Philosophia» Декарта, рассматривая свою философию как неокартезианство, т.е. форму «радикального развития картезианских мотивов» [ Гуссерль Э. Картезианские размышления. Перевод Д.В. Скляднева. Санкт-Петербург, Наука, Ювента, 1998 С.49 ]. Главный тренд в его программе – преобразование философии «в науку с абсолютным обоснованием» [ Гуссерль Э. там же ]. И затем – реформа всех наук через их философское обоснование. Стимулом, который провоцирует это направление размышлений, является множественность философий, множественность опытов философствования. «Раздробленность современной философии, и ее бесплодные усилия заставляют задуматься. С середины прошлого столетия упадок западной философии, если рассматривать ее с точки зрения научного единства, по сравнению с предшествующими временами неоспорим. В постановке цели, в проблематике и методе это единство утрачено. Когда с началом Нового времени религиозная вера стала все более вырождаться в безжизненную условность, интеллектуальное человечество укрепилось в новой великой вере – вере в автономную философию и науку. Научные усмотрения должны были освещать и вести за собой всю человеческую культуру, придавая ей тем самым новую автономную форму» [ Гуссерль Э. цит.соч С. 54 ].
Абсолютное право философии и науки диктовать свою волю всей человеческой культуре было обосновано приписываемым им статуса автономного существования, как высшей субъектной привилегии, скорее даруемой по желанию сохранения единства, чем заслуженной по делу. Претензия на монопольное право сохранять единство современной культуры и вести за собой все человечество не выдержала критики временем. Вследствие зотеризма и замкнутости отвлеченный от жизненных проблем принцип единства был разобран «по рукам» согласно субъективным желаниям, представлениям о пользе, целесообразной деятельности и т.п. Был трансформирован до неузнаваемости, но не исчез. Его следы просматриваются в зоне поиска формы единства множественного и множественности единств.
Множественность и мысль: приятие множественного. В современной ситуации набирает мощь иной импульс. Если отбросить в сторону пену «постмодернизма» как массового столь же модного сколь и банального течения, а иметь в виду оригинальных философов типа М. Фуко, Ж. Деррида, Ж. Делёза Ю. Хабермаса, Г.-Г. Гадамера или П. Рикёра, то мы имеем иную экзистенциальную реакцию на вызов множественности. Она, как и всё остальное в философии, осмысляется по-разному, многоголосо. Но главный импульс реализуется до концептуального осмысления. Это импульс эффективности гуманитарного по большому счету доброжелательного отношения к инако-мыслию. Так или иначе, сегодня мысль в целях сохранения позитивной направленности на целостность мира, а не негативную конфронтацию разрушения, пытается уловить не единство многообразного, а событийную связанность инако-мыслящих сущих субъективностей (конкретных поступков философов или ученых, но и не только их).
Иными словами, если классическая философия пыталась дать аподиктически достоверные основания в рамках одного предполагаемого всеобщего сознания, то современная философия — требует учета эффектов со-бытия как минимум двух сознаний — шаг в сторону сложности и структурирующей ее относительности. Происходит радикальный поворот в философии от монологизма, характерного для классической естественнонаучной методологии, к диалогизму (М.М. Бахтин), рождающемуся в лоне социогуманитарного познания или точнее философии гуманитарных исследований (В.С. Библер, Н.С. Автономова Л.А.Микешина, Б.И.Пружинин, А. А.Михайлов, В. Л. Махлин и др.). Подчеркнем, что диалогизм не означает простого факта признания значимости другого сознания или сознания Другого. Речь идет о диалоге логик, различных способов миро-воззрения. При этом, диалогизм, как специфическая гуманитарная эпистемология, которая первоначально была обнаружена в собственно гуманитарной области, оказывается столь же насущен и для естествознания. В философии науки данное обстоятельство было обсуждено в многочисленных публикация об отношении процедур объяснения (рефлексивные естественнонаучные практики) и понимания (герменевтические практики истолкования смысла).
Попытка, первоначально доминировавшая в дискуссиях, дать основание для различения естествознания и гуманитаристики с учетом особенностей объяснения и понимания, в конечном итоге, обернулась достаточно редким единодушием –любая наука в реальности сложно организована и, поэтому, нуждается в обеих технологиях мысли – рефлексивной и герменевтической. И это неслучайно. Сложное сочетание монологического и диалогического сознания является следствием фундаментальных изменений в характере современной науки.
Продолжение, часть 2 — во втором номере журнала
Конец эпохи врачевания
Виктор Тополянский
Показано, как узкая профессионализация медицины и новые технологии ведут к формализации, технологизации и механизации врачебного искусства, выхолащивая его гуманную основу. Новое поколение врачей воспитано этим приобретением общества потребления. Это конец эпохи искусства врачевания.
Ключевые слова: новейшая история медицины, технологизация, коммерционализация..
На протяжении веков поведение врача у постели больного, независимо от его имущественного или социального положения, определяли три заповеди: пойми, помоги и не вреди! Фактически врачебная деятельность представляла собой нечто среднее между функциями детектива и священнослужителя. Первый устанавливал диагноз, рассматривая различные симптомы (а подчас их отсутствие) как конкретные улики, второй же принимал исповедь (собирал анамнез, согласно медицинской терминологии) и облегчал страдания больного. И тот, и другой – как ratio и emotio – были неразрывны в своем единстве, кардинальным этическим принципом которого неизменно оставалось требование: не вреди!
Сформулированные в незапамятные времена эти основные постулаты врачевания ныне мало кому известны. Тем не менее каждый, наверное, хотел бы видеть в своем персональном лечащем враче не только любознательность и эрудицию естествоиспытателя, знающего все на свете и еще немного сверх того; не только аналитический талант опытного сыщика, досконально расследующего непонятные для непосвященных и оттого пугающие проявления болезни; не только благожелательность рассудительного собеседника, получившего хорошее образование и способного обсуждать проблемы здоровья и патологии на доступном пациенту языке; но и чисто родительские или дружеские заботливость и участие. Никакие насмешки, упреки и даже проклятия, которыми осыпали иногда отдельных врачей, а то и медицину в целом присяжные острословы или безутешные родственники умершего пациента, не смогли, да и вряд ли смогут когда-нибудь подорвать эту наивную веру в чудо – доброго доктора, умеющего укрощать боль и успокаивать затрудненное дыхание, заживлять душевные раны и останавливать многодневную лихорадку, короче говоря, исцелять всевозможные недуги тела и души.
***
Патриархальные устои многовекового врачевания, основательно подточенные техническим прогрессом и философскими концепциями XIX столетия (от позитивизма до марксизма), рухнули в связи с Первой мировой войной. Массовые поступления в госпитали и лечебницы отравленных удушающими газами, больных сыпным тифом или пневмонией вынуждали врачей все чаще пренебрегать индивидуальной диагностикой и лечением, ориентироваться прежде всего на результаты экстренных лабораторных исследований (изредка на данные некоторых, еще достаточно примитивных медицинских приборов) и применять стандартные схемы терапии. Даже в хирургической практике, где раненых оперировали по сугубо индивидуальным показаниям, общий наркоз или спинномозговую анестезию проводили без учета индивидуальных противопоказаний к тому или иному препарату или методу обезболивания.
После войны Август Вассерман (немецкий ученый, разработавший метод распознавания сифилиса, повсеместно известный как реакция Вассермана) провозгласил: наступила пора устанавливать диагноз, не видя больного, на основании одних лишь лабораторных анализов. Его оппонент Фердинанд Зауербрух (один из основоположников грудной хирургии и будущий главный хирург Вермахта), в свою очередь, призвал коллег: «Назад из лаборатории к постели больного!». Однако сопротивляться новым, «передовым», как утверждали обычно, веяниям было и нерационально, и просто нелепо. С последних десятилетий XIX столетия прежнее врачебное мышление постепенно, а по окончании Первой мировой войны все более заметно сменялось технократическим.
Прямым последствием так называемого технического прогресса и связанной с ним трансформации врачебного сознания стала узкая специализация. Еще в 1929 году испанский философ Хосе Ортега-и-Гассет писал: «Раньше людей можно было разделить на образованных и необразованных, на более или менее образованных и более или менее необразованных. Но “специалиста” нельзя подвести ни под одну из этих категорий. Его нельзя назвать образованным, так как он полный невежда во всем, что не входит в его специальность; он и не невежда, так как он все-таки “человек науки” и знает в совершенстве свой крохотный уголок вселенной. Мы должны были бы назвать его “ученым невеждой”, и это очень серьезно, это значит, что во всех вопросах, ему неизвестных, он поведет себя не как человек, незнакомый с делом, но с авторитетом и амбицией, присущими знатоку и специалисту».
Согласно требованиям технического прогресса, в течение XX столетия от единой некогда медицины отделились свыше 200 узких специальностей. Сперва сформировались специалисты по болезням какой-либо физиологической системы (кровообращения, дыхания, пищеварения и т.д.); от них отмежевались специалисты по болезным какого-либо органа (сердца, бронхов, толстой кишки и т.д.); затем отпочковались специалисты по какой-либо одной болезни и, наконец, специалисты только одной методики. Широту кругозора и глубину понимания личности больного человека подменил ограниченный пределами его квалификации анализ узкого специалиста, не готового (и не выказывающего обычно особого желания) проследить хотя бы междисциплинарные связи и, тем более, логично объяснить все многообразие симптоматики у пациента из соседнего медицинского ведомства.
Вместе с тем стремление приблизить медицину к точным наукам, свойственное технократическому мышлению, обернулось в конечном счете внедрением в клиническую практику относительно жестких нормативов. Повсеместное утверждение неких параметров, соответствующих среднестатистическим догматам нормы, калибровка данных лабораторных исследований и показателей беспрерывно плодящихся медицинских приборов согласно эталонам нормы сопровождались по сути отказом от строго индивидуальной диагностики, а в результате – нарушением врачебных заповедей.
И теперь случайное отклонение какого-либо показателя от идеала нормы нередко вызывает у современного человека (особенно у лиц, внимательно читающих популярные медицинские издания) острый страх за свою жизнь и здоровье, одновременно побуждая узкого специалиста, не знакомого с функциональными расстройствами, на бесконечные поиски хоть какой-нибудь органической патологии. При любом повышении температуры тела у больного узкий специалист считает своим долгом немедленно приступить к лечению антибактериальными препаратами, зачастую и не пытаясь выяснить причину лихорадки. Даже педиатры в родильных домах назначают совершенно здоровым новорожденным мощные антибиотики только потому, что число лейкоцитов в крови младенца превышает, по мнению узких специалистов, одобренный медицинским начальством довольно абстрактный в сущности уровень нормы.
Расщепленная на множество узких специальностей медицина (medicina schistosa) доказала свое умение в ряде случаев устанавливать диагноз более достоверно, чем прежде, и помогать при некоторых неизлечимых раньше болезнях, но к искусству врачевания она никогда никакого отношения не имела. От былого единства врача-детектива и врача-священнослужителя остались ныне лишь трогательные воспоминания в истории медицины. Древние заповеди врачевания в начале XXI столетия понемногу забываются, и неустанно повторяемый в прошлом с каждой клинической кафедры девиз лечить не болезнь, а больного все чаще воспринимается узкими специалистами как давно опостылевшая сентенция вконец одряхлевших профессоров.
***
Помимо узкой специализации, технический прогресс принес с собой несколько неожиданных явлений, по сути дела своеобразных медицинских парадоксов. Отмечено, например, что в так называемых развитых странах сокращение заболеваемости и смертности от различных инфекций сочетается с нарастанием врожденной и хронической патологии. Более существенны, однако, два парадоксальных феномена последних десятилетий – фармакофилия и фармакофобия.
Интенсивное развитие фармацевтической индустрии породило иррациональную веру в абсолютное всемогущество лекарственных средств. Избыточное внимание к собственному самочувствию (с тревожными опасениями при малейшем его ухудшении), свойственное многим представителям общества потребления, наряду с более высокой, чем когда-либо прежде, информированностью населения о клинических признаках всевозможных патологических процессов, способствовали укреплению веры в медикаментозную панацею и распространению ее даже среди людей трезвомыслящих.
Ныне же настало время, когда фармаковерующие родители беспрестанно потчуют своих отпрысков новейшими (и, главное, энергично рекомендуемыми специалистами) препаратами при любом недомогании или просто на всякий случай; люди средних лет в трепетной надежде на предупреждение атеросклероза принимают дорогостоящие таблетки для снижения уровня холестерина в крови (ведь специалисты давно открыли, что страшней холестерина зверя нет); те же, кому довелось чем-нибудь переболеть, ежедневно поглощают (подчас горстями) различные лекарства от каждого симптома, найденного у них участковым терапевтом, неврологом или другим специалистом. Невозможно конкретизировать ущерб, причиняемый здоровью населения фармакофилией, которую поощряют или провоцируют современные специалисты.
Не менее показательна для современного человека и фармакофобия. Никто и никогда не подсчитывал процентное соотношение в популяции тех, кто наотрез отвергает даже чисто гипотетическую вероятность применения в отдельных случаях препаратов, синтезированных в фармакологических лабораториях. Ясно лишь, что ряды противников «химии» неисчислимы. Для всемерного сбережения своего здоровья они тоже прибегают к услугам узких специалистов, только не имеющих, как правило, официальных врачебных дипломов.
Одни из тех, кто испытывает стойкую фармакофобию, получают из рук знахарей неведомые снадобья народной медицины, другие прикладывают к больному месту какие-то камни, разогретые до нужной «специалисту по минералотерапии» температуры. Одни признают только лечение травами, другие – уринотерапию, предпочитая обычно детскую мочу. Одни ищут помощи у новоявленных колдунов, снимающих «сглаз» и «порчу», другие – у антропософов, обещающих быстро улучшить самочувствие пациентов даже при онкологических заболеваниях: надо только круглосуточно, через строго определенные промежутки времени (в зависимости от фазы луны и расположения планет) принимать разноцветные горошинки, очень напоминающие гомеопатические. Одни доверяют свои душевные раны потомственным магам и академикам оккультных наук, другие – самобытным психоаналитикам (не зная, видимо, что среди тех, кто попадает в зависимость от психоаналитика, частота самоубийств значительно выше, чем среди остального населения).
В алчной погоне за здоровьем одни употребляют в пищу только «экологически чистые» и не подвергнутые термической обработке продукты, другие же заменяют лекарства новомодными биодобавками. Под видом наиболее эффективных при том или ином заболевании и совершенно безопасных препаратов, недавно изобретенных выдающимися, но пока еще никому не известными учеными, эти биологически активные добавки старательно рекламируют средства массовой информации, аптеки и дипломированные специалисты.
Особой популярностью среди интеллигенции пользуются специалисты, обладающие разнообразными официальными дипломами и апломбом прорицателей. На основании каких-то таинственных анализов крови таким специалистам удается чрезвычайно быстро (по заранее оговоренной таксе) распознать все физиологические и биохимические нарушения у посетителя, составить на компьютере персональную диагностическую таблицу (карту, сводку, схему) и предложить доверчивому клиенту (разумеется, за приличный гонорар) безапелляционные рекомендации: какими именно овощами или кашами ему надлежит отныне питаться и какие продукты его печень (поджелудочная железа, тонкая кишка, почки или другие органы) категорически не приемлют, что можно ему приготовить на завтрак или на обед (ужинать полагается подчас воспоминаниями о завтраке) и сколько раз в неделю можно съесть, например, печеное яблоко.
Небывалый расцвет знахарства и шарлатанства с воскрешением диковинных предрассудков и мистических воззрений не то язычества, не то раннего средневековья свидетельствует о глубоком кризисе современной системы здравоохранения. В связи с этим следует ответить на вопрос: что же представляет собой наша медицина в начале третьего тысячелетия?
***
Созданная на руинах Российской империи советская медицина радикально отличалась от дореволюционной и, в первую очередь, земской своим классовым характером. Одна система врачебной помощи (с ее особым финансированием, чрезмерной и демонстративной заботой о каждом пациенте и поблажками, или на советском диалекте льготами, для персонала) предназначалась для неустанной охраны здоровья нового класса, или номенклатуры, тогда как другая (с ее финансированием из государственного бюджета по так называемому остаточному принципу, преимущественно формальным отношением к больному и отсутствием льгот для персонала) – для повседневного обслуживания прочего населения. В феврале 1930 года М.М.Пришвин зафиксировал в своем дневнике и классовый подход к умирающим: «Из больницы выбрасывают трех больных, разъясненных лишенцами» (лицами, лишенными избирательных прав).
По мере индустриализации страны классовую медицину постепенно приравняли к производству. Довольно быстро, уже во второй половине XX столетия вместо прежней культуры врачевания возникла и укоренилась субкультура медицинского производства с причудливым переплетением специализированных поточных линий в виде поликлиник и диспансеров, небольших лечебниц и крупных стационаров.
В этих условиях цеховое врачебное ремесло, так или иначе штучное, сменила самобытная потогонная система, бесперебойно функционирующая с целью выполнения какого-либо плана (например, плана по обороту коечного фонда больницы); советское здравоохранение превратилось в «убыточную отрасль» государственного хозяйства, а сам врач – в уникальный гибрид промышленного рабочего, обязанного отбыть на конвейере полный трудовой день, и мелкого чиновника, получавшего на время огромную власть над больными. Такой врач в своей практической деятельности руководствовался не столько чувством ответственности за судьбу и здоровье пациента, сколько страхом наказания за неисполнение распоряжений своей администрации или директив Минздрава.
Классовая медицина с ее диктатом конвейера совершенно обессмыслила и врачебное творчество. Давно известно, что люди, стоящие на низкой ступени просвещения и нравственности, понижают самые высокие идеалы и самые возвышенные идеи до собственного ординара. Большевики, считавшие тюрьмы своими университетами, значения творчества не постигали. Действительно, зачем нужно было им тратить государственные деньги на какие-то углубленные исследования по общей и частной патологии, если марксистско-ленинская диалектика позволяла все предугадать и даже видеть на пять аршин под землей. Правящая партия рассматривала некомпетентность как один из признаков благонадежности, а публичные заверения в безграничной преданности социалистической догме и верховному вождю – как одно из проявлений профессионализма.
В такой ситуации все нападки и жалобы на советскую медицину становились фактически бесцельными и бессодержательными. Медицина с выхолощенной душой неизбежно превращалась в жестко структурированные и не подлежащие реформированию органы здравоохранения. Эти органы умели составлять многостраничные инструкции и рассылать циркуляры относительно «научно обоснованных» норм питания или выделения медикаментов на среднестатистическую единицу населения, но никак не могли повысить качество лечения «простого», как любили выражаться вожди, советского человека. Тем не менее в безбрежном, казалось бы, абсурде советского здравоохранения оставались и острова гуманного отношения к больным и профессионалы, владевшие искусством врачевания, и отдельные ученые, обогатившие мировую науку своими блестящими исследованиями.
***
Коммерциализация медицины после распада СССР не поколебала классовых устоев советского здравоохранения, хотя и несколько размыла их очертания. Та же кремлевская медицина (равно как иные варианты ведомственной охраны здоровья) в целом не модифицировалась, однако право на официальное обращение к специалистам, обслуживающим класс постсоветской номенклатуры, получили теперь лица, готовые выложить непомерные, с точки зрения рядового гражданина, суммы за обследование и необходимую помощь в еще недавно закрытых лечебных учреждениях.
Если в XX столетии медицину относили нередко к разряду естественных наук, то сейчас, когда возобладала ее коммерческая составляющая, она прочно вписалась в сферу обслуживания населения. Здесь нет места былым гуманистическим взглядам и традициям. Здесь доминирует поистине беспредельная власть чиновников – от администрации лечебного заведения до разного рода начальства из департамента здравоохранения, от сотрудников страховых компаний до служащих Минздрава. Здесь врач должен исполнять свои обязанности только по утвержденным какими-то инстанциями инструкциям и схемам, ибо регламентировано все, вплоть до средней продолжительности любой болезни. Здесь каждую историю болезни надо завершать стереотипной фразой: обследование и лечение такого-то пациента проведены в соответствии со стандартами, установленными таким-то приказом. И здесь продают все, что раньше на публичную продажу не выставляли: больничные листы и направления на госпитализацию, нужные клиенту анализы и справки, услуги узких специалистов и рекомендации авторитетных консультантов.
Очевидная и все же внезапная для многих дегуманизация врачебной деятельности заставляет временами вспоминать советскую систему здравоохранения не без некоторого сожаления. Впрочем, лучше всего высказался по примерно такому же поводу Н.В.Гоголь: «Тогда только с соболезнованием узнали, что у покойника была точно душа, хотя он по скромности своей никогда ее не показывал».
***
В 1895 году медицинский факультет Харьковского университета торжественно отметил 35 лет безупречного врачевания самого знаменитого, наверное, российского офтальмолога, директора глазной клиники Л.Л.Гиршмана. Студенты поднесли юбиляру изящно оформленный адрес – обращение к Учителю с просьбой:
«Научи нас трудной науке среди людей оставаться человеком…,
в больном видеть своего брата без различия религии и общественного положения…,
не извлекать корысти из несчастья ближнего…,
не делать ремесла из священного призвания нашего».
Для сегодняшних студентов это обращение к Учителю звучит по меньшей мере странно: все слова вроде бы знакомые, но сочетания их ничего не дают ни уму, ни сердцу. Говорят, правда, будто среди поступающих в медицинские институты еще встречаются романтики образца давно минувших лет, способные даже растрогаться, читая адрес доктору Гиршману. Может быть, хотя поверить в это трудно.
В обществе потребления, сложившемся на российском постсоветском пространстве, культивируются стяжательство и успешная карьера, а вовсе не изнурительный труд врача, привыкшего много работать и мало зарабатывать. Большинство современных студентов и не стремится приобрести широкое образование и систематизированные медицинские знания, перенять опыт предшествующих поколений и, главное, научиться наблюдать, анализировать и думать. Ни монографии, ни толстые руководства их не привлекают; они вполне удовлетворяются обрывочными сведениями, которые можно почерпнуть из методических указаний или скачать из Интернета и прочно забыть на следующий день после зачета или экзамена (однако самые предусмотрительные студенты заранее выясняют стоимость той или иной отметки на той или иной кафедре у того или иного преподавателя).
Беда в сущности не в том, что нынешние студенты не знают чего-то, а в том, что они не хотят знать ничего, за исключением, пожалуй, скудной информации по избранной специальности. Для них важнее всего диплом о высшем образовании, диплом как средство получения доходной и престижной должности в качестве узкого специалиста. Настоятельно рекомендуемая всяческим медицинским и парамедицинским начальством оценка знаний с помощью тестов отлично помогает самым нерадивым студентам обзавестись врачебным дипломом.
Не гунны или остготы вперемежку с вестготами ворвались в пределы медицины, – свои доморощенные варвары, они же специалисты, вооруженные компьютерами и свободно плавающие в Интернете. В результате этого вторжения искусство врачевания, производившее когда-то неизгладимое впечатление и на студентов, и на врачей, и на больных, становится невостребованным, будущее его сомнительным, а преподавание малореальным. Так что пора экономить бисер.
Позиция НПА России в отношении заместительной терапии
Уполномоченному по правам человека в Российской Федерации В.П.Лукину
Уважаемый Владимир Петрович!
В связи с Вашим запросом экспертного мнения Независимой психиатрической ассоциации России относительно заместительной терапии наркоманов и возможности внедрения этой методики в Российской Федерации, я не ограничился изложением результатов дискуссии по проблеме заместительной терапии наркоманов, в частности, метадоновых программ, которую инициировал Вестник НПА России – «Независимый психиатрический журнал» еще 10 лет назад, а обсудил ее вывод еще раз с профессионалами в этой области: зав.отделом Московского НИИ психиатрии проф. А.Г.Гофманом, руководителями отделов Национального научного центра наркологии проф. Т.Н.Дудко и проф. М.Л.Рохлиной, и рядом других коллег.
Ситуация в настоящее время обстоит следующим образом. Правительство РФ высказалось решительно против заместительной терапии и наложило на нее запрет, что отражает мнение значительного большинства российских наркологов и психиатров. Так же решительно против Московская Патриархия.
Опасения, что выдача наркотиков в рамках заместительной терапии может стать их институционализацией, высказывалось еще 20 лет назад в комментарии к 34 казусу, посвященному фармакозависимости (из знаменитого издания Совета Европы «Врач и права человека», 1990 г.), в отношении которого нормы международного права, медицинской этики и религиозной морали пяти мировых конфессий совпадают, — вмешательство вплоть до ограничения личной свободы считается оправданным, если оно направлено на защиту здоровья.
Записанная в Конституции РФ приоритетность защиты здоровья является аргументом противоположных сторон – как защитников заместительной терапии, так и борцов с нею.
За этим стоит противоположное понимание наркомании – либо как болезни, которую надо лечить, а наркотики запретить, либо как свободного выбора, при котором отказ от наркотика доброволен, а принудительное лишение наркомана наркотика рассматривается как вред его здоровью и пытка, предотвращение которых требует выдачи наркотика или его заменителя.
Мы нередко встречаем наркоманов и алкоголиков, которые категорически и принципиально, находясь в «ясном уме и твердой памяти», отказываются от лечения, предпочитая прожить как угодно мало, но не расставаясь со своим пристрастием, и убеждались в серьезности их заявлений. Такое отношение к наркотикам распространено среди современных молодежных субкультур.
Среди лозунгов майской молодежной революции 1968 г., таких как «свобода сексу», «долой психиатрию», была и свобода легким наркотикам. А некоторые лидеры антипсихиатрического движения, тот же Рональд Лэинг, пытались заменить используемые в психиатрии методы лечения социотерапией и дачей галлюциногенов. Хотя этот опыт провалился, попытки считаться с категорией лиц, сделавших безусловный выбор в пользу наркотиков, постоянно возобновляются, и заместительная терапия может рассматриваться как один из таких путей.
Характерно, что казалось бы, полярные стороны – борцы за свободу наркотиков и Госнаркоконтроль России – одинаково легко релятивизируют границы базовых понятий, начиная с самого понятия «наркотиков», стирая качественную разницу между большими и легкими наркотиками, между наркоманиями и токсикоманиями, между крепкими и слабыми напитками. Размывается и релятивизируется также понятие «лечение».
Можно ли назвать лечением замену одного наркотика другим, а потом снова первым? Модель перебрасывания горячей лепешки из одной руки в другую здесь не подходит. – Зависимость не остывает, а разогревается и только по идее вводится в контролируемое русло. Контролируемое употребление наркотиков, так же как контролируемое употребление алкоголя, оказалось утопией, химерой. – На практике этот путь обычно обрастает коррупционными и мафиозными путями дополнительного получения наркотических средств.
Назначение больному, злоупотребляющему опиатами (морфий, героин, опий и т.д.), другого наркотика не может квалифицироваться как лечение. В этом случае просто происходит замена одного наркотика другим, т.е. поддерживается состояние хронической интоксикации с помощью метадона, бупренорфина или просто с помощью того же наркотика, которым злоупотреблял больной. Например, при героиномании назначают героин для ежедневного приема, но в меньших дозах. Главное, что при этом достигается, – это смягчение мучительных явлений абстиненции, так наз. «ломок» и предупреждение некоторых противоправных действий наркоманов. О лечении в собственном смысле слова, конечно, не может быть и речи. Нередки случаи, когда таким «лечением» героиноманию переводят в метадономанию, которая оказалась не менее тяжелой, а потом «лечат» ее героином.
Защитники «заместительной терапии» не желают видеть отрицательных сторон такого подхода к проблеме наркомании.
Во-первых, они игнорируют вред, который наносит организму ежедневный длительный прием метадона, бупренорфина и кодеина. Никто не сравнивает продолжительность жизни тех, кто принимает метадон, с продолжительностью жизни тех, кто прекратил прием любых наркотиков.
Во-вторых, при проведении метадоновых программ выяснилось, что многие больные дополнительно принимают другие опиаты (приобретаемые подпольно), многие прекращают прием метадона и возвращаются к приему героина. Это происходит потому, что небольшая доза метадона не в состоянии обеспечить то состояние, к получению которого стремится больной наркоманией. В результате больной продолжает злоупотреблять героином и получает возможность подпольно торговать метадоном.
В-третьих, сам процесс выдачи наркотиков содержит большую коррупционную составляющую. Тот, кто выдает наркоману метадон или бупренорфин, получает возможность получить от наркомана благодарность в виде изрядной суммы денег. Проконтролировать бесплатность выдачи метадона крайне трудно. Зато всегда найдутся люди, а может быть и организации, которые на этом смогут обогатиться. В условиях современной России это легко предвидеть.
Напор мотивации наркоманов получить наркотик не сопоставим со всеми нашими усилиями противоположного толка. Всевозможные изыски наркоманов объединены с неограниченными возможностями производителей наркотиков, с их сверхдоходами, позволяющими содержать соответствующие лаборатории и специалистов и подкупать чиновников разного уровня. В результате, ловят и судят, как правило, только «мышей».
Наивысший достижимый уровень физического и психического здоровья может быть достигнут только путем медицинских мероприятий, которые способствуют полному прекращению приема наркотиков и любых психоактивных средств. Нельзя говорить о наивысшем уровне физического и психического здоровья путем ежедневной наркотизации, которая сама по себе наносит ущерб здоровью. Тот факт, что доза небольшая метадона менее вредна, чем большая доза героина – не аргумент в пользу многомесячного или многолетнего назначения наркотиков.
Одним из последствий введения метадоновой программы станет отказ от лечения больных опийной наркоманий. Зачем лечить, если лечение можно к удовольствию врача и больного заменить выдачей наркотика?
Не вызывает возражений заместительная терапия, представляющая ее конверсию в совершенно другую не фармакологическую форму – безалкогольные напитки, вкусную плотную еду, физические и духовные упражнения, азартные увлечения, экстремальный спорт и т.д.
Продолжительная дача наркотиков допустима лишь при болевых синдромах у безнадежных больных по гуманным основаниям. А здесь мы сталкиваемся с циничными неоправданными барьерами и подменами.
В описанном контексте очень легко дискредитировать заместительную терапию, опираясь на ее дикое стихийное использование, а не на практику ее усовершенствованного успешного применения во многих странах в виде комплексных программ бригадой специалистов, как этап на пути к полному отказу от наркотиков, что требует, однако, серьезных финансовых вложений.
У психиатров моего поколения живы в памяти многочисленные аналогичные примеры, самые яркие из которых это категорические запреты в Советском Союзе электросудорожной терапии (ЭСТ) с 1952 г. фактически до 1989 г. и психохирургии с 1950 г. (спустя год после вручения за нее Нобелевской премии). Между тем, на Западе оба метода были усовершенствованы и превратились в высокоэффективные свободные от прежних издержек методы лечения.
Конвейерную ЭСТ сменила ЭСТ по строгим показаниям с предварительным введением миорелаксантов и наркозом, снимающими судорожную компоненту, либо униполярным наложением электродов, исключающим потерю сознания. Хотя запрет на ЭСТ был снят, использование ЭСТ носит ограниченный характер вопреки высокой эффективности из-за большой ответственности врачей при использовании этой терапии.
Вместо прежней префронтальной лейкотомии развилась нетравматичная микронейрохирургия, позволяющая воздействием на отдельные ядра таламуса успешно устранять паркинсонизм, но воздействие на соседние ядра – для устранения некурабельных двигательных навязчивостей – у нас вопреки здравому смыслу все еще запрещено.
Эти и многие другие примеры позволяют нам отрицательно относиться к абсолютным запретам такого рода. Необходимо широкое ознакомление с опытом комплексных программ заместительной терапии и ее отдаленными результатами за рубежом. Однако ее введение в России в современных условиях разгула коррупции было бы ее дискредитацией, тем более, что оно наверняка не будет удовлетворительно профинансировано.
Помимо прочего, заместительная терапия позволяет минимизировать опасность заражения ВИЧ, это взаимосвязанные проблемы, а Российская Федерация подписала декларации по борьбе с ВИЧ/СПИДом (2001, 2006). Идея министра Минзравсоцразвития России, что ограничение доступа к шприцам может остановить употребление наркотиков (в сентябре 2009 г. в Совете Безопасности) оторвана от этики, науки и права.
Что касается индивидуальной жалобы Ирины Теплинской, то она основывается на ложном убеждении, что выдача наркотика является «лечением», да еще ведущим к «наивысшему достижимому уровню здоровья». Снятие «ломок» при всей их мучительности обычно никем из наркоманов и алкоголиков и подавно наркологов не называется лечением. Под лечением понимают снятие зависимости. Поскольку в России заместительная терапия запрещена, просьба И. Теплинской неосуществима. Более того, И. Теплинская не приводит убедительных данных о том, что именно ей показана заместительная терапия в качестве единственно возможного метода снижения зависимости. Тем не менее, этим прецедентом следовало бы воспользоваться для широкого освещения западного опыта заместительной терапии и разъяснения качественной разницы старой и новой заместительной терапии.
В этой связи нельзя полностью игнорировать, что Специальный докладчик ООН по вопросу о праве каждого человека на наивысший достижимый уровень физического и психического здоровья отметил в своем докладе от 6 августа 2010 г., что «опиоидная заместительная терапия (ОЗТ) представляет собой подход на основе доказательного лечения, предполагающий назначение лекарственных средств-заменителей для преодоления опиоидной зависимости, таких как метадон или бупренорфин. ОЗТ сокращает масштабы распространенности употребления инъекционных наркотиков и совместного использования принадлежностей для инъекций, снижая тем самым риск заражения ВИЧ и другими передаваемыми через кровь вирусами» (док. ООН А/65/255). В связи с чем государствам было рекомендовано обеспечить доступность для потребителей наркотиков «всех мер по снижению вреда и услуг по лечению от наркотической зависимости, в особенности опиоидной заместительной терапии».
С учетом вышесказанного полагаем, что в жалобе И. Теплинской затронут важный вопрос доступа человека, зависимого от наркотиков, к новым методам социальной поддержки и снижения зависимости, применение которых в наших условиях должно активно обсуждаться и изучаться с учетом международных рекомендаций, а в отношении наиболее тяжелых соматических больных оправдано по гуманным соображениям (но не метадоном).
Президент НПА России Ю.С.Савенко
P.S. В основе этого столь крупного противостояния лежит проявившееся здесь наиболее ярко ценностное предпочтение заботы о больном, приоритет для врачей жизни и здоровья перед беспредельной свободой выбора пациента. С этой доброй старой патриархальной патерналистской позиции, позиции такого понимания призвания врача и клятвы Гиппократа, заместительная терапия наркоманов большими наркотиками, — это проявление того массового явления, которое получило называние «пофигизм». Это противостояние сравнимо со столкновением аристократических установок с буржуазными, победе которых содействует ход общественного развития.
Мы все еще не можем смириться с заменой понятия «больной», которого надо спасать, о котором надо заботиться, понятием «потребитель психиатрических, наркологических, медицинских услуг», лишающим нашу профессию ее специфики и связанного с этим высокого статуса, и уравнивающим ее с услугами парикмахера.
За этим надвинувшимся сдвигом стоит реальное омассовление общества, пренебрегающее спецификой под красивым флагом свободы, сдвигающее типологическое к видовому. Но специфика психиатрии и наркологии среди медицинских дисциплин – несомненный факт. Недобровольные меры, в том числе отказ от дачи наркотика, здесь необходимы и даже прописаны в законе о психиатрической помощи, а в отношении больших наркотиков полностью соответствуют положениям ст. 29 Закона.
Субдепрессивные состояния при алкоголизме
Ю.Е.Варфоломеева
Широкое распространение депрессивных расстройств среди больных алкоголизмом диктует необходимость раннего выявления субдепрессивных состояний у больных алкоголизмом во время купирования алкогольного абстинентного синдрома и назначения адекватной антидепрессивной терапии. Показано, что назначение антидепрессантов как средств, подавляющих патологическое влечение к алкоголю, патогенетически оправдано на всех этапах лечения хронического алкоголизма.
Ключевые слова: патологическое влечение к алкоголю, депрессивные расстройства при алкоголизме
Депрессия является достаточно частым психическим расстройством, характеризующимся значительной распространенностью, неблагоприятными социальными последствиями. По данным различных авторов, распространенность депрессии среди больных алкоголизмом варьирует от 30 до 65%, что в 2.5-3 раза больше, чем в общей популяции. Развернутые депрессии, отвечающие критериям большого депрессивного эпизода, встречаются приблизительно у 10% больных алкоголизмом, субдепрессии на уровне дистимии – у 30% больных (1-2).
Главной задачей терапии больных алкоголизмом является достижение стойкой длительной ремиссии и предупреждение рецидивов заболевания. В качестве основной терапевтической мишени на всех этапах лечения выступает стержневое расстройство синдрома зависимости – патологическое влечение к алкоголю (3). Именно обострение патологического влечения приводит к срыву ремиссии и возникновению рецидива. Патологическое влечение зачастую проявляется симптоматикой депрессивного круга. Установлена тесная связь обострения и редукции патологического влечения с усилением и ослаблением депрессивных и дисфорических расстройств. Результаты биологических исследований обосновывают общность основных биохимических механизмов развития депрессии и патологического влечения к ПАВ (7).
Ведущую роль в возникновении депрессивных расстройств играет недостаток катехоламиновой и/или серотониновой нейромедиации.
В основе формирования патологического влечения также лежат возникающие вследствие длительного злоупотребления ПАВ нарушения нейромедиаторной регуляции деятельности ЦНС, в особенности катехоламиновой регуляции (4).
Все депрессивные расстройства, возникающие у больных алкоголизмом, можно разделить на две основные группы: 1) первичные депрессии (эндогенные и психогенные), развитие которых связано с первичной психической патологией, не являющиеся следствием алкоголизма; 2) вторичные депрессии, являющиеся следствием хронической алкогольной интоксикации (5-6).
Цель настоящего исследования – раннее выявление субдепрессивных состояний у больных алкоголизмом во время купирования алкогольного абстинентного синдрома и назначение адекватной антидепрессивной терапии.
Материалы и методы исследования
Обследовано 32 мужчин в возрасте от 23 до 62 лет, у которых был диагностирован хронический алкоголизм 2 стадии с той или иной прогредиентностью формирования основных признаков заболевания (в среднем около 7-8 лет).
В исследование не включались больные с признаками 3 стадии хронического алкоголизма, больные психозами (аффективными, аффективно-бредовыми, галлюцинаторно-параноидными) алкогольного или неалкогольного генеза, хроническими соматическими заболеваниями в стадии обострения. Все пациенты поступали на стационарное лечение в наркологическое отделение после многодневного периода злоупотребления алкоголем (в среднем 6-7 дней) с соматовегетативными, неврологическими и психопатологическими проявлениями ААС. У всех больных в структуре абстинентного синдрома отмечались гипергидроз, жажда, тремор, диспепсические нарушения, колебания артериального давления, тахикардия, слабость, разбитость.
Отмечалось пониженное настроение, которое, как правило, сочеталось с ощущением безотчетной тревоги, внутренним напряжением, снижением желаний и побуждений к деятельности. Больные обычно употребляли спиртные напитки с целью избавления от тревожно-депрессивных проявлений, отмечали выраженное анксиолитическое действие алкоголя. Помимо этого, отмечались фиксация на жизненных невзгодах и перенесенных обидах, пессимистическая оценка настоящего и будущего, чувство угнетенности.
Почти все больные (92,4%) употребляли крепкие спиртные напитки. Последний период злоупотребления алкоголем заканчивался накануне госпитализации. Средняя суточная толерантность составила 647, 6 мл. водки. Длительность существования алкоголизма колебалась от 3 до 19 лет. 19 пациентов ранее лечились стационарно, 8-амбулаторно, 5 ранее по поводу алкоголизма не лечились. Практически во всех случаях отмечены неблагоприятные социальные последствия заболевания – нарушение семейных отношений, неприятности на работе, снижение профессиональной квалификации. У 18 (56%) больных один или оба родителя злоупотребляли алкоголем или страдали алкоголизмом. У 7 (21%) больных один из родителей страдал аффективными расстройствами.
Исследованию подверглись больные алкоголизмом, у которых наблюдались субдепрессивные расстройства, возникавшие в период существования абстинентного синдрома и сохранявшиеся после его исчезновения. Это были неглубокие депрессии, продолжительностью до 1 месяца.
Результаты исследования
У обследованных больных, в отличие от пациентов эндогенной депрессией, отсутствовали выраженные суточные колебания настроения, хотя обычно к вечеру депрессивная симптоматика усиливалась, отсутствовали суицидальные тенденции, идеи самоуничижения и самообвинения, идеаторная и двигательная заторможенность.
Депрессивный аффект не достигал значительной глубины и обычно маскировался раздражительностью, недовольством, придирчивостью, ипохондрическими жалобами.
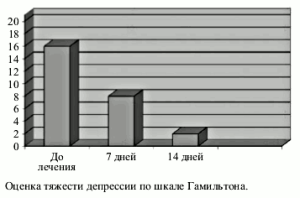
Наиболее частыми вариантами субдепрессивных состояний являлись следующие:
1) простое – с преобладанием сниженного настроения и пониженной самооценкой, 2) тревожно-депрессивное – сочетание гипотимии с ощущением внутреннего дискомфорта, напряжения, беспокойством, ожиданием каких-то неприятностей социального характера и 3) дисфорическое – наличие в клинической картине, помимо сниженного настроения, раздражительности, недовольства окружающим, конфликтности, несговорчивости, стремления разрядить свои отрицательные переживания в конфликтах с окружающим. Встречались и другие варианты субдепрессий: астенический (субдепрессия с раздражительностью и истощаемостью, усиление ощущения слабости к вечеру), ипохондрическая (сочетание пониженного настроения с повышенным вниманием к своему соматическому состоянию и результатам обследования), апатический (наличие вялости и безразличия к своему состоянию и окружающему).
|
Тип депрессивного расстройства |
Количество наблюдений |
|||
|
||||
|
Депрессивный |
9 |
28,1 |
||
|
Тревожно-депрессивный |
13 |
40,62 |
||
|
Дисфорический |
3 |
9,4 |
||
|
Астено-депрессивный |
4 |
12,5 |
||
|
Депрессивно-ипохондрический |
2 |
6,25 |
||
|
Апатический |
1 |
3,12 |
||
|
всего |
32 |
100% |
||
Употребление алкоголя у всех обследованных пациентов начиналось со стремления устранить психический дискомфорт (повысить настроение и активность, избавиться от чувства тревоги). В этом отличие описываемой группы больных от лиц, страдающих люцидным алкоголизмом, у которых на начальных этапах приобщения к алкоголю доминируют традиционные мотивы.
Влечение к алкоголю является одним из основных синдромов алкогольной зависимости. Большинство пациентов алкогольной зависимостью с расстройствами настроения по их субъективным отчетам отмечают у себя постоянную форму проявления патологического влечения к алкоголю на фоне субдепрессивных расстройств.
Для большинства пациентов с коморбидными депрессивными расстройствами (субдепрессии) во время ААС отмечалась слабая выраженность соматоневрологических нарушений и преобладание психической патологии. Ранний постабстинентный период, который приходился на 5-7 день после купирования проявлений ААС, характеризовался формированием более отчетливой картины аффективных расстройств, на этом этапе становился очевидным вариант субдепрессии. Характерным было наличие преходящих когнитивных нарушений (ухудшение запоминания, концентрации внимания, воспроизведения нового материала).
Важным для диагностики коморбидной аффективной патологии являлось наличие в анамнезе спонтанных и терапевтических ремиссий. Анализ мотивов возобновления злоупотребления алкоголем свидетельствовал обычно о предшествующем пьянству изменении психического состояния.
Лечение больных алкоголизмом с коморбидными субдепрессивными состояниями начиналось с купирования явлений ААС, т.е. с проведения дезинтоксикационной и общеукрепляющей терапии. В терапию также сразу включались антидепрессанты, обладающие седативным и анксиолитическим действием, но лишенные серьезных побочных эффектов – в первую очередь холинолитических свойств. Применялись пирлиндол (0,15 гр./сут.), тианептин (37,5 мг./сут.), миртазапин (30 мг./сут.), ципрамил 40 мг./сут. (8-9). На 2-3 дни лечения заметно улучшалось физическое состояние, исчезали слабость, вялость, пассивность. В постабстинентном периоде, начиная с 7-9 дня терапии антидепрессантами, отмечалась значительная стабилизация состояния, влечение к алкоголю дезактуализировалось, тревога редуцировалась, настроение выравнивалось. Больные включались в психотерапевтический процесс, появлялась мотивация на лечение и отказ от употребления алкоголя.
Использование шкалы общего клинического впечатления позволило подтвердить значительный терапевтический эффект антидепрессантов в абстинентном и постабстинентном этапе лечения.
Антидепрессанты различных групп воздействуют на различные нейромедиаторные системы, приводя в конечном итоге к одному результату – нормализации катехоламиновой регуляции. Назначение антидепрессантов как средств, подавляющих патологическое влечение к алкоголю, патогенетически оправдано на всех этапах лечения хронического алкоголизма.
Список литературы:
1. Weissman MM, Myeis JK. Clinical depression in alcoholism. Amer J Psychiat – 1980; 137: 372–3.
2. Mayfield D. Alcohol and affect: Experimental studies. Experimental studies in alcoholism and affective disorders. NewYork, 1979; P.99–108.
3. Александрова Н.В., Гофман А.Г., Крылов Е.Н. Аффективные эквиваленты первичного патологического влечения к алкоголю и их купирование // Современные методы биологической терапии психических заболеваний. Тезисы Международной конференции. – Москва, 1994.-С. 5.
4. Анохина И.П. Алкоголизм и депрессии — взаимосвязь биологических механизмов // Рос.психиатрический журнал -1998.-№6 – С.30-33.
5. Ойфе И.А. Злоупотребеление алкоголем и эндогенные депрессии. Автореф. дисс. … канд. мед. наук, М., 1990.
6. Гофман А.Г., Александрова Н.В., Граженский А.В. и др. Депрессивные нарушения в структуре основных синдромов алкоголизма и их купирование. Пособие для врачей. М., 1999.
7. Альтшулер В.Б. Патологическое влечение к алкоголю: вопросы клиники и терапии. М.: «Имидж». 1994.
8. Гофман А.Г., Крылов Е.Н., Граженский А.В. и др. Эффективность коаксила и амитрипталина при лечении больных алкогольной зависимостью и депрессивными расстройствами в структуре абстинентного синдрома. Социальная и клиническая психиатрия. 2001; II (Вып. 3): 41–43.
9. Иванец Н.Н. Место антидепрессантов в терапии патологического влечения к алкоголю. Лекции по наркологии (под редакцией проф. Н.Н.Иванца). М.: Медпрактика. 2001; С. 117–126.
10. Сайков Д.В., Сосин И.К. Алкогольная депрессия. Харьков. 2004г., 335 стр.
Патохарактерологический и психопатологический преморбид больных с психогенно-спровоцированными психозами шизофренического спектра
А.А. Шмилович
Кафедра психиатрии и медицинской психологии РГМУ, г. Москва
На 320 стационарных больных шизоаффективным расстройством и параноидной шизофренией показано, что в преморбиде пациентов с манифестацией/рецидивированием психоза в условиях психотравмирующего воздействия достоверно преобладали эпилептоидные, психастенические, паранойяльные, истерические и циклоидные черты характера, в то время как у пациентов со спонтанно развившимися психозами шизофренического спектра преобладали истерические расстройства и эндореактивные дистимии. Делается вывод о том, что высокий удельный вес патохарактерологических особенностей, преимущественно возбудимого круга, а также психогенно-спровоцированных невротических/неврозоподобных расстройств и эндореактивных депрессивных нарушений в преморбиде пациентов, у которых манифестация/ рецидивирование психоза произошло в условиях психотравмирующего воздействия, косвенно указывает на исходную значительную реактивную лабильность этих больных и в определенной степени предрасполагает к психогенному провоцированию эндогенных психозов.
Ключевые слова: преморбидный характер, психогенная провокация
Клинические случаи психогенной провокации психозов шизофренического спектра ставят перед практической психиатрией и научными феноменологическими исследованиями большое количество спорных и неопределенных диагностических и терапевтических вопросов. Одним из наиболее значимых и дискутабельных является вопрос о преморбиде психогенно-спровоцированных эндогенных психозов, так как в этих случаях создается впечатление, что большую роль в патогенезе этих форм эндогенной патологии играют конституциональные факторы, предрасполагающие к неврозогенезу. Большинство исследований преморбида параноидной шизофрении и шизоаффективного психоза посвящены выделению типичных для эндогенной патологии предвестников – так называемых, процессуальных донозологических «микросимптомов». Среди них выделяют специфические «зарницы» [12], психопатологические «эпизоды» [6], форпост-симптомы [13, 14], «ранние и сверхранние предвестники» [4], «предвестники шизофрении» [1], pathos шизофрении [7], предболезнь [5] и другие. Ряд исследователей, обращают внимание на личностный преморбид будущего больного [3, 4], расценивая его как своеобразную «почву», определяющую особую чувствительность, уязвимость, снижение сопротивляемости к различным психогенным воздействиям. Авторы описывают при этом такие особенности характера, которые в классическом учении о неврозах принято считать «типичными» преморбидными чертами невротической, а не шизофренической личности. Большое распространение, как в зарубежной, так и в отечественной литературе, получила концепция шизофренического диатеза, согласно которой некоторые конституциональные преморбидные особенности и психогенные психопатологические расстройства, возникающие на доманифестном этапе, могут свидетельствовать о повышенном риске психического заболевания, стать «переходными» от нормы к болезни, а могут и остаться единственными и максимальными проявлениями нервно-психических нарушений [8, 9]. Говоря об этом диатезе как о нозонеспецифическом предрасположении к психическому заболеванию, авторы выделяют тем не менее особые черты, так называемого «шизотипического диатеза» [2, 15]. Результаты исследования, проведенного А.А.Чумаченко [10], выявили, что проявления диатеза, наблюдаемые в анамнезе больных шизофренией, обнаруживаются и в анамнезе больных аффективными расстройствами, причем в тех же типологических вариантах, что и при шизофрении, На этом основании устанавливается, что привычный термин «шизофренический диатез» неадекватен обозначаемым им явлениям, ибо диатез оказывается нозонеспецефическим и может в таком виде рассматриваться только в рамках концепции «единого психоза» W. Griesinger. Полученные результаты согласуются с данными Н.С. Шейниной [11], которая наблюдала идентичные «ранние дисфункциональные состояния» у больных шизофренией, аффективными психозами, психогенными заболеваниями и у психически здоровых людей на момент обследования.
С целью выявления специфических преморбидных факторов риска (предикторов) манифестации/рецидивирования психозов шизофренического спектра в условиях психотравмирующего воздействия обследовано 320 больных (234 женщины и 86 мужчин), находившихся на стационарном лечении в участково-территориальных отделениях Московской городской клинической психиатрической больницы №1 им. Н.А. Алексеева в период с 2001 по 2010 годы. В соответствии с диагностическими критериями Международной классификации болезней 10 пересмотра (МКБ-10) в исследование включались больные, состояние которых удовлетворяло критериям рубрик F.25 «Шизоаффективное расстройство» (56,3% общей выборки) и F.20.0 «Параноидная шизофрения» (43,7% общей выборки). Главным критерием отбора пациентов в общую группу (213 больных) была достоверная анамнестическая информация о том, что психотическая симптоматика развилась в условиях хронического или острого психотравмирующего воздействия. Отдельно проводился набор больных в контрольную группу. У больных контрольной группы (107 пациентов) те же психотические состояния (F.25 и F.20.0) манифестировали или рецидивировали спонтанно без предварительной психогенной провокации. Распределение больных в основной и контрольной группах по социо-демографическим показателям (пол, возраст, образование, социо-профессиональный статус, семейное положение, материальный достаток), а также по таким клинико-динамическим характеристикам как возраст манифестации процесса, продолжительность заболевания, количество предшествовавших обострений, частота обострений и степень комплайнса оказалось статистически сопоставимым, что определило достаточную рандомизацию для проведения достоверных корреляционных исследований.
Изучение личностного преморбида и сравнение его особенностей в основной и контрольной группах показало достоверное преобладание эпилептоидных, психастенических, паранойяльных, истерических и циклоидных черт характера в преморбиде больных основной группы (таблица 1). Каждый из отмеченных вариантов личностного преморбида в условиях психотравмирующей ситуации, декомпенсирующей «слабые» места соответствующей конституции, являл собой дополнительную «почву» для формирования устойчивых, труднокоррегируемых умозаключений (чаще персекуторного содержания). Иными словами, отмеченные варианты личностной конституции предрасполагали к паранойяльному реагированию на стресс.
Таблица 8. Распределение больных по преморбидным конституциональным особенностям
|
Преморбидная структура личности |
Основная группа (n=213) |
Контрольная группа (n=107) |
|
Астеники |
4,7% |
16,8% |
|
Истерики |
13,1%* |
1,9% |
|
Неустойчивые |
1,9% |
8,5% |
|
Паранойяльные |
13,6%* |
3,7% |
|
Психастеники |
17,4%* |
4,7% |
|
Циклоиды |
22,1%* |
6,5% |
|
Шизоиды |
16,0% |
57,0%* |
|
Эпилептоиды |
11,2%* |
0,9% |
|
Итого |
100,0% |
100,0% |
«*» — Значение р<0,05
Чем дальше личностный профиль был от гармоничного, то есть, чем более утрированными и тотальными были личностные проявления той или иной конституции, тем более уязвимыми к стрессовым ситуациям оказывались больные и тем более тяжелыми и продолжительными были психогенные нарушения в условиях психотравматизации.
Ригидность, вязкость, обстоятельность, прямолинейность, застреваемость на мелочах, подозрительность, упрямство, злопамятность и многие другие черты эпилептоидных характеров являлись почвой для паранойяльного реагирования на конфликтные ситуации. У этих больных при столкновении амбиций и интересов с окружающими часто формировались устойчивые идеи отношения, возникала жажда «справедливой» мести, разрабатывалась стратегия борьбы с недоброжелателями. Со свойственными им злопамятностью и ригидностью они скрупулезно и педантично строили планы разоблачения «страшных преступлений, творящихся вокруг них».
При попадании психастеников в ситуации эмоционального лишения типичные для них тревожная мнительность, сенситивность и ананкастность становились основой для развития беспочвенных угрызений совести, продолжительного и устойчивого чувства вины и неполноценности. В этом состоянии легко формировались идеаторные обсессии, фобии, панические атаки.
Для паранойяльных личностей любая психотравмирующая ситуация становилась причиной декомпенсации их врожденной подозрительности. Особенно тяжелой была декомпенсация характерологической паранойяльности при попадании в криминальные ситуации, при которых персекуторная настороженность и детективное поведение становились для больных главными адаптационными механизмами.
Пациенты шизофренией с истерическим преморбидом при столкновении с психотравмой чаще всего реагировали на нее массивными аффективными и диссоциативными нарушениями с грубыми соматоформными и конверсионными расстройствами (гипо- и парестезии, сенестопатии, парезы, афония, ступор, гиперкинезы, припадки и др). Помимо этого, повышенная внушаемость этих больных, склонность к псевдологии создавали предпосылки к формированию устойчивых индуцированных фантазий, содержание которых в условиях длительного психотравмирующего воздействия приобретало бредоподобный характер.
При аффективно-лабильном (циклоидном) преморбиде обнаруживалась чрезмерность аффективных реакций в стрессовых ситуациях. На высоте аффекта любой полюсности в стрессовых ситуациях как положительного, так и отрицательного содержания у них развивались сверхценные идеи конгруэнтные аффекту (самообвинения и греховности – при столкновении с негативными стрессорами или идеи особого предназначения, изобретательства, эротомания – с позитивными).
В таблице 2 показан удельный вес акцентуированных и психопатических черт характера на доманифестном этапе больных основной и контрольной групп.
Таблица 2. Степень выраженности личностной дисгармонии до манифестации психозов шизофренического спектра
|
Степень выраженности личностных особенностей |
Основная группа (n=213) |
Контрольная группа (n=107) |
Всего (n=320) |
|
Психологически компенсированные особенности характера (близко к гармоничному складу) |
20,2% |
37,4% |
25,9% |
|
Устойчивая акцентуация характера (по К. Леонгарду и А.Е. Личко) |
38,0% |
45,8% |
40,6% |
|
Психопатические реакции |
41,8%* |
16,8% |
33,4% |
* — значение p<0,05
Из таблицы следует отметить, что достаточные компенсаторные возможности чаще наблюдались в контрольной группе, что возможно создает большую устойчивость к психотравмирующим ситуациям.
Под психологически компенсированными особенностями характера (25,9% больных общей группы) подразумевалась фактически гармоничная личность с относительно равномерной представленностью различных черт характера и темперамента. Эти пациенты были достаточно «гибкими» оказавшись во фрустрирующей обстановке и быстро нивелировали свои психогенные переживания за счет компенсаторных ресурсов гармоничного профиля личности. Такой тип преморбида, позволявший быть относительно устойчивым к разнообразным психотравмирующим ситуациям, в том числе и к психотравмам чрезвычайной силы, преобладал у пациентов контрольной группы (37,4% против 20,2% в основной группе).
У большинства пациентов изученной выборки личностный преморбид был квалифицирован как акцентуация характера по К. Леонгарду и А.Е. Личко (40,6%). Достоверного различия в преобладании доли этих больных в основной и контрольной группах не отмечалось.
У 41,8% больных основной группы (по сравнению с 16,8% — в контрольной) в доманифестный период обнаруживались личностные расстройства. В периоды травмирующей конфликтной ситуации выраженность личностных расстройств достигала состояния нарушения адаптации, которые проявлялись во всех сферах жизнедеятельности (разрыв семейных отношений, увольнение с работы, оставление учебы), но были кратковременны и достаточно быстро компенсировались. Это позволяло квалифицировать их как психопатические реакции. Наряду с невротическими и психопатическими реакциями, у них наблюдались колебания настроения, сезонные аффективные нарушения, депрессивные реакции на неблагоприятные ситуации. Периодически, как правило, при психотравмирующем воздействии, наблюдались обострения когнитивных расстройств. Этот преморбид был квалифицирован как патохарактерологический (таблица 3).
Шизоидное расстройство личности преобладало среди пациентов с патохарактерологическим преморбидом на доманифестном этапе психогенно-спровоцированных психозов шизофренического спектра (32,6%). Оно определялось в статистически сопоставимых долях в двух нозологических группах. Тем не менее, распределение патохарактерологического шизоидного преморбида на экспансивный и сензитивный его варианты выявило отличия в двух клинических группах.
Таблица 3. Патохарактерологический преморбид, выявленный до психогенно-спровоцированного манифеста параноидной шизофрении и шизоаффективного психоза
|
Патохарактерологический преморбид |
Шизоаффективный психоз (n=48) |
Параноидная шизофрения (n=41) |
Всего (n=89) |
|
Шизоидное расстройство личности |
33,3% |
31,7% |
32,6% |
|
Аффективно-лабильное расстройство личности |
29,2%* |
7,3% |
19,1% |
|
Истерическое расстройство личности |
20,8% |
12,2% |
16,9% |
|
Тревожно-мнительное расстройство личности |
12,5% |
39,0%* |
24,7% |
|
Другие типы патохарактерологического преморбида |
4,2% |
9,8% |
6,7% |
* — значение p<0,05
У так называемых экспансивных шизоидов, которые преобладали в группе больных параноидной шизофренией, в неблагоприятных травмирующих ситуациях наблюдалось усиление холодности, жестокости, неспособности к сопереживаниям, безразличие к близким. В условиях стресса они становились чрезмерно принципиальными, сухими, официальными, иногда давали эксплозивные реакции. В эти периоды в ряде случаев разрывались контакты с близкими и родственниками, больные становились отгороженными, увлеченными какой-то однообразной деятельностью (компьютером, рисованием и др.). В другой группе шизоидных психопатических личностей (в последующем с шизоаффективными психозами) в сложных травмирующих ситуациях наблюдалось усиление, так называемого, «невротического диатеза», т.е. возникали выраженные соматовегетативные реакции, астенические жалобы, затрудняющие общение и деятельность, чрезмерная чувствительность к замечаниям. Эти состояния продолжались несколько недель, реже месяцев, затем наступала компенсация.
Аффективно-лабильное (циклоидное или циклотимное) расстройство личности достоверно преобладало на доманифестном этапе шизоаффективных психозов. Личностная циклоидность фактически была представлена быстрофазовыми тимопатическими состояниями, возникавшими после незначительных и кратковременных психотравмирующих воздействий. В трудных для них ситуациях легко возникали гневливые реакции, дисфории, импульсивные поступки.
Истерические психопатические формы реагирования также преобладали в преморбиде психогенно-спровоцированных шизоаффективных психозов. Личностное расстройство истерического круга с характерной для него эмоциональной лабильностью определяло поведение в аффективном ситуационном реагировании. Истерические реакции у таких пациентов проявлялись демонстративными формами поведения, стремлением привлекать к себе внимание богатым фантазированием, эпатажными поступками или гротескными и вычурными ипохондрическими жалобами с рассказами о необычных соматических заболеваниях. Иногда истерические реакции достигали психотического регистра. Постепенно выраженность истерических реакций становилась менее заметной, поведение делалось более адекватным ситуации.
Тревожно-мнительные психопатические реакции в психогенной ситуации статистически чаще (39,0% по сравнению с 12,5%) наблюдались в преморбиде больных параноидной шизофренией. У них в условиях психотравмы возникали состояния по типу генерализованной тревоги, тревожные сомнения, мешающие принять нужное решение, «умственная жвачка», в виде ненужных размышлений об абстрактных событиях, навязчивых воспоминаний. Нередко отмечались обсессивные и сверхценные идеи отношения и вины, ритуальные действия, контрастные влечения. Эти состояния нарушали адаптацию в жизни, в связи с чем, ряд больных еще до манифестации эндогенного заболевания обращался за помощью к психологам или психиатрам.
На доманифестном этапе у 93,1% больных общей выборки были выявлены психопатологические расстройства непсихотического уровня. Чаще они носили преходящий характер и существенно не нарушали социальную адаптацию больных. Пациенты наблюдались по этому поводу у врачей-интернистов, обращались за помощью к клиническим психологам, прибегали к самолечению «народными методами» или ничего не предпринимали, дожидаясь их самопроизвольного исчезновения. Реже больные амбулаторно наблюдались у психиатров или стационировались в санаторные психоневрологические отделения. Отсутствие достаточных процессуальных признаков, частая психогенная или органическая провокация этих нарушений, их обратимость и наличие «светлого» промежутка между их исчезновением и манифестным психозом давали основание квалифицировать эти расстройства как психопатологический преморбид, а не как инициальный этап эндогенного заболевания. Они были распределены в 2 группы: невротические/неврозоподобные и аффективные синдромы.
Невротические/неврозоподобные расстройства в преморбиде (таблица 4) были выявлены у 188 больных общей выборки (58,7%).
Таблица 4. Невротические/неврозоподобные преморбидные синдромы
|
Невротические нарушения |
Основная группа (n=134) |
Контрольная группа (n=54) |
Всего (n=188) |
|
обсессивные расстройства |
17,9% |
20,4% |
18,6% |
|
истерическое расстройства |
15,7%* |
3,7% |
12,2% |
|
астено-вегетативные расстройства |
10,4% |
5,6% |
9,0% |
|
психосоматические и ипохондрические расстройства |
13,4% |
13,0% |
13,3% |
|
другие невротические расстройства |
7,5% |
7,4% |
7,4% |
|
сочетание различных невротических синдромов |
35,1% |
50,0%* |
39,4% |
«*» — Значение р < 0,05
Обсессивные расстройства обнаружены в преморбиде у сопоставимого процента больных основной и контрольной групп. Они были представлены преимущественно агорафобией с паническим расстройством. В отдельных случаях отмечались также нозофобии, контрастные навязчивости, навязчивые сомнения и ритуалы. Все эти обсессии в той или иной степени нарушали функционирование больных. В ряде случаев отмечалось их спонтанное возникновение. У многих больных навязчивые нарушения манифестировали в психотравмирующих ситуациях и какое-то время были тесно связаны с содержанием психотравмы, что позволяло их относить на тот период к психогенным расстройствам.
Истерические расстройства были представлены разнообразными полиморфными соматоформными конверсионными нарушениями. Имели место расстройства чувствительности и моторики, различные вычурные и неопределенные телесные сенсации, обморочные состояния, пароксизмальные вегетативные нарушения, субфебрилитет и мн. др. Истеро-невротические симптомы также в момент возникновения были связаны с психотравмирующими ситуациями и являли собой типичный для соответствующей личности вариант психогенного реагирования. На доманифестном этапе больных основной группы истерические расстройства встречались в достоверно большем числе случаев, чем в контрольной группе. Своеобразная «привычность» истерического реагирования, выявленная на доманифестном этапе и низкий уровень толерантности к психотравмирующим обстоятельствам, создавали условия к формированию острых истерических симптомов в условиях тяжелого психотравмирующего воздействия. Это, в свою очередь, становилось дополнительной психопатологической предпосылкой к развитию в этих ситуациях психозов шизофренического спектра.
Астенические расстройства также чаще выявлялись в преморбиде больных основной группы. Протекая по типу астенических состояний, они являли собой соответствующую этому невротическому заболеванию типичную картину раздражительной слабости.
В отдельных случаях (равновелико в основной и контрольной группах) на доманифестном этапе имели место разнообразные недифференцированные психосоматические и ипохондрические расстройства.
Аффективные расстройства в преморбиде встречались значительно чаще, чем невротические/неврозоподобные (83,4% больных). Все преморбидные аффективные нарушения были распределены в 3 клинико-нозологические группы: 1) Кратковременные ситуационные депрессивные реакции – реакции горя, тоски, грусти, печали, возникавшие в связи со значимыми психотравмирующими обстоятельствами, чаще после смерти близкого. Клинически эти состояния соответствовали критериям невротических реакций и длились не более 3-6 мес.; 2) Эндореактивные дистимии – фазовые аффективные состояния непсихотического уровня, возникавшие после психогенной провокации с последующим «отрывом» депрессии от психотравмы. Тяжесть и глубина депрессии со временем переставали зависеть от изменений интенсивности психотравматизации. Депрессии становились самостоятельным экзистенциальным клиническим феноменом; 3) Спонтанные аффективные фазы – аутохтонные моно- или биполярные аффективные колебания, отчетливо прослеживавшиеся на протяжении всего преморбида. Эти аффективные нарушения выходили за рамки личностных особенностей циклоидов, тем не менее, их интенсивность не достигала уровня тяжелых депрессий и маний, в связи с чем больные оставались социально компенсированными и адаптированными на тот период времени. У большинства больных эти колебания носили сезонный характер.
В таблице 5 показана представленность различных аффективных расстройств в общей, основной и контрольной группах.
Таблица 5. Аффективные преморбидные синдромы
|
Аффективные нарушения |
Основная группа (n=182) |
Контрольная группа (n=85) |
Всего (n=267) |
|
кратковременные ситуационные депрессивные реакции |
12,1% |
21,2% |
15,0% |
|
эндореактивные дистимии |
24,2%* |
7,1% |
18,7% |
|
моно- и биполярные спонтанные аффективные фазы |
7,1% |
25,9%* |
13,1% |
|
сочетания различных аффективных нарушений |
56,6% |
45,9% |
53,2% |
«*» — Значение р < 0,05
В подавляющем большинстве случаев (53,2%) имело место сочетание различных аффективных нарушений в преморбиде. Обращают на себя внимание достоверное преобладание спонтанных аффективных фаз в преморбиде больных контрольной группы и эндореактивных дистимий в преморбиде пациентов основной группы. Исходя из полученных результатов, можно констатировать, что у больных основной группы депрессивные нарушения, возникавшие в условиях воздействия психической травмы, изначально имели атипичную картину – склонность к эндогенизации (эндореактивные дистимии). Таким образом, подобное функциональное своеобразие аффективной сферы этих больных можно расценивать как дополнительную психопатологическую предпосылку к развитию психозов шизофренического спектра в условиях психотравмирующего воздействия.
В целом психопатологические предпосылки психогенной провокации психозов шизофренического спектра были представлены по разному в двух клинических группах (рисунок 1).
Рисунок 1. Психопатологические предпосылки развития шизоаффективных психозов и параноидной шизофрении в условиях психотравмирующего воздействия
Невротические/неврозоподобные расстройства в равной степени предшествовали манифестации как шизоаффективных психозов, так и параноидной шизофрении. Аффективные нарушения (преимущественно – эндореактивные дистимии) достоверно преобладали в преморбиде шизоаффективного психоза.
У 69,1% больных на доманифестном этапе обнаруживались как невротические/неврозоподобные, так и аффективные нарушения. У 15,0% отмечался только невротический/неврозоподобный преморбид, у 9,1% — только аффективный. Отсутствие в преморбиде каких-либо клинически значимых психопатологических нарушений выявлено лишь у 6,9% больных.
Высокий удельный вес психогенно-спровоцированных невротических/неврозоподобных расстройств и эндореактивных депрессивных нарушений в преморбиде пациентов основной группы косвенно указывает на исходную значительную реактивную лабильность этих больных и в определенной степени предрасполагает к психогенному провоцированию эндогенных психозов.
Список литературы:
1. Гиндикин В.Я. Предвестники шизофрении в подростково-юношеском возрасте / Журнал неврологии и психиатрии им. С.С. Корсакова, 1995, № 5, с.101-105
2. Гончаров М.В. Эволюционная биология шизофрении (подходы к проблеме). Сообщение 1. Закономерность в дифференциации фенотипов спектра шизоидных аномалий (патологических и непатологических) / Российский психиатрический журнал, 1998, № 3, с. 31-37
3. Зурабашвили А.Д. Проблемные вопросы клинической патоперсонологии шизофрении / Шестой Всесоюзный съезд невропатологов и психиатров: Тезисы докладов, 1975, т. 3, с. 51–54
4. Озерецковский Д.С. О диагностике начальных форм шизофрении / Клиника, патогенез и лечение нервно-психических заболеваний, 1970, с. 11-18
5. Семичов С.Б. Предболезненные психические расстройства, 1987
6. Симсон Т.П., Кудрявцева В.П. К вопросу об этиологии и патогенезе шизофрении в детско-подростковом возрасте / «Вопросы психиатрии», 1957, №2, с. 24-27
7. Снежневский А.В. Nosos et pathos schizophreniae / Шизофрения. Мультидисциплинарное исследование, 1972, с. 5–15
8. Циркин С.Ю. Концептуальная диагностика функциональных расстройств: диатез и шизофрения / Социальная и клиническая психиатрия, 1995, №2, с. 114-118
9. Циркин С.Ю. Концепция психопатологического диатеза / Независимый психиатрический журнал, 1998, №4, с. 5-8
10. Чумаченко А.А. Проявления психопатологического диатеза у больных эндогенными психическими расстройствами / Дис. … канд. мед. наук. СПб., 2003
11. Шейнина Н.С. Дисфункциональные состояния в анамнезе больных шизофренией / Дис. …. канд. мед. наук. Л., 1985
12. Conrad К. Die beginnende Schizophrenie / Versuch einer Gestalt-analyse des Wahns, 1958
13. Gross G. Prodrome und Vorpostensyndrome schizophrener Erkrankungen / Schizophrenie und Zyklothymie, 1969, s. 177-187
14. Huber G. Reine Defektsyndrome und Basisstadien endogener Psychosen / Frtschr. Neur. Psychiat., 1966, № 34, s. 409-426
15. Laury G., Meerloo J.A.M. Adaptive Disability: Some Precipitating Factors in Schizophrenic Decompensation / Psychiat. Quart, 1969, v.43, №2, p. 319-330
Атипичный маниакально-депресивный психоз, переход биполярного течения в униполярное
Разбор ведет проф. В.В.Калинин (16 сентября 2010 г.), врач-докладчик Е.Е.Воронцова
Вашему вниманию предоставляется пациентка Людмила Петровна К., 1964 года рождения, поступившая в больницу 13.07.10, по направлению ПДН с жалобами на тревогу, бессонницу, подавленность, сниженное настроение и слабость.
Анамнез. Наследственность психическими заболеваниями не отягощена. Родилась старшей из 2-х детей в семье, имела младшего брата, который был мягким, бесхарактерным, добрым, рано начал выпивать, проводил время в компании асоциальных подростков, воровал деньги у отца, был 4 раза судим за грабежи и разбой. В 40 лет умер от острой сердечно-сосудистой недостаточности. Мать – импульсивная, взрывная, раздражительная, неласковая, холодная к детям, любила выпить, однако алкогольной зависимости не было, работала продавцом в буфетах, продуктовом магазине. Отец умный, начитанный, имел много друзей, был ласков и добр с детьми, любил выпить, с 40 лет пьянство носило запойный характер, умер в 50 лет от острой сердечно-сосудистой недостаточности.
Пациентка родилась от второй беременности, протекавшей без осложнений. От первой беременности у матери от первого брака был сын, который в возрасте 3 лет погиб – упал в колодец. Роды в срок, знает, что в течение 9 месяцев находилась на грудном вскармливании. Была спокойной, хорошо спала. Перенесенные заболевания: воспаление легких, ветрянка, частные простудные заболевания, отиты, риниты. Со слов матери знает, что ходить начала к году, говорить фразами к 1,7 года. В раннем детстве испытывала страх темноты, боялась засыпать, боялась, что ведьма или домовой нападут в темноте.
В 2 года пациентку стали водить в ясельную группу детского сада, где она быстро адаптировалась. В детский сад ходила с удовольствием, была активной, подвижной, общительной, заводилой. Любила праздники, красивые платьица, банты. В летние месяцы, когда сад был закрыт, скучала по общению со своими сверстниками. В школу пошла с 7 лет, училась хорошо, учеба давалась легко, увлекалась чтением художественной литературы. В свободное от занятий время ходила в танцевальный кружок, занималась гимнастикой, окончила музыкальную школу по классу аккордеона. В школьный период жизни оставалась очень общительной, активной, жизнерадостной, было много друзей и знакомых. В школе выполняла много общественных поручений – была председателем ученического комитета, секретарем комсомольской организации в старших классах, вела воспитательно-пропагандистскую работу. С матерью отношения оставались сложными – не было близости, не испытывала ласки, заботы, боялась ее. С 12-13 летнего возраста стали появляться мысли о смерти, задумывалась о том, что будет после смерти, в какой-то момент поняла, что надо торопиться жить и быть ближе и добрее к людям. Подобные состояния сопровождались чувством повышенной тревожности и страхом смерти, носили кратковременный характер, проходили спонтанно.
По характеру в юности считает себя спокойной, мягкой, неконфликтной, но очень легко находила контакт со сверстниками, в отношении себя высказывала заниженную самооценку. Имела много друзей, но лидером не была. Говорит: «Нравился сам процесс общения». Окончила 10 классов с золотой медалью.
После окончания школы решила поступать в Воронежский университет на юридический факультет, но не прошла по конкурсу, ситуацию пережила спокойно, строила планы на будущее, устроилась на работу транспортной рабочей на стройку. Через год поступила в Университет на юридический факультет и окончила его. Училась на 4 и 5, учеба нравилась. В 18 лет познакомилась со своим будущим мужем, а 19 лет вышла замуж. К мужу относилась с уважением, но любви не испытывала. Муж был стоматологом и как она говорит: «Было престижно иметь мужа стоматолога», мать также настаивала на браке. Мужа характеризует как меркантильного, тщеславного, раздражительного, считает, что семейная жизнь была сложной, не находили общего языка. Прожила с ним 9 лет, часто изменяла ему.
Было несколько беременностей в начале семейной жизни, которые заканчивались выкидышами самопроизвольными. Обследовалась у гинеколога, врач настаивала на обследовании мужа, у больной патологии не было выявлено, однако муж категорически отказывался, считал себя совершенно здоровым. В 20 лет познакомилась с мужчиной, испытала к нему теплые чувства, считала, что это любовь, забеременела от него и приняла решение родить сына. В этот период отмечала приподнятый фон настроения, чувство радости, взбудораженности. Мужчина был женат, предлагал взаимно расторгнуть браки и официально оформить отношения. Однако он выпивал, и пациентка продолжала жить с мужем, который не знал, что это не его сын. В 1988 г. окончила университет, в связи с хорошей успеваемостью ей было предложена поступать в заочную аспирантуру в г. Москве, устроилась на работу помощником прокурора и заочно училась в аспирантуре. Продолжала жить в Липецке, в семье с мужем, но отношения были конфликтными, жили как соседи. В 1991 г., когда больной было 37 лет, официально оформила развод с мужем. В 1994 г. окончила аспирантуру и защитила кандидатскую диссертацию. После этого она продала квартиру и уехала в Москву. Устроилась на работу в Совет Федерации, где проработала с 1995 г. по 2007 г. (с 31 года до 43 лет), жила в коммунальной квартире вместе с сыном, затем получила отдельную квартиру. На работе характеризовалась как исполнительная, грамотная, пользовалась уважением среди сотрудников.
С 1995 года (37 лет) впервые на фоне психотравмирующей ситуации (развод с мужем) у нее появились периоды подавленности, бессонницы, вялости, повышенной утомляемости, эпизоды волнения и тревоги, которые длились день, два и проходили спонтанно. По совету мужа она в этот период принимала феназепам, радедорм, на фоне чего отмечала улучшения сна, уменьшение тревоги. С 1994 г. ранней весной в периоды таяния снега стала отмечать подобные состояния, длящиеся от 2-х до 3-х недель. В эти периоды появлялась заторможенность, утомляемость, подавленность и апатия. К врачам не обращалась, эти состояния проходили спонтанно. В 1996 г. (32 г.) – 1999 г. (35 л.) у нее развился новый любовный роман, в это время отмечался период взбудораженности, приподнятого настроения: писала стихи, работала на двух работах, строила планы на будущее, хотела связать свою жизнь с этим мужчиной. Состояние продолжалось примерно 3 года, при этом состояния взбудораженности, повышенного фона настроения менялось по интенсивности. Этот мужчина был дипломатом и в этот период находился в командировке, они общались с помощью телефона и писем. Через 3 года он вернулся, сказал, что готов общаться, но семейную жизнь и официальные отношения с нашей пациенткой строить не намерен. Она приняла решение с ним расстаться, расставание перенесла спокойно. Однако после этого испытала разочарование в мужчинах и решила свою жизнь посвятить сыну. С конца 90-х годов стала повышенно тревожной в отношении сына (36 лет). Стала испытывать тревогу за него, боялась, что он попадет в дурную компанию, начнет употреблять наркотики, т.к. он учился в элитном колледже, общался с «золотой молодежью». В это время ему не было 14-16 лет, т.е. у него был переходный возраст. С этого времени тревожные опасения за сына приняли постоянный характер.
Считает себя больной с весны 2002 г., когда появилась подавленность, сниженное настроение, тревога, временами сочетающаяся с апатией, тоска, бессонница, вялость, плаксивость, рассеянность. Была рассеянной на работе, совершала ошибки.
Впервые обратилась в ведомственную поликлинику №1, в связи с тем, что состояние в течение месяца оставалось без положительной динамики, в 2002 г. Лечилась у психотерапевта, была назначена схема: коаксил, сонопакс, реладорм; посещала сеансы гипнотерапии. На фоне этого отмечала некоторое снижение уровня тревоги, улучшился сон, настроение, однако состояние оставалось нестабильным, сохранялись аффективные колебания, повышенная тревожность, заторможенность. Коаксил был заменен на лудиамил, в результате чего состояние улучшилось: выровнялось настроение, купировалась тревога. Ей не сказали, что после лечения нужно будет принимать препараты, и она лекарства не принимала. В течении 7 месяцев состояние было достаточно стабильным, однако с января 2003 г. (39 лет) вновь снизилось настроение, стала пассивной, рассеянной, медлительной, отмечала бессонницу, отмечала отсутствие интереса к жизни, не справлялась с работой. Повторно обратилась к психотерапевту в поликлинике и была направлена на консультацию к психиатру, который дал направление на госпитализацию в отделение функциональной неврологии при Центре психического здоровья, там она получала капельницы с амитриптилином, реланиум, сонопакс. Длительное время состояние было без динамики. Выписана через 3 месяца. После выписки лекарства принимала регулярно, однако последующие ремиссии были короткими, сохранялись тревожные состояния и полного выхода из депрессивного состояния она не отмечала. С этого же года стала стационироваться в больницу 2 раза в год – весной и осенью. В период ремиссии продолжала работать, но на работе была рассеянной, несобранной, медлительной. Делала ошибки, не могла пользоваться компьютерной информацией, и вскоре ей было предложено уволиться по собственному желанию, что она и сделала в 2007 году (43 года). Средств к существованию у нее не было, и она попыталась еще раз трудоустроиться. Устроилась она в межрайонную прокуратуру начальником канцелярии. Но работать ей все равно было трудно, была рассеянной, медлительной, с работой не справлялась. Через 1,5 месяца (конец 2007 г.) уволилась по собственному желанию. Несколько месяцев не работала, жила на сбережения. В начале марта 2008 г. вновь отмечала нарастание депрессивных расстройств и обратилась в ПНД по месту жительства.
На момент обращения в диспансер в статусе у нее отмечалась тревога, боялась ездить на городском транспорте, испытывала страх перед выходом на улицу, казалась, что может быть сбита машиной, подолгу стояла перед светофором, боялась переходить улицу, не спала, была рассеянной, медлительной. Дома запустила хозяйство, отмечала отсутствие аппетита, потеряла в весе за 2 месяца около 15 кг. Была направлена в дневной стационар на лечение при ПНД, получала амитриптилин, флюанксол, аминазин. Однако на фоне лечения в течении 3-х месяцев состояние оставалось без изменений. В связи с этим она была направлена на стационарное лечение в ПБ №3. Первое ее поступление в 2007 году. При поступлении была повышенно тревожной, двигательно-беспокойной, навязчива с вопросами, просьбами звонков. Постоянно высказывала тревогу за сына, была суетлива. Отмечались суточные колебания настроения, с некоторым послаблением депрессивной расстройств в вечерние часы. Получала капельницы с анафранилом, реланиумом, эглонил, азалептин вечером, ходила на все психотерапевтические сеансы, занималась психокоррекционной работой с психологом. На лечение состояние улучшилось, купировалась тревога, выровнялось настроение, стала собраннее и живее, ходила в домашние отпуска, интересовалась жизнью сына, однако при малейших негативных ситуациях вновь возникала тревога. Постоянно выпрашивала транквилизаторы, говорила, что только они помогают. Была представлена на МСЭ, определена 2 группа инвалидности. В последующем дважды в год стационировалась в ПБ №3.
Несмотря на постоянный прием поддерживающей терапии, которую ей рекомендовали при выписке, и наблюдение ПНД, полноценных ремиссий не было. В статусе сохраняется тревога, двигательное беспокойство, дома была пассивной, ничем не интересовалась, перестала читать, растеряла друзей. Для снятия тревоги в больших количествах принимает транквилизаторы, выпрашивает их в больнице и в ПНД. Стационировалась 8 раз, данная госпитализация девятая. Накануне госпитализации пациентка вновь обратилась в ПНД с жалобами на выраженную тревогу, и участковый доктор назначил ей азалептин в дозе 300 мг в сутки. На фоне приема азалептина через 2 дня больная стала дезориентированной, не понимала, где находится, считала, что она приехала в Липецк, искала сына, не понимала, сколько времени, какое время суток. Собралась и поехала к сыну на такси по старому адресу, водитель такси заподозрил, что не все в порядке, узнал телефон сына и позвонил ему. Сын продиктовал адрес, по которому больную доставили к сыну. На следующий день сын обратился с пациенткой в ПНД по месту жительству, и она была госпитализирована в нашу больницу 13 июля 2010 года.
Соматическое состояние: больная жалоб никаких не предъявляет, несколько повышенного питания, по внутренним органам никаких патологий не выявлено.
Неврологическое состояние: знаков очаговых поражений ЦНС не выявлено.
Психический статус при поступлении: ориентирована приблизительно в числах, год и месяц называет правильно, при беседе узнала врача, разговаривает тихим голосом, монотонная, однообразная, выражение лица грустное, взгляд печальный, мимика невыразительна. Фон настроения снижен. На вопросы отвечает достаточно формально. Предъявляет жалобы на подавленность, тревогу, «устала жить с тревогой». Испытывает тоску с душевной болью в груди, говорит, что «кирпич лежит».
Старается объяснить врачу свое состояние, боится, что ее не поймут. Вместе с тем, в беседе корректна, доброжелательна, вызывает к себе сочувствие. Сообщила, что дома делала смеси «как сказали на скорой»: галопередол, настойка пустырника, корвалол, принимала азалептин, объясняя свое поведение желанием избавиться от тревоги. Отмечает рассеянность, несобранность, невозможность концентрации внимания. Испытывает выраженную тревогу за сына, которая, с ее слов, носит навязчивый характер. В беседе сообщила, что в ночное время в течение нескольких лет возникает ощущение напряжения в мышцах бедер, «каменеют мышцы», и больная просыпается и пытается «разбивать их руками».
Вопросы:
—За то время, что она у Вас в отделении, динамика какая-то есть или все застыло? – Есть некоторые улучшения. — Как я понял, последние много лет у нее исключительно депрессивные фазы, а противоположных маниакальных нет. – С 2002 маниакальных фаз не было.
— Что известно о сыне? – У сына своя семья, ему сейчас 25 лет, там все благополучно: семья, двое детей, второй ребенок у него должен родиться. Но с ее стороны постоянная гиперопека в адрес сына, она все время его под контролем держит, по 10 раз на день звонит ему на работу. – До сих пор? – Да, даже из больницы, когда есть мобильный телефон. Если мы ее телефон забираем, она просит у других больных и продолжает названивать. Она становится очень беспокойной. – На Ваш взгляд в преморбильном периоде какой она была? Гипертимной? Тревожного радикала не было? – Нет. — Я прекрасно понимаю, что о преморбиде можно говорить приблизительно, ориентировочно, но все же, в личностном плане какой она была? – Гипертимной . Она говорит, что до окончания аспирантуры и школы она « почудила».
— А сын о ней заботиться? Он помогает? – Да, он опекает. Он обижается и просит, чтобы она не надоедала, т.к. у него на работе возникают проблемы. Но, тем не менее, он не бросает ее, навещает здесь с регулярной периодичностью, дома ее не бросает. Он к ней очень привязан и тепло о ней отзывается.
У нее бывают выраженные состояния тревоги, уровень тревоги высочайший, по типу тревожного раптуса, ее даже помещали в закрытое отделение. Пробукции не было, суицидальных мыслей и попыток никогда не было. Однако такой уровень тревоги, что она может не контролировать себя.
Добрый день, Вас Людмила Петровна зовут? – Да. – Вас не смущает такое количество врачей? – Нет, я вообще-то когда-то защищала кандидатскую, там тоже было большое количество людей – Как Вы себя чувствуете? – Вы знаете, на фоне лечения лучше, но вот первая половина дня очень тревожная. – До сих пор? – Да, вот на душе камень лежит. – Начиная с которого часа отпускает? – С трех часов отпускает. С трех-четырех часов. – А к вечеру Вы себя чувствуете как нормальный человек, здоровый человек? – Да, но меня тянет ко сну уже – Т.е. камня на душе нет? – Да, но делать ничего не хочется. – А засыпаете Вы легко? – Да, только очень долго. Мне уже подбирали и азалептин и имован и другие лекарства…. – Сколько часов проходит, прежде чем Вы засыпаете? – Часа 2, даже 3. – А заснув, Вы пробуждаетесь среди ночи? – В туалет. – А если не в туалет, то не нужно? – Тогда нет. Если кошмар приснится, то мне кажется, что это на самом деле, я открываю глаза. – А часто бывают кошмарные сновидения? – Часто. – На протяжении всего сна? – Ну, ночь на ночь не приходится. – И эти сновидения на протяжении всего сна? – Вы знаете, доктор, я это не могу сказать, может быть под утро. – Вы просыпаетесь именно от сновидений? – Да. – И когда Вы пробуждаетесь, Вы чувствуете себя не в своей тарелке? Вялость, тоскливость и ощущение напряжения в мышцах ног? – Да, до приема таблеток. – Т.е. такая тяжесть или скованность в мышцах? – Нет, в мышцах нету, просто скованность, на душе кирпич – А вот каменеют мышцы бедер, это было? – Да это было. Каменеют ноги, и я их бью. – При пробуждении? – Да. Сегодня 1,5 часа ночью я их колотила. – А к вечеру этой симптоматики нет? – Днем и вечером нет. – Днем и вечером Вы вполне здоровый человек? – Да, только ночью тянут ноги. Врачи мои не говорят, что это такое, наверное, надо дообследоваться. Я потому что я бессонницей и так страдаю, а еще ноги – Вам сейчас сколько лет? — 46. – Смолоду Вы какая были по характеру? По своим личностным особенностям? – Активной, добродушной – Это когда Вы в школу ходили? – В школе была очень активной – Активистка, да? – Да – В кружках самодеятельности? – Да, я на доске почета висела. – У Вас там медаль? – Да, я была очень идейной. – Вы смолоду очень активная, энергичная, все у Вас удавалось, получалось. Образно говоря: море было по колено. – Да, все было легко – Не было трудных или неразрешимых проблем? – Проблемы были – Но Вы их так легко как-то решали? – Трудным было решение уехать из Липецка, там у меня родня, там все, а здесь я одна – Ну там в Липецке Вам, наверное, развернуться-то негде было? – Ну да, там я в прокуратуре работала помощником – Вы юрист по образованию? – Да, кандидат наук – Вы успешно закончили университет в Воронеже, юридический факультет. Успешно работали в прокуратуре в Липецке – 3 года я там работала, а потом в Москву переехала – А вот противоположные состояния, спад, депрессия начались с какого возраста? – С 2002 года, когда сын поступил в институт. – Всего 8 лет назад. – Да пока он учился в институте, я была в состоянии депрессии. Я его тянула одна, очень тяжело – Но он поступил? – Да поступил, закончил – Радоваться же надо по идее? – Радовалась, но сколько силы, энергии, я репетиторов нанимала. Но это же все деньги, репетиторы. На двух работах работала, в субботу работала – Вы волновались, когда он сдавал экзамены при поступлении? – Да – И при обучении? – Да, волновалась. И когда он гулял, по клубам ездил, я волновалась, как он там, безопасность какая там – А что за него волноваться? Что с ним может случиться? – Ну, он общался «золотой молодежью» — Т.е. он здесь в Москве учился? — Да, в частном лицее. Там очень богатые дети, и соблазнов полным-полно было – Вплоть, до наркотиков? – Ну, наркотиков не было – А алкоголь был? – Пиво пил, виски – И Вас все это не могло не волновать, как мать? – Да, естественно, я понимала, что ему нужно учиться, он у меня очень способный парень, а эти ребята, у них денег много. – И вот спады начались, Людмила Петровна, в весенние или позднее-осенние периоды? – Весенние у меня еще в Липецке начались. – Это в марте? – Да, когда снег тает. – А осенью бывает? – Бывает в ноябре, когда слякоть. А вот золотую осень люблю – Допустим, осень проходит, наступает зима, зима проходит, наступает весна, лето, улучшалось при этом настроение? – Не знаю, как сейчас, но раньше настроение улучшалось. – Скажите, а вот когда депрессия, сниженное настроение, на первый план выступает тяжесть на сердце и тревога? – Да, я ложусь калачиком, так свернусь под одеялом и ничего не хочется, не двигаться ничего. – А вот эти ощущения, что каменеют мышцы бедер, это совсем недавно появилось? – У меня это давно, просто я не придавала этому значения, побью, помассирую – А это совпадает по времени со сниженным настроением? – Ну, это ночью – Когда хорошее настроении, то этого нет? – Ну, ночью у меня тревоги нет. – Ночью нет, тревога появляется с утра после пробуждения. Скажите, за все эти годы, за все 8 лет Вы многие препараты перепробовали — Да, и очень – Ну вот, скажите, что на Ваш взгляд Вам помогает? – Трудно сказать, мне очень много давали, амитриптилин, милипрамин, лудиамил, анафранил — …Что из этого помогает? – Я очень долго была на амитриптилине — Толку не было? – По 3 таблетки 3-4 раза в день – Это 300 мг в сутки, доза приличная, но толку не было? – В стационаре я их пила. – Когда плохое настроение, у Вас плохой аппетит?. – Аппетит у меня плохой, но к вечеру появляется, можно сказать, что даже «жор» нападает. – Когда плохое настроение и плохой аппетит, Вы теряете в весе? – Вы знаете, начиналось все с потери веса. Я была очень худенькая, перестала кушать. Пошла к невропатологу, она меня послала к психиатру, психотерапевту. И вот сначала я у психотерапевта лечилась, потом меня передали в психиатрию – Психотерапевт что Вам рекомендовал? – Он выписывал коаксил, реладорм, ремирон – Коаксил, наверное, не помогал? – Нет, он мне не помогал, ремирон тоже… — У Вас там были какие-то смеси, которые меня ставят в тупик. Смесь галопередола с карвалолом и азалептином, все вместе – Ну, азалептин я вечером только пила – Это назначил психотерапевт? – Да. – В дозе 300 мг – В диспансере мне предложили: пей по 100 мг азалептина 3 раза в день, и у меня поехала крыша. – Скажите, препараты лития Вам никогда не давали? Не рекомендовали? – Доктора мои говорили, я пила карбамазепин… — … Вы долго пили? – Ну, вот я поступила 13 июля, т.е. я его пила пол июля и август. – Здесь? – Да – И Вам лучше все же стало? – Ну, я даже не знаю – Какая-то тревожность еще есть, это видно – Ну, я волнуюсь, тут аудитория такая большая – Вы так зажаты несколько, видно, что тревожность. Вот с возрастом, с течением времени Вы стали более тревожны? – Да, я очень тревожной стала – Раньше даже ни на йоту не было тревожности? – Нет, не было тревожности, я это как-то перебарывала. Я рюмочку коньячку могла себе позволить. – Ну, это когда хорошее настроение? — Даже когда мне плохо – Снимала тревогу? – Да – Ну, это универсальный транквилизатор и антидеприсант на все времена и у всех народов. Скажите, если вернуться к тому, какая Вы были до болезни, в молодости. Вы вообще такой дисциплинированный человек, исполнительный, если Вы брали на себя какую-ту ответственность, какое-то поручение, Вы обязательно его выполняли? – Да — Вы с уважением относились к руководству, начальству? Их рекомендации для Вас были как бы законом к исполнению? – Да – И в тоже время нельзя сказать, что «душа на распашку», что Вы каждому встречному могли довериться, в плане своих внутренних переживаний? У каждого человека есть свои какие-то сокровенные мысли – Нет, меня почему то считали очень обаятельной женщиной – Но Вы не каждому раскрывалась? – Не перед каждым. — Вот если с каким-то человеком по роду Вашей работы, возникала какая-то ситуация конфликтная или близко к конфликтной, Вы вину брали на себя? – Да — Даже заведомо зная, что Вы не виноваты? – Да — А почему Вы это делали? – Такой мнительный я человек – Вы тогда еще тревожной не были? – Нет, еще депрессии не было. – Это тогда у Вас еще «все горело в руках»? — Переживала, если меня раскритикуют, то я переживала всегда.
Вопросы:
— А можно про то, как Вы ехали в такси? Об этом можно поподробнее? – Вы знаете, этого я уже сейчас половины не помню, сын рассказывал: я назвала адрес, где мы раньше жили. А потом он попросил трубку, водитель взял, и водителю диктовал, куда ехать. – Этого Вы не помните? – Это мне сын рассказал, он даже 1000 рублей отдал за машину. Я этого совершенно не помню. Приехала, они мне постелили, я легла, и я даже не знала, что это день или ночь. Москва ли это или нет. Я была в Липецке. – Перед этим Вы приняли в высоких дозах азалептин? – Да. – 300 млг?. – Да, но не 300 может. Как мне диспансерный врач посоветовал. – Вместо сероквеля? – Да — Вы до этого на сероквеле были? А до этого Вы сколько принимали? – 3 раза по 200 мг – Т.е. 600 мг – А потом мне сын рассказал, как я на такси ехала – А Вы этого не помните, все это стерлось? – Да – Вы сами этого ничего не помните? – Да – А Вы однократно приняли азалептин? – Однократно. Я 3 ночи до этого не спала и поэтому от отчаяния выпила еще 2 таблетки азалептина. А потом я уже собралась к нему ехать. В Липецк ехать, а я уже из Липецка приехала. Он мне говорит: мама ты уже приехала из Липецка, что с тобой? Вот такая была ситуация
— Людмила Петровна, скажите, ведь бывали не только приступы тревоги, но бывали и подъемы душевные? – Да, я вообще была смелой. Женщиной себя считала – И когда был этот подъем, был свет в душе? – В душе, да – Вам было совсем хорошо? Или где-то все-таки не так?. – Были, знаете, я самокритичный человек, критикую себя за какие-то поступки. Может кому-нибудь слово скажу не так, кого-то обидеть боюсь, какие-то были такие симптомы. Ну, не считала я себя такой идеальной, что я делаю все так хорошо – Это была открытая веселость, здоровая? – Здоровая, я любила компании – С напряженностью? – Нет, душевная, нормальная, такая в компаниях я была очень веселая, заводила такая – Вы были очень веселая? – Да, только в это время была бессонница. Я тогда страдала. Я пила феназепам. Много лет пила феназепам и радедорм – Либо одно, либо другое, либо вместе? – Нет, только один – Только это Вас беспокоило, а все остальное Вас устраивало? – Да, так меня все устраивало – Так Вы были готовы жить многие годы? – Да, мне это главное. Вот сегодня я плохо спала. Сегодня жаловалась, что плохо мне. Встала никакая, к обеду была скованная, напряженная, тревожная, а сейчас сошло немного – Это было ощущение счастья? – Да нет, какого счастья?! Счастье – это такое понятие сложное – А вот в этот подъем, когда Вы не болели? – Когда не болела, была счастливой женщиной – И мужчин любили? – Да и мужчин любила, я была счастливой – Суицидальных мыслей не было? – Нет, никогда не было. Мне уже несколько раз задавали вопросы такие. У меня как будто внутреннее табу, смерть, самоубийство это страшное дело. Такой грех я на себя никогда не возьму – За эти 8 лет Вы как-нибудь душевно, характером изменились? – Да, я стала более замкнутой, более тревожной. Стала нервничать: сына нет дома, я нервничаю, а он уже взрослый парень и своей жизнью уже живет, а я все нервничаю, где он и что с ним. Такая я тонкошкурая, близко к сердцу я все принимаю – И Вы теперь всегда такая? – Да, к сожалению – Не бывает возвращения к прежнему? – Я же на таблетках все время. — Уже много лет на таблетках непрерывно? – Да – Таблетки все время принимаете? – Да, мне предлагали снять таблетки. Одноразовая отмена. Не получилось ничего – Вы теперь не знаете, какая Вы без таблеток? – Да, я уже не знаю, какая я без таблеток – Что Вам дороже всего на свете? – Мне дороже всего сын. Я сына очень сильно люблю, фанатично люблю. Он говорит: мам, ты меня до безумия любишь и мешаешь мне жить. Я могу ему названивать по 5 раз в день на работу, отвлекать его, лишь бы услышать его голос – А что Вам хочется? – Пообщаться. Да, хочется, чтобы он жил счастливо – Как это? – Ну что бы детки были, у него сейчас девочка растет, вот сейчас второй ребеночек в ноябре родится. –
А Вы намерены принимать участие в жизни его семьи, когда у него ребенок родится? – Да, Вы знаете я на это очень сильно надеюсь, я вот думаю, чтобы у меня силы были. Я вот с внучкой, внучке 2 годика 8 месяцев, я вот с ней поиграю и утомляюсь. Вот видимо не хватает, эмоции есть положительные: радость, а вот сил, чтобы целый день быть с ней, у меня не хватает.
– А по Вашему мнению, жена сына хорошая? – Жена… Она из провинции, из Татарстана. Подруг у нее здесь нет в Москве. Она к сыну тянется, не дает ему дышать, т.е. ни клубы, ни кино. А если он куда-либо загуляет, она считает меня виноватой. – А он загуливает, да? – Ну друзей у него пол Москвы – А он кто по профессии? – Инженер – А она? – А она институт культуры закончила. Она его ревнует, я виновата. Поэтому у нас отношения такие на расстоянии. Она как бы не приближает меня к себе и не отталкивает – Вам она не нравится?– Я бы не сказала, что я от нее без ума, я бы попроще женщину выбрала, более добродушную, а она сама себе на уме.
— Спасибо, поправляйтесь, все будет у Вас хорошо.
Психолог – Д.В.Королевич:
Больная была осмотрена неоднократно. Вчерашнее заключение: больная ориентирована в полном объеме, контакту доступна, эмоционально маловыразительна, несколько напряжена, зажата. При этом охотно рассказывает о своих проблемах со здоровьем, о предшествующих госпитализациях, нарушениях сознания и памяти, возникших вследствие того, что она «перепила лекарства». Оживляется при упоминании родных, с удовольствием говорит о внучке и начинает улыбаться. Жалуется на подавленное настроение, тревогу, апатию, слабость, утомляемость, снижение памяти, рассеянность. Мотивация к настоящему обследованию достаточна высокая, что обусловлено заинтересованностью больной в публичном представлении ее случая, надеется получить консультацию авторитетных специалистов. Охотно участвует в обследовании, старательна, однако результатами не интересуется. Раньше она была мало мотивировна и очень формально обследовалась.
В результате обследования выявляются незначительные трудности концентрации внимания. Показатель непосредственного запоминания в норме: 6,7,8,10, ретенция в пределах нижней границы в нормы, 7 слов из 10. Произвольное опосредование повышает продуктивность мнестической деятельности до 100%. Ассоциативные образы по смыслу адекватны, по содержанию преимущественно конкретны. Особенности графики свидетельствуют о некоторой эмоциональной неустойчивости, тревожности на органическом фоне, в проективном плане о заинтересованности в сфере влечения. Сфера мышления характеризуется некоторой тугоподвижностью, затруднениями вербализации, тенденцией к снижению уровня обобщения. При доминировании категориального способа решения мыслительных задач единичные решение основаны на конкретно-ситуационных связях. Пословицы поясняет в целом верно, но многоречиво, временами на конкретных примерах. Эмоционально-личностная сфера характеризуется чертами эмоционально-личностного регресса, ригидностью установок, пассивностью жизненной позиции в сочетании с повышенной сензитивностью к средовым воздействиям, неуверенностью в себе, трудностями в сфере социальных контактов, склонностью к бегству в болезнь конверсионного характера. По результатам проективной диагностики выявляется честолюбие, потребность в признании и восхищении, стремление ликвидировать разрыв, отделяющий от других, эгоцентризм, обидчивость и раздражительность, беспокойство и импульсивность из-за невозможности самостоятельно изменить неприятную актуальную ситуацию. Таким образом, по результатам психологического исследования на первый план выступает эмоционально-личностный регресс и пассивная жизненная позиция как следствие эмоционально-личностных особенностей, обуславливающих легкость возникновения дезадаптации в субъективно сложной стрессовой ситуации, ригидность личностных установок, низкая способность к рефлексии, склонность к вытеснению истинных причин психологической проблематики, уход в болезнь как доминирующий способ психологической защиты. По сравнению с предыдущими обследованиями отмечается нарастание органического фона с тенденцией к интеллектуально-мнестическому снижению.
Врач-докладчик. На время данной госпитализации больная получала следующие препараты: сероквель до 600млг/сутки, изначально она получала анафранил по 75млг 3раза в сутки, фенозепам по 1 мг 3 раза , и на ночь она получала препарат имован. Сон у нее был прерывистый, достаточно поверхностный, но был. Мы побоялись ей на ночь давать другие препараты. Вместе с этим изначально стали давать препарат лирика, потом он у нас в аптеке закончился, и ее перевели на препарат депакин, депакин хроно, она получала некоторое время по 500 мг 2 раза, и обычный депакин получала по 300 мг 3 раза в сутки, т.е. 900 мг в сутки. В отделении на фоне лечения состояние больной остается неустойчивым, выражены суточные колебания, уровень тревоги несколько снизился. Внешне она опрятна, следит за собой, но остается пассивной и бездеятельной. В течение последней недели на фоне лечения стала проявлять некоторый интерес к окружающему, стала смотреть телепередачи, преимущественно новости, рассказывать о последних политических события. Адекватно реагирует на шутку, отмечает, что периоды подавленности в течение дня стали несколько короче. Раньше она отмечала облегчение ближе ко сну, т.е. в 7-8, даже ближе к 9 часам, тревога у нее проходила, а сейчас улучшение с 3-х часов в послеобеденные периоды, стала в это время оживать. Тревога в вечерние часы уходит. К состоянию критична. Персоналом отмечено, что в ночные часы испытывает сильное напряжение и боль в мышцах бедер, которые пытается снять ударами, бьет себя кулаками по бедрам. Со слов мед. персонала, мышцы бедер у нее становятся просто каменными, т.е. это подтверждено объективно. Для того, чтобы их как-то расслабить, она уходит в туалет и начинает себя колотить по ногам, чтобы снять напряжение. Ранее об этом не рассказывала. При расспросе сообщила, что подобные явления беспокоят в течении последних 3-х лет. Говорит, что ранее об этом не рассказывала, т.к. не связывала это состояние со своей болезнью. В настоящее время мы ее дообследуем. Невролог никаких симптомов неврологигических не нашел и считает, что это конверсионные псевдосенсорные нарушения. ранее персоналу она никогда не жаловалась на эту тему никогда не говорила. Мы пробовали ей делать инъекции нестероидных противоспалительных препаратов, в частности мавалис, по 15 мг в сутки в течение 5 дней. На фоне этого лечения подобные явления проходили, она ночь спала, в течение ночи боли не отмечала, но как только отменили инъекции, сразу все вернулось опять.
Диагностически ее состояние подпадает под биполярное аффективное расстройство, текущий эпизод умеренной депрессии с соматическими симптомами.
В подтверждении этого диагноза следующее. 1) Гипертимный преморбид. Больная была успешной, инициативной, деятельной, активной, общительной, окончила музыкальную школу, активно занималась общественной работой, легко училась по всем предметам, школу закончила с золотой медалью, потом закончила институт. 2) Раннее начало заболевания: заболевание началось в 27 лет, это 1991 год, когда у нее был первый депрессивный эпизод. И хотя он был спровоцирован психотравмирующей ситуацией – развод с мужем — но мы считаем это началом заболевания. Затем начались повторяющиеся депрессивные расстройства, В тоже время у нее были гипоманиакальные периоды, в частности, когда у нее завязывались любовные отношения. Это позволяет говорить о биполярности фаз течения. Отмечается наличие гипоманиакальных и депрессивных состояний, имеющих сезонность. Преимущественно обострения в виде депрессивных ресстройств, наступали в осенне-весенние периоды. Следует подчеркнуть, что с 2007 года депрессивная фаза приняла у нее затяжное течение, и полноценной ремиссии у нее не наступило. Отмечается резистентность к проводимой терапии и сохраняется высокий уровень тревоги и тоски. Диффернциальный диагноз можно провести с рекуррентным депрессивным расстройством.
Можно было дифференцировать с шизоаффективным расстройством, для которого характерно наличие шизофренической маниакальной или депрессивной симптоматики. В статусе больной продуктивных расстройств никогда не отмечалось. Учитывая длительность заболевания, при шизофреническом процессе неизбежно формирование личностных изменений, обеднение в эмоциональной сфере, снижение потребности в контактах, утраты интереса к окружающим, работе, творчеству. Эмоциональные реакции становятся менее яркими, уменьшается их глубина, исчезает адекватность, больные становятся черствыми, эгоистичными, что у нашей больной не наблюдается. Состояние вялости и апатии, безразличия, о которых говорит больная, мы расцениваем как неполный выход из депрессии, причем при послаблении депрессивной симптоматики она становится более общительной, у нее нарастает эмоциональная активность, у нее сохраняются теплые чувства в отношении сына, внучки. Она строит планы на будущее, и на наше усмотрение, критика у нее остается, что говорит против шизофрении.
— Вы сказали, что у нее был брат. Что с ним случилось? – Он был младше ее на 6 лет. — Он как-то ее беспокоил? У них были какие-то отношения? — Они были достаточно далеки друг от друга, и его стиль жизни ей мешал. Городок небольшой, и его уголовное прошлое ей мешало в трудоустройстве. Поэтому она уехала в Воронеж, потом уехала в Москву, а он тихо пил. — Она ничего не говорила про свою любовь к брату? Вы говорили, что она вину ощущает. — Она опекала его в школьный период, потому что у них была достаточно холодная в эмоциональном смысле мама. Она была грубой, часто выпивала. Это сейчас она немножко изменилась по характеру. Эпизодически у нашей пациентки проявлялась жалость к брату.
— Тревога к сыну непонятна. Сын не дает повода для тревоги, тем не менее, это прямо зашкаливает. Когда были поводы для тревоги? — Она еще в болезненном состоянии, не выздоровела.
— Если бы не было международной классификации болезней 10-го пересмотра, если бы мы жили в классической клинической психиатрии, тогда какой бы Вы поставили диагноз? МДП или какой-то другой? – Атипичный маниакально-депрессивный психоз. — Почему атипичный? – Для маниакально-депрессивного психоза все-таки более характерны апатические депрессии, отсутствие психотических расстройств, продуктивной симптоматики.
А.Г.Меренков. Мне кажется, что в диагностическом плане тут спорить не о чем. На мой взгляд, это циклотимия, тут сложности больше в лечении. Многое перепробовали, а результатов не очень много. Дерепрессия длится 8 лет, выраженная тревога, которую трудно купировать. Нужно подбирать адекватную терапию. Я помню, что ей было лучше на лудиомиле, потом на анафраниле. Депрессия у нее с элементами адинамии, тоскливости, поэтому антидепрессанты должны быть либо сбалансированного, либо стимулирующего характера. Милипрамин капельно давать нельзя, у нас законодательство запрещает. Он не разрешен к капельному использованию. Эффективность его хорошая, однако в аннотации об этом не написано. И нам говорят, что если вы используете милипрамин капельно, у вас могут возникнуть проблемы с правоохранительными органами. Может быть, попробовать анафранил. Неселективные ингибиторы будут неэффективны, поэтому мы вынуждены использовать то, что есть. И обязательно стабилизаторы настроения. Это фазное состояние, есть и плюс и минус. Она любит сына, она эмоционально живая. Нужно добавить психотерапию. Депрессия сейчас не такая глубокая, поэтому это будет хорошо.
Д.Ю.Павлов: я бы хотел обратить внимание, что мотивация на излечение у нее мощнейшая. Ее обращение: «Люди добрые, помогите!» Человек измучен этим состоянием, растерян и не знает, что делать. Она сама говорит: «Мне не нравится эта моя гиперопека сына, мне не нравится это состояние, но я ничего не могу сделать. Мне не нравится, что я не могу делать привычную работу, нахожусь в состоянии депрессии». Бедра сковывает – это достаточно сексуальный признак, она одинока. Фантазии о смерти в подростковом возрасте, ее отношения с мужчинами, и этот симптом сковывания бедер – все это выстраивается в одну линию, и очевидная фригидность, недобор со стороны мужчин, начиная с первого – отца. И сын, который способен давать ей какую-то радость и удовлетворение, она не в состоянии этому радоваться. Это тоже расщепление.
Зав. отделением: с самого начала заболевания никто не обратил внимания на то, что больная нуждается в нормотимиках. Может быть, благодаря раннему началу, фазы депрессивные не были бы у нее такими глубокими, затяжными и тяжелыми. Поэтому мы здесь ставили вопрос о литии, но на тот период у нас его не было. Она к нам поступила в 2007. Кроме того, необходимо решить вопрос о преемственности с диспансером. Больную лечат и выбрасывают, она никому не нужна. Ее можно было бы вернуть в жизнь, а сейчас это очень сложно. Удивительно, что тревога ушла на лирике. Уровень тревоги настолько высокий, что она не дает пройти в отделении.
А.А.Глухарева: лечение лирикой и купирование тревоги, нет реакции ни на антидепрессанты, ни на нормотимики, — все это может заставить задуматься в том, что больная не совсем аффективная. Все просто на поверхности: гипертимный преморбид, потом гипомании, когда она влюблялась. Наверное, циклотимо-подобные колебания, но у нее не было отчетливых классических маниакальных фаз, не было резкой инверсии аффекта, как это бывает при классических аффективных психозах. Все ее влюбленности, вся ее активность – активный человек, немножко гипертимный, с неустойчивым настроением. Но обратите внимание, что уже в пубертате на фоне гипертимности отмечались невротические расстройства, фобии, в структуре этого хорошего активного состояния. Неожиданно появляется страх переходить дорогу, страх смерти, какие-то тревожно-фобические неврозоподобные расстройства. В этом депрессивном аффекте, затяжном, длительном, очень много неврозоподобных расстройств, преобладает тревога, уже 6-8 лет тревожное расстройство, и лечение антидепрессантами не дает никакого эффекта, бензодиазепины тоже. Что касается нормотимиков, не уверена, что они дадут здесь эффект. Нет отчетливых маниакальных фаз, это даже трудно назвать биполярным расстройством. Во второй тип ее можно уложить. Но резистентность этого депрессивного аффекта тревожного обусловлена большим количеством неврозоподобных расстройств, психолог нам дал понять, что это больная с конверсионными включениями, и ее сенестезии могут тоже носить конверсионный характер. В МКБ есть смешанное тревожно-депрессивное расстройство. Тревога снялась на седативных препаратах, поэтому это случай не однозначно аффективной патологии. — Вы ей окончательный диагноз какой поставите? — Невротическое расстройство? – Нет, это затяжная тревожная депрессия, это не реккуретная депрессия, хроническое депрессивное расстройство, а вторым шифром я бы поставила тревожное расстройство. – Вы идете в русле МКБ-10. Вы говорите о коморбидности. А если следовать канонам московской психиатрической школы? – Тогда это биполярное аффективное расстройство. Я бы попробовала вести ее на одних атипиках или перейти на радикальные методы, например, ЭСТ.
М.Е.Бурно. Пациентка больна 8 лет. Наверное, больше. Как она клинически видится мне сегодня? Как будто-то бы атипичный маниакально-депрессивный психоз. Но только «как будто бы». Ведь последние три года психоз не проходит и все там в нем перемешано. На первом месте острая, оголтелая тревога, в эту тревожную депрессию включены и совершенно неподходящие для маниакально-депрессивного психоза, циркулярной депрессии или циркулярной мании расстройства. Растерянность, апатия. Такая мешанина побуждает думать об эндогенно-процессуальном расстройстве. Что это такое: растерянность в остром психотическом состоянии? Доктор хорошо рассказывал о состоянии, в котором пациентка поступила. Она рассеянна, растерянна, в то же время — апатия, вялость. И она однообразна при поступлении, монотонна, формальна. В то же время доброжелательна. В этой аффективной каше еще и фобические расстройства, как это бывает в сложных, смешанных депрессиях, в которых намешанное психологически не вяжется между собою. Не может выходить из дома, ей страшно в транспорте,это такие клаустрофобические расстройства. Никак это для меня, старого психиатра, не укладывается в аффективное циркулярное расстройство. При циркулярном психозе, т.е. маниакально-депрессивном психозе, если говорить с точки зрения классической психиатрии, пациент выздоравливает после острого психотического состояния. Поэтому это острое психотическое состояние и называется фаза, депрессивная или маниакальная. Фаза может быть атипичной, но не расщепленной. Для меня это расщепленное аффективное тревожно-депрессивное и прежнее маниакальное расстройство, о которых она рассказывала, и эта растерянная перемешанность есть проявление эндогенного процесса. Последние три года тревога такая мощная, что больная испытывает переживание каменных мышц, которые бывают при таких тяжелых тревожных эндогенно-процессуальных состояниях, не маниакально-депрессивных. Бьет себя кулаками по мышцам, чтобы расслабились. – А нарушения мышления процессуальные есть у нее? .- Конечно, есть, и это видно клинически, без психологического подробного исследования. Она говорит, что все с ней так благополучно, что на подъеме она вообще счастливая женщина, но говорит-то об этом формально. Не чувствуется, что она вспоминает себя как счастливую женщину. И эти схизисные эндогенно-процессуальные нарушения видятся в одновременном сосуществовании и какой-то вялости, апатичности, деревянности и в то же время — напряженности. Это ведь только здесь, при шизофении бывает. Рассказ ее о себе. Если вспомнить, кем она была?. И что с ней стало? И что она инвалид уже столько лет? – И атипичность именно во всем этом, что Вы подчеркнули? – Да, схизисная атипичность. – Раньше был в ходу диагноз циркулярная шизофрения?. В 60-70 годы. Ей можно было бы его поставить? – Думаю, что диагноз «циркулярная шизофрения» соответствует диагнозу «шубообразная шизофрения». У больных с «циркулярной шизофренией» вот эти как бы циркулярные фазы не проходили, они оставались в своем субпсихотическом виде. Или были неврозоподобные ремиссии. Это именно то, что говорит о шубе. Шубы описывал и немецкий психиатр Фридрих Мауц, сотрудник Эрнста Кречмера. Шуб это «сдвиг» в двух смыслах. Первый смысл заключается в том, что человек в шубе как бы личностно сдвигается и перестает быть самим собой. В своем психотическом остром состоянии (какое бы оно ни было — депрессивно-параноидное или кататоно- онероидное, аффективное, парафренное), в остром шубе, больной не является самим собой, личность сдвинулась, и он стал совершенно иным. Например, сказочно добрым или психотически агрессивным. Он в это время не есть он сам. А второй смысл «сдвига» (шуба), заключается в том, что сама личность после этого перенесенного остро- психотического состояния сдвигается, человек перестает быть собой и без психотики. Больная говорила, соглашалась, что изменилась за последние годы, перестала быть собой и вне острой психотики. Вот такая стала как сейчас: мягко субпсихотическая, неврозоподобная, вялая, отрешенная. Она другая. Она стала замедленная, как она говорит, мы видим, что она формально-однотонная. Фридрих Мауц в1925 году выпустил очень важную для клиницистов книгу, которая называется «Прогностика эндогенных психозов». Будучи сотрудником Кречмера, он проследил, как болеют шизофренией с острыми психотическими расстройствами пациенты с конституцией циклоидно-пикнической и пациенты с конституцией шизоидно-лептосомной. На большом материале показал, что пациенты, похожие преморбидно и в болезни на циклоидов-пикников, болеют легче и в том смысле, что они меньше личностно изменяются. У нашей больной сложение с пикническими чертами, и она личностно похожа внешне на синтонную женщину. Потому и нет такого глубокого,выразительного шизофренического дефекта. Это, конечно, не типичные в преморбиде циклоиды, нет теплого света. Типичные, синтонные циклоиды заболевают МДП. Однако не все. Лишь особенные их них. Но если такие синтоноподобные, циклоидоподобные люди заболевают шизофренией, то шизофрения их меньше душевно нарушает, тут нет глубокого шизофренического снижения, дефекта, они меньше шизофренически распадаются, мы не видим такого дефекта шизофренического, как в тех случаях, когда шизофрения вырастает на почве лептосомно-шизоидной. Там эти больные в случае остро психотических шизофренических расстройств, в случае шубообразной шизофрении обычно изменяются глубже, распадаются глубже, а эти многие годы похожи на синтонных циркулярных больных, но похожи лишь внешне. И им ставят во всем мире обычно диагноз «биполярного расстройства» (это соответствует «маниакально-депрессвному психозу»), хотя с точки зрения классической психиатрии это эндогенный процесс. Почему все это важно для меня, как для психотерапевта? Потому что здесь психотерапия другая, нежели в случае маниакально-депрессивного психоза. Там психотерапии после фазы не нужно вовсе. Фаза прошла — человек здоров. А если человек между «фазами»расщепленно болен, это не циркулярный психоз, не маниакально-депрессивный психоз.И пациентка нашауже годы больна, она находится в состоянии субдепрессивно-неврозоподобном после очередного обострения или шуба. В это время, получая необходимую психофармакотерапию, она, конечно, как и все такие эндогенно-процессуальные пациенты, нуждается в серьезной психотерапевтической помощи. И это особая психотерапия шизофрении со всеми тонкими,сложными подробностями, о которых здесь уже некогда рассказывать (с особым эмоциональным контактом, с активированием и т.д.). Спасибо!
Ведущий: огромное спасибо, все было очень интересно. Это довольно яркий случай, хотя я бы не сказал, что он очень сложный. Сейчас в ходу не каноны классической немецкой и российской психиатрии, а МКБ-10. Мы заложники МКБ-10 и должны следовать ей, хотя двойная бухгалтерия не запрещена к применению, и мы всегда про себя ставим диагноз в соответствии с канонами московской психиатрической школы. Если оставаться в рамках традиционного подхода, характерного для московской психиатрии, я бы не рискнул поставить ей диагноз эндогенно-процессуального заболевания. Это было бы тяжело, я бы покривил против истины. Почему? Если сейчас оценивать ее статус, она гипотимна, но при всем том достаточно синтонна. Нарушений мышления, специфических для эндогенно-процессуального заболевания, я не увидел, так же как не отметил их психолог, который ее смотрел. Если бы это была шизофрения, то атипия должна была бы быть большей в плане продукции. Продукции у нее на протяжении этих нескольких лет я не заметил. Ни Кандинского-Клерамбо, ни бреда, ни галлюцинаторных или псевдо-галлюцинаторных переживаний, ни кататонических расстройств и т.д. Да, были поведенческие сдвиги, но поведение у депрессивного больного меняется. Если так рассуждать, больной в достаточно глубокой депрессии тоже перестает быть похожим на самого себя до болезни. Больной в морбидном болезненном периоде, это не та личность, что была в преморбиде. Личность депрессивного больного в депрессивной фазе уже иная. Другое дело, что до преморбидного уровня она не вышла. Сейчас статус субдепрессивно-тревожный, потому что здесь есть признаки витальной тоски: этот гнет на сердце — это один из классических признаков эндогенной депрессии, плюс явные тревожные включения, тяжелые, выраженные. Появление тревоги в структуре эндогенной депрессии, появление тревоги в структуре тоскливой депрессии всегда настораживает психиатров, всегда указывает на утяжеление картины, на утяжеление прогноза и всегда указывает на риск возможности суицидальной попытки. Появление тревоги у больного с депрессией всегда должно рождать появление тревоги у врача-психиатра за этого больного. Теперь симптоматика с ее мышечными нарушениями. Каменеют мышцы бедер. Есть в западной современной литературе такой термин «свинцовый паралич». Это, скорее всего, то, что у нее есть. Появление симптоматики такого рода, «свинцовый паралич», это западный термин, указывает на резистентность., с чем мы и столкнулись. Дальше возникают трудности. До конца неясно, в какой тип эндогенного аффективного расстройства ее уложить? В биполярное или униполярное расстройство? Это МДП, но биполярный или монополярный тип? Тут возникают вопросы и сомнения. Если брать преморбидный период, ее ранний детский, юношеский, молодой возраст, то для нее этот период характеризовался гипертимностью. Все у нее горело в руках, все у нее получалось, она необыкновенная активистка, правильная, в политическом отношении подкованная, воспитанная девушка, посещающая кружки, самодеятельность, отличница, стеничная, энергичная. Это то, что не так давно фон Серсис, баварский психиатр, назвал типус маникус, как преморбид, который характерен для биполярного расстройства. Это смягченный гипоманиакальный синдром. Имея в виду такой преморбидный период, точно отметить вехой возраст начала ее болезни трудно, потому что этот преморбид может незаметно переходить в гипоманиакальную или маниакальную фазу. То, что она крутила направо и налево романы, изменяла мужу, то, что не прожив с ним и два-три года, у нее уже был роман с другим мужчиной, говорит о том, что она была в гипоманиакальном или маниакальном состоянии. А дальше на первый план выступают все с большей частотой противоположные депрессивные фазы, и их отличительной особенностью является то, что они привязаны к определенному времени года. Это тоже типично для маниакально-депрессивного психоза, но уже для рекуррентной униполярной депресии. Это ухудшение состояния, утяжеление депрессии в осенний и весенний период. Она точно говорит: ноябрь и март. Важно то, что это то время года, те месяцы года с интервалом примерно в полгода, когда меняется световой режим. Когда возникают ухудшения, депрессивные фазы в это время года, мы вправе предположить диагноз рекуррентной униполярной глубокой депрессии. Далее, у нее есть все признаки, характерные для эндогенной депрессии вообще: это суточные колебания с ухудшением в утренние часы и улучшением к вечеру. Вечером она чувствует себя практически здоровым человеком. Далее, витальная тоска с чувством гнета, нарушения аппетита, нарушения влечения, либидо. Все это укладывается в классическую картину эндогенной рекуррентной депрессии. Но я ее неспроста спросил о таких особенностях, которые в свое время были описаны немецким психиатром Теленбахом, учителем Альфреда Крауса. Теленбах описал констелляцию признаков, которую он назвал типус меланхоликус, меланхолический тип, но я обращаю ваше внимание, что под меланхолическим типом не следует понимать смягченный вариант депрессии, не следует понимать субдепрессию или гипотимию. Меланхолический тип характеризуется, прежде всего, выраженной ригидностью, приверженностью порядку, дисциплине, подчиненностью начальству. Это все было для нее характерно. Теленбах описывал еще два основных кардинальных признака. Один он назвал инклюденс, это погруженность в самого себя: при всей внешней синтонности, они далеко не каждому открываются, и в этом смысле они непохожи на маниакальных гипертимных личностей. Второй признак – реманенс, он подразумевает склонность больных в трудно разрешимых конфликтных ситуациях, даже тех, где они заведомо не виноваты, брать вину на себя. Причем речь идет о том времени, когда депрессивных переживаний еще не было, это в структуре личности. И вот эта конструкция называется по Теленбаху типус меланхоликус. Если быть объективным в историческим плане, еще раньше за 30 лет до Теленбаха японский автор Шимода описал статотимию и мобилотимию, с такими же особенностями. По Теленбаху и Шимоде это признак личностный, преморбидный, который является фактором риска в развитии эндогенных униполярных рекуррентных депрессий. У меня возникает трудность отнесения ее в ту или иную нишу. На данный момент на протяжении 8 лет мы видим, что это упорное стойкое достаточно глубокое депрессивно-тревожное расстройство, депрессивно-тревожный тоскливо-тревожно-фобический синдром, который с трудом поддается терапии, который резистентен. Паралич свинцовый мышц ног — это косвенное подтверждение. Можно спекулировать, что это вариант маскированных ларвированных депрессий. Во всяком случае, это говорит о тяжести состояния. Она плохо идет на фармакотерапии. Здесь практически все было опробовано, но эффект был явно недостаточный. С моей точки зрения, больную надо лечить высокими дозами классических антидепрессантов, а еще конкретнее комбинацией анафранила и лудиомила. Если попробовать, причем вводить часть препаратов парентерально, может быть в виде капельниц на физрастворе, вполне возможно, что она выйдет. Второй вариант – электросудорожная терапия. Пробовать другие серотонинэргические антидепрессанты не стоит. Они уступают анафранилу, анафранил самый сильный из серотонинэргических антидепрессантов, даже паксил ему уступает, не говоря уже о других.
Случай интересный. Мы 8 лет видим ее в таком состоянии. Было биполярное расстройство, а стало униполярное. Стало рекуррентной депрессией, затянувшейся, резистентной. Может быть, с учетом того, что она не получала нормотимическую терапию, терапию литием. Я думаю, что портить ей жизнь диагнозом «шизофрения» ни в коем случае не стоит. У нее вторая группа инвалидности, но можно рассчитывать еще на какой-то прогресс.
Что касается дозировок, я бы анафранил использовал в дозах 250 мг, причем 125-150 мг я бы ей вводит парентерально, и 75-100 мг лудиамила per os. Надо посмотреть конкретно. С другой стороны, сейчас появился препарат эпифиза мелатонин, гормон шишковидной железы. Он якобы обладает депрессивным эффектом. Пока данных убедительных для лечения депрессии нет, однако у нее заболевание, которое дает ухудшение в осеннее-весенний период, и можно говорить о болезни хронобиологии, поэтому надо это иметь в виду.
Психология шизофрении
Йозеф Берце
Начало – см. НПЖ, 2010, 3 и 4
IV. Нарушения мышления при шизофрении
Если говорить о шизофренических нарушениях мышления, то прежде всего, следует иметь в виду размышления о предметах, т.е. анализ, сравнение их, суждение и размышление о них и т.д. Но у нас нет оснований говорить исключительно об этом. Нарушение, касающееся мышления в узком смысле, распространяется при шизофрении в одинаковой мере на всё интенциональное, будь то структура мышления в узком смысле или какая-либо другая структура переживания. Итак, мы можем, как и полагается при исследовании, обратиться, не долго думая, к рассмотрению «простого» размышления и мнения о предметах; это то, о чем Липпс (Lipps) говорит, что здесь «сознание превращается в дух». Мы можем расширить наши исследования, тоже не долго думая, и охватить аффекты sensu strictiori, и это будут те аффекты, которые Бюлер (Buehler) представляет как предметные и поэтому близкие к мыслям; Бюлер противопоставляет их относительно беспредметным примитивным чувственным реакциям. Бумке уже подчеркивал, что, всячески признавая «внутреннюю ценность» аффективной жизни, мы не можем указать на принципиальное отличие между мыслями и тонко дифференцированными аффектами. Они, будучи переживаниями, так же нарушены при шизофрении, как и мысли. Согласно великолепному описанию Карла Шнейдера, ослабление интенсивности при шизофрении касается «всех тонких аффективных побуждений, эстетических и этических аффектов, отношений с семьей и родственниками, сферы интеллектуальных интересов, заботы о будущем и т.д.» Таким образом, это те аффекты, о которых говорил Бюлер. Напротив, примитивные аффективные реакции, такие, как гнев, раздражение, печаль, радость, страх не нарушены совсем или нарушены настолько, насколько это зависит от их относительной свободы по отношению к предмету аффекта.
Краткое замечание касается вопроса, насколько мы вправе судить о существе нарушения мышления шизофреников, основываясь на их речи. Что касается психической обусловленности речи шизофреников: у нее могут быть два источника. Первый – нарушение предметного мышления, второй – нарушение языкового выражения того, что осмыслено, т.е. нарушены процессы, ведущие от мысли к речи. (Относительно того, существуют ли еще дополнительно языковые нарушения в узком смысле, т.е. с точки зрения патологии мозга, то это очень спорный вопрос). Что же касается нарушений содержания, то мы не можем их возникновение четко соотнести с этими двумя источниками. Нас гораздо больше интересует формальная сторона этого нарушения. А об этом свидетельствуют неудачные выражения мысли в языке так же, как и недостаточность предметного мышления. Потому что языковое выражение мысли – это тоже мыслительный акт, и у нас нет оснований считать, что этот мыслительный акт нарушается при шизофрении по-другому, чем предметное мышление.
И еще несколько замечаний по поводу методики и целей. Мы, прежде всего, стремимся, как можно более точно, описать шизофреническое нарушение мышления, а это сама по себе очень трудная задача. Мы хотим также понять суть изменения реального психического процесса, лежащего в основе этого изменения. Мы хотим, наконец, понять причину функционального нарушения, которое здесь имеет место. Результаты «внешнего» исследования, т.е. исследования шизофренических «функциональных нарушений», на этот вопрос ответа не дают. Что можно определить с точки зрения «функциональной психологии», то это лишь очень неточные выводы, касающиеся сути шизофренического нарушения мышления, о чём можно судить на основании различных предположений разных авторов. Более полные сведения о существе этого нарушения мы можем получить на основании внутреннего наблюдения, которое как феноменологическое основывается на рассмотрении душевных фактов, душевного процесса соответственно его субъективной данности (Кронфельд), т.е. на рассмотрении шизофренического изменения процесса переживания, его интенциональной структуры, измененного положения «Я» по отношению к своему переживанию. Но даже это дает неполное понимание объективного психического процесса, т.к. объективное протекание изменено тем, что оно переживается; но всё же мы существенно приблизились к цели.
Далее, следует показать, чего мы достигли этими двумя путями. Вначале мы рассматривали проблему с функционально-психологической точки зрения. Но всё же с тех пор, как вообще стало возможным говорить о психологии шизофрении, даже до более точного определения ее понятия, когда стала учитываться внутренняя жизнь больного, его процессы сознания, было почти невозможно пройти мимо — часто спонтанных – объяснений больных их внутренней жизни. Лишь спустя приблизительно десять – пятнадцать лет исследований стало возможным говорить о систематической интроспекции на основании особого «методологического осознания». Внутреннее наблюдение постепенно оттеснило внешнее, и, по-видимому, слишком сильно, как полагают некоторые авторы. Однако оттеснить совсем его не смогло.
Психология шизофрении исходит из явления, которое Крепелин охарактеризовал как признак, присущий шизофрении, а именно из расщепленности; ее Крепелин дефинировал как «потерю внутренней и внешней взаимосвязи рядов представлений» или как «потерю внутреннего единства».
Функциональная психология в вопросах, касающихся дескрипции и аналитической экспликации расщепленности, исчерпала далеко не все свои возможности. Некоторые авторы раньше срока довольствовались достигнутыми результатами и сразу же применяли их по отношению к более или менее приемлемым построениям. Эти построения оказались при дальнейшем рассмотрении ложными достижениями в форме описания расщепленности в целом или каких-либо ее моментов, или более или менее метких тавтологий. Так, если расщепленность ошибочно «объяснить» недостаточностью мыслительного, понятийного, «апперцептивного синтеза», или диссоциацией, или, подобно О.Гроссу (O.Gross), расщеплением сознания, или, как это объясняет Странский, неправильно понимая действительное соотношение между мыслями и реальными аффектами, нарушением координации между ноопсихикой и тимопсихикой, или, как это делают другие авторы, смешивая психологические и анатомические ассоциативные понятия, сеньюнкционной концепцией Вернике или «ослаблением ассоциаций», «слабостью ассоциативного напряжения», «слабостью переключения» (Блейлер).
Дескрипция и анализ расщепленности указывают, во-первых, на недостаточность, обнаруживающуюся при просмотре длинных рядов, во-вторых, на недостаточность связей между отдельными членами одного ряда.
Что мы наблюдаем при продолжительном высказывании? Это результат превращения в слова мысли, т.е. проговаривание переживания, где пропущено одно «обстоятельство» (Зельц), а именно: оно пропускается при всей усложненности и запутанности в одном акте. Вундт схематически описывает это как «наброски», «общие положения». Это, по Карлу Шнейдеру, «общая импрессия» в начале языкового выражения, она содержит, как правило, большие речевые отрезки, иногда всё высказывание целиком; она содержит все части высказывания. Вместе с Карлом Шнейдером мы можем, опять же схематично, сказать, что мысль в концепции больного содержит «параллельно» все члены, которые в языке сменяют друг друга последовательно. Но мысли в начале повествования различаются между собой в одном очень важном аспекте. Для одних характерно то, что только что описано: они – в полном смысле, т.е. и по содержанию – уже содержат все члены. Это, так сказать, готовые мысли уже в начале говорения. В других случаях дело обстоит по-иному. Представим это так (снова схематично): мысль содержит, по обстоятельствам, тоже все члены, но не в ее содержательной определенности. А как? Дриш (Driesch) объясняет это так: мы переживаем предполагаемые схемы, т.е. связи с еще не известными членами или, как это называют другие авторы, не наглядными комплексами взаимосвязей. И определенная, по предварительной оценке подходящая предвосхищаемая схема, т.е. так называемая заранее предусматриваемая форма для соответствующих мыслей или, чтобы преследовать определенный ход мысли – это то, что организует ход наших мыслей. Организованное, упорядоченное мышление – это наполнение соответствующей схемы правильным содержанием. Озвучивание мысли (Versprachlichung) в этих случаях может начаться одновременно с наполнением схемы содержанием или, когда содержание не совсем влилось в схему. Надо, чтобы это наполнение схемы протекало правильно, за это отвечают выбор слов и построение предложений в плане «правильного сознания» (“Regelbewusstsein”) по Бюлеру. Следует упомянуть, что в том же смысле, что и Дриш о переживании «предвосхищаемых схем», Зельц говорил о «схематичной антиципации».
Овладение правильностью построения предложений вследствие правильного сознания учитывается в психиатрии лишь в последнее время и, прежде всего, Карлом Шнейдером. Он также указывает на то, что человек, придерживающийся рамок выбранной языковой формы, развивая свою мысль, перестраивает и/или детальнее расчленяет свое предложение, простое или сложноподчиненное. (Прим. перев.: В немецком языке порядок слов в предложении строгий, причем в придаточном он не такой, как в главном сложноподчиненного предложения). Значение предвосхищаемых схем ясно и четко описал Берингер. Он писал, как из-за отсутствия охвата общей ситуации результатом отдельного акта при шизофрении будет то, что частные связи «не будут больше частями логической мыслительной цепочки».
Из полной мыслительной установки, которая – достаточная сила и длительность предполагаются, – прежде всего, устанавливает и поддерживает порядок в мыслях, можно выделить в понятийном плане три установки. Самая примитивная из них – это предмет мышления. Эта установка ищет и, тем самым, ограничивает, позволяет проявиться душевным данностям, соответствующим этой установке, препятствует противоречащим ей или вовсе их отвергает. Когда авторы-психиатры говорят о «главном», «руководящем представлении» или об общем представлении, или о главной, или основной, мысли, то они имеют в виду, прежде всего или исключительно эту установку. Вторая, более дифференцированная, установка — это установка на мыслительную задачу. Она обеспечивает поддержание направления мышления, служит преследованию цели мышления, поэтому актуализируется диспозициональное знание предмета. Очевидно, авторы старшего поколения имели в виду эту установку, говоря о целевом представлении, к которому стремится мышление. Насколько учитывается языковое выражение мысли, вместо установки на мыслительную задачу в узком смысле, появляется установка на языковое оформление продуманной мысли. Третья, наиболее дифференцированная и субтильная, — это установка на упорядоченную форму мышления, служащую достижению цели мышления, или установка на форму образования высказывания, поддержание которой, хотя бы и в виде остова, могло бы гарантировать упорядоченное языковое выражение продуманной мысли или происходящего хода мысли.
При шизофрении эти три установки нарушены в зависимости от, с одной стороны, их собственной дифференцированности, с другой, от интенсивности основного нарушения. Более всех нарушена установка на упорядоченную форму мышления или на форму образования высказывания. При более интенсивном нарушении страдают и две другие установки. При более легкой степени шизофрении мы видим лишь минус в методической упорядоченности мыслей или в логической диспозиции. В то время, как, при нормальных обстоятельствах, в ходе мышления постепенно, частями всегда действительно актуализируется лишь та часть диспозиционального знания, полученного от установки на предмет мышления и мыслительную задачу, которая (часть знания – Е.С.) как раз соответствует достигнутому месту в схеме взаимосвязей, то это знание актуализируется при шизофрении в неправильном порядке, оно стоит, так сказать, не на своем месте в ходе мысли или речи. При большей тяжести заболевания становится недостаточной и установка на мыслительную задачу. Тогда могут, беспорядочно следуя друг за другом, появляться, помимо необходимых для цели высказывания частных мыслей, и такие, которые с этой целью не имеют ничего общего. При этом установка на мыслительную задачу может сохраняться. В жизни это выглядит так, словно, по выражению Блейлера, взяли понятия определенной категории, бросили в миску, потрясли и теперь достают по одному, как попало. В таких случаях мы нередко имеем дело со своего рода деградацией задачи, своего рода соскальзыванием вниз к задаче, которая требует меньшего, менее дифференцированного мышления. Это соскальзывание ведет от активной продукции к голой репродукции, в конечном итоге. От трудной задачи продукции, т.е.образования новых умозаключений, создания новых связей, «дополнения комплексов» в понимании Зельца, отказываются, и ход мысли или речи вырождается в повторение заученных и привычных мыслительных рядов (Карл Шнейдер), так сказать, опускается до него. Далее, в норме, мысли, не стыкующиеся с основной мыслью, не только отклоняются и не проходят в высказывание, а даже вообще не осознаются. Однако, при шизофренической недостаточности установок могут одновременно переживаться всякого рода мысли, не соответствующие друг другу, а также обрывки мыслей, «которые здоровому человеку в бодрствующем состоянии одновременно никогда не приходят в голову» (Бумке). И всё это усиливается, когда установка на предмет мышления – самая примитивная из трех – становится недостаточной. В этом случае на сцену выступают все низшие факторы констелляции, в особенности моменты, описанные ассоциативной психологией. Мимолетные настроения или психические состояния, установки, латентные в обычном состоянии, рудиментарные детерминирующие тенденции и прочая актуализируют то одну, то другую часть ассоциативных констелляций, создавая картину так называемой «ассоциативной игры». Если же какой-либо интрапсихический возбуждающий фактор вызовет подобные мимолетные установки, то картина может принять характер быстро меняющейся спутанности идей.
Многие авторы рассматривают нарушения хода мысли или речи, которые мы считаем следствием недостаточности трех установок, следствием снижения, ослабления, как они говорят, внимания.
Против этого говорят свидетельства шизофреников, способных к умозаключениям, не говоря уже о том, что не следует рассматривать внимание как особую функцию вне мыслительных операций. Итак, больные утверждают, что нарушения, о которых шла речь, появляются в их мышлении и речи вопреки и, так сказать, несмотря на их внимательность. Именно потому, что на это нацелено их внимание, т.е. потому, что во время думанья больные переживают то, что зовется вниманием, они замечают, что они тем не менее не могут сконцентрироваться на предмете, удержать свое внимание на нем, больные не могут преследовать цель своего мышления, как им того хотелось бы. Попытку объяснить это могут дать результаты исследования шизофренического нарушения переживаний, но об этом позже.
Тот факт, что ослабление внимания в привычном смысле этого слова не может быть причиной возникновения расщепленности, доказан Странским в его экспериментальных работах по изучению языковой спутанности. Он создал раздражитель и поручил своим исследуемым «говорить, что придет в голову», велел им «отпустить» свое внимание, т.е. не стараться следить за сказанным, что, по мнению Странского, им и так всегда удавалось. То, что из этого получилось, сам Странский называет «мешаниной из скачки идей и персеверации в религиозной путанице», сравнимой, правда, со «словесной окрошкой кататоников». Карл Шнейдер возразил на это, что в результатах исследований Странского «отсутствуют как раз характернейшие шизофренические нарушения: словесная окрошка, эллипсы (Ellipse), паралогия, скачкообразное соскальзывание мысли», и мы можем в принципе констатировать лишь один значительный момент: скачкообразность языкового выражения мысли, исходя из чего в самом крайнем случае можно заключить, что шизофреническое нарушение мышления связано с нарушением внимания, которое и ведет к этой скачкообразности.
Кратко следует упомянуть, что характер многословных высказываний шизофреников говорит о том, что их мысль «топчется на месте» вокруг одного и того же предмета, и в основе этого лежит не постоянная активная установка, а своего рода пассивное «прилипание». Берингер метко говорит о «зачастую похожей на персеверацию назойливости, прилипчивости и неповоротливости». Затем, при языковой возбудимости обнаруживается пространное говорение вокруг какого-то предмета, часто тема, как это подметил Рейс (Reiss), «проговаривается в нескончаемых вариациях», при этом «не происходит развития мыслительного акта или четкой формулировки».
Если мы обратимся к проблеме соединения отдельных частей мысли, то нам придется учитывать и содержание мыслей.
В норме соединения между отдельными частями мысли служат тенденции создания объективно значимых связей. Думанье происходит по законам мышления, и при этом продуманное не должно противоречить опыту субъекта. Лишь, когда эти два условия выполнены, устанавливается мыслительная связь. При специфически шизофреническом мышлении оба эти постулата соблюдаются недостаточно или не соблюдаются вообще. Связи устанавливаются без предшествующей проверки и оценки опытом и в соответствии с нормой. Сохраняются в силу их априорного характера категории, формы связей актуального или возможного опыта. Но создается впечатление, словно для больного и не важно, ЧТО, образно говоря, вливается в заданную форму. Несмотря на сохранность формального смысла, мышлению не хватает того, что в норме составляет «биологическую целесообразность». Вместо мыслительной переработки того, что дает опыт, имеем игру мыслеформ. Карл Шнейдер, вместо понятия аномального образования связей, которое и ему кажется «самым подходящим в дескриптивном отношении», предпочитает по теоретическим соображениям «для обозначения того факта, что у шизофреников соединяются гетерогенные мысли» употреблять выражение «сплавление мыслей». При этом он имеет в виду только обстоятельства, ведущие при определенных условиях к образованию шизофренических связей. На вопрос, что же при этом связывается, безошибочно отвечает Блейлер: «Две случайно взятые идеи связываются в одну мысль». Двадцать пять лет назад один больной с начальной стадией шизофрении так рассказывал о своих переживаниях: «Две или более мысли выступают на передний план; они образуют круг, из которого не выйти, они налагаются друг на друга, нацеливаются друг на друга, я должен соединить эти мысли даже против воли, даже если эти мысли не подходят друг другу – так получаются глупейшие идеи». Кажется, мы имеем дело с важной закономерностью, а именно: то, что одновременно возникает в сознании, связывается не только ассоциативно, но и стремится к мыслительной взаимной соотнесенности. И только высшая регуляция – мы ощущаем ее как нечто, исходящее из бодрствующего «Я» — может воспрепятствовать тому, чтобы устанавливались связи вопреки законам мышления и опыту.
Установлению связей между двумя мыслями, кажущимися нам совершенно друг с другом не связанными, способствует, видимо, то, что они в переживании шизофреника всё же имеют что-то общее. При шизофрении существуют «постоянные тенденции», «имеются сложившиеся единичные акты», согласно Майер-Гроссу, придающие общему мышлению единый уклон. Настроение также придает мышлению определенную окраску, и больше, чем в норме. Таким образом, легко может случиться, что две мысли, в нашем понимании не связанные друг с другом, для шизофреника имеют в им обеим приписываемым гетерогенным, но между собой гомогенным, частям всё же возможности для соединения. Но подобные содержательные связи вовсе не являются необходимыми для установления шизофренических связей.
Часто, даже в большинстве случаев, расплывчатыми являются при шизофрении мыслительные связи между гетерогенными мыслями. Но выражение «сплавление мыслей» не описывает этого обстоятельства. Это выражение более применимо в том случае, когда, действительно, две или более мысли или восприятия, представления, стремления, аффекта, мысли в узком смысле слова, так сказать, первично сливаются в единство, причем это единство лишь позже, по обстоятельствам, распадается на составные части с их взаимосвязями. Вот пример из практики Груле: один больной «видит в кафе три мраморных столика – и вдруг понимает, что скоро конец света». Груле пишет: нет прозрачного мотива для такого объяснения, как, например, изменение восприятия или соответствующее чувство, придающее всему такой смысл. Убежденность, что смысл ситуации именно такой, первична. Налицо первично нарушенная связь мотивов. Эту ситуацию можно и по-другому объяснить. Восприятие трех столов сливается с мыслью о предстоящем конце света или с соответствующим аффектом как «сплавление мыслей». Так как характер непосредственной очевидности, относящейся с самого начала только к восприятию, распространился на целое, созданное из слияния всех моментов предшествующей ситуации, то и идея предстоящего апокалипсиса получает непосредственную достоверность; достоверность подтверждается восприятием. Больной «видит» по трем столам надвигающийся конец света. В этот момент вместе с восприятием к больному приходит уверенность в том, что мысль правильна. В этих случаях речь отнюдь не идет о первичном нарушении связи мотивов. Если же шизофреник выражает языковым способом подобное переживание, то он не сможет обойтись без языковой формы, передающей форму взаимосвязи. В приведенном случае больной выбрал языковую форму, описывающую переживание значения или особый смысл восприятия трех столов. Подобным же образом обстоит дело во многих других случаях; этим объясняется тот факт, что мы при шизофрении часто наблюдаем явление, которое склонны считать повышенной предрасположенностью к созданию бессмысленных в плане содержания связей.
В сплавлении мыслей с последующим раскрытием, экспликацией обнаружен принцип, правильный для многих шизофренических соединений мысли. Если мыслительная экспликация выражена в языке, то, как правило, удивляет контраст между грамматически правильной формой и бессмысленностью содержания. Это объясняется тем, что установленные положения взаимосвязей и соответствующие им формы выражения, а также их репродукция часто остаются при шизофрении сохранными, что, с другой стороны, там, где бессмысленность содержания объясняется сплавлением случайно связанных мыслей – там вообще нет места свободной разумной позиции, там ничего не значат законы мышления и опыт.
Но не всегда имеет место упомянутая экспликация результатов сплавления. Напротив, лишь тогда, когда «сплавленные» мысли легко поддаются «раскрытию» и когда связное мышление налицо в достаточной степени. Именно как результат сплавления мыслей испытывают шизофреники на определенных стадиях бо’льшую часть «невиданных до сих пор новых переживаний и редких мыслей, не выразимых языком», о чем писал Карл Шнейдер. По сообщениям одного моего больного, появляется «ужасный клубок мыслей, не поддающийся распутыванию». Если все же попытаться это выразить словами, то получается что-то совсем уж бессмысленное. Когда подобные сплавления мыслей появляются часто, то временами, при наличии тенденции к выражению мыслей встречаются неологизмы, часто в форме контаминации – в общеупотребительном смысле этого слова. Иногда даже единичное ошеломляющее переживание ведет к созданию подобного новообразования. Во многих случаях выражение незначительного, как правило, переживания прекращается на длительный срок. Так обоснованный сбой (насколько можно верить свидетельствам больных) часто скорее способствует тому, чтобы, по мнению Блейлера, ход мыслей казался временами полностью прекратившимся, а формальные связи разорванными, а не звено, необходимое для установления взаимосвязей, прерванным или мысли отчужденными.
Одной из особенно ярких черт шизофренической расщепленности является встречающееся иногда возникновение «автономных фрагментов», не связанных между собой и не вытекающих один из другого. О них писал Кюльпе (Kuelpe) в описании сновидений. Когда речь во многих местах теряет свою связность, то следует не в последнюю очередь вспомнить об этом.
При тяжелом нарушении связного мышления обнаруживается и другая недостаточность внешней формы. Форма осмысленной речи в конце концов полностью исчезает. Все это, как пишет Бумке, «происходит при ясном сознании» и без прочих признаков выраженного помрачения сознания.
Помимо только что описанных моментов, а также отчуждения и обрыва мыслей, картину расщепленности дополняет включение большого числа вторичных и третичных факторов. Здесь следует упомянуть негативизм, аутизм, «способствующий исключению действительности из мыслей» (Блейлер), амбивалентность и амбитендентность, странность и вычурность, новые интеллектуальные установки (Бумке), шизофреническую основную убежденность (Grundueberzeugung), «новое мировоззрение»(Карл Шнейдер и другие), бредовые идеи, аффективные стремления, причудливые, болезненно измененные чувства, комплексные аффективные состояния, наглядные символические представления, «организованные по определенным аффективным главенствующим направлениям» (Рейс), и т.д.
Уже здесь следует внести некоторые замечания, частично теоретические, которые будут развиты позже (VI часть).
Очевидно со всех возможных точек зрения, что шизофреническое нарушение мышления по своей сути имеет актуальную природу. Знание как таковое, ценность опыта являются «безупречными», «потенциально функциональными». Сохранена личность в своей «приобретенной возможности развития» (Груле). Не нарушены также «репродуктивные исполнения» (Карл Шнейдер). Нельзя говорить о собственно нарушении интеллекта. Даже в случаях так называемой деменции можно, по мнению Ясперса, «предположить, не является ли здесь интеллект полностью сохранным». Установлено (Груле и другие), что интеллект потенциально сохранен, формальный интеллект присутствует. Что видится нарушенным? Это, по точному определению Груле, «управление механизмом, безупречным самом по себе, это использование аппарата».
В чем же выражается это актуальное нарушение использования аппарата, безупречного самого по себе?
Уже из всего, до сего момента сказанного о дескрипции и анализе расщепленности, явствует, что при шизофрении следует признать существование недостаточности действия центрального фактора, центрального нарушения, по краткому определению Юнга. В чем состоит эта недостаточность? Теоретически, следует иметь в виду три возможности: во-первых, недостаточность центрального фактора может состоять в том, что его действие значительно ослаблено. Во-вторых, этот фактор, сам по себе безупречный, взаимодействует с измененными обстоятельствами, при которых его действие недостаточно. В-третьих, потому, что недостаточность центрального фактора сосуществует с одним из изменений, вредных для этого фактора.
Как следует из литературы последнего времени, попытка решить, какая же из этих возможностей является главенствующей, ведет к, хотя и интересным, но практически бесполезным изысканиям. Но, с другой стороны, стало ясно, что значительная часть нарушений, а именно нарушений деятельности, может осуществляться именно за счет недостаточности центрального фактора. В чем выражается этот центральный фактор? Говорилось о «высшем регулятивном и координирующем принципе», о «высшей церебральной функции», нарушенных при шизофрении. С чисто психологической точки зрения рассматривается этот спорный центральный фактор – активное «Я» или личность с ее пережитыми детерминирующими тенденциями или, попросту говоря, актуальная личность. Итак, при шизофрении мы имеем недостаточность актуальной личности. Эта недостаточность выражается во многих отношениях как чисто динамическая. Это случается, когда актуальная личность имеет установки, служащие поддержанию порядка в мышлении, но эти установки не могут в достаточной мере проявиться. В других случаях более верным будет мнение, что актуальная личность вообще не имеет таких тенденций. Это имеет место в случае, когда шизофреник предается необузданному образованию связей, не стремясь никоим образом сохранить их разумность. В этом случае следует говорить, с одной стороны, о динамической недостаточности, о депонцированности, с другой стороны, о содержательном оскудении, содержательной редукции актуальной личности. Относительно последнего момента часто отмечается быстрая, порой скачкообразная перемена, когда то одна, то другая, то богатая, то более скудная возможности раскрытия «Я» проявляются в актуальной личности, т.е. действительно раскрываются в ней и с ее помощью. Также и тенденции, постоянно пребывающие в готовности в бодрствующем состоянии здоровой актуальной личности, могут в актуальной личности шизофреника на короткий или долгий срок исчезать полностью или сохраняться в недостаточной степени. Идеальному положению в состоянии бодрствования, при котором все без исключения возможности развития (раскрытия), содержащиеся в потенциальной личности, в «Я», постоянно достигают в актуальной личности своего максимума, при шизофрении соответствуют более или менее мимолетные моментальные личности – личности с редуцированным содержанием, сформированным случайностью, т.е. необозримым количеством частных моментов соответствующей психической ситуации. Индивидуальные различия в предрасположенности или в развитии являются, помимо прочего, причиной того, что то те, то другие тенденции, которые наиболее трудно мобилизуются в актуальной личности того или иного шизофреника, исчезают прежде всего.
Уже депотенцированностью актуальной личности частично объясняется столь заметное последовательное, почти параллельное существование удавшейся и неудавшейся, т.е. шизофренически исковеркованной деятельности. Удачная или неудачная деятельность зависит всегда от степени преодолеваемой трудности, а если действующий фактор недостаточно силен, то это тем более верно. Относительно этого Блейлер так пишет: «Речь идет о трудностях, которые иногда преодолеваются, однако при немного измененных внешних и внутренних условиях делают какую-то функцию совершенно невыполнимой». Эта трудность, оказывающаяся непреодолимой, вовсе не должна быть объективно большей, а лишь в настоящее время субъективно большей. При этом очень важно, насколько при индивидуальном опыте хватает репродукции заученных и привычных мыслительных рядов для выполнения какой-либо деятельности, насколько необходима при этом новая продукция или какие требования активности она ставит перед личностью. Для многих случаев оказывается содержательная редукция и непостоянство актуальной личности пригодным объяснением, но возможно и следующее: у комплексной моментальной личности может исчезнуть какая-либо тенденция, являющаяся для данного случая необходимой. Может иметь место и противоположная ситуация: в какой-нибудь серенькой моментальной личности может случайно содержаться группа тенденций, вполне достаточная для удачной деятельности.
Там, где налицо содержательное оскудение актуальной личности без сильного изменения ее составляющих, там мы видим, прежде всего, что мышление стало более плоским; это объясняется переходом связей на более низкую ступень (Ясперс).
Редуцированность и содержательное непостоянство (лабильность) личности выражается и в недостаточности единства взглядов, намерений и действий шизофреника и, следовательно, в его непредсказуемости и ненадежности, удивительно контрастирующими с поведением больного, до мельчайших деталей механистичным и стереотипным. Актуальная личность не соответствует цельному «Я», не содержит в себе цельности личностных потенций in nuce, с тем, чтобы раскрывать их по необходимости, а охватывает всегда лишь одну более или менее ограниченную изменчивую часть этих потенций, порой лишь некоторые немногие тенденции. Пока эти тенденции сохраняются, они могут ярко проявляться, если в актуальной личности в данный момент не представлены тенденции противоположные. Груле точно подметил это своим выражением «беспорядок в активности» шизофреника. Шизофренически измененная актуальная личность не может более организовать порядок – не может упорядочивать расходование «запасов активности».
Прежде всего, шизофреник не всегда желает разумного. Недостаточность деятельности актуальной личности в плане стремления к материальной правде сказывается в том, что не учитывается опыт (не смешивать с нарочным, установочным игнорированием опыта); что пренебрегается «противопоставление связей» (М. Адлер) предмета и связанного с ним опыта, отбрасывается стремление к правильности, т.е. к формально-логической правде, игнорируются законы мышления. В особенности недостаточность деятельности актуальной личности сказывается в недостаточности тенденции к отсутствию противоречий или к «устранению противоречий» в понимании Гербарта (Herbart). Крепелин уже писал о недостатке стремления «прийти в мышлении к непротиворечивому итогу». Блейлер говорит о нечувствительности шизофреника к грубейшим противоречиям. Шильдер подчеркивает «противоречивость» содержания мыслей. Мышление более не может из-за этих недостатков выполнять свою функцию «духовной деятельности, направленной на непосредственное познание» (Юбервег – Ueberweg). Далее, утрата мышлением своей целесообразности заключается в недостаточности ведущих актуальных идей. Далее, обесценивается всё то, что определяем как приобретенное индивидуальное мировоззрение и мироощущение. Теряется, по словам Берингера, «приобретенное в процессе жизни более глубокое осознание исконных представлений». С привычными ведущими идеями, с приобретенным характером теряют силу и связанные с ними установки, называемые Фрейдом вытеснением и цензурой. Как недавно писал Отто Кант, порой полностью исчезает способность к вытеснению. Поэтому шизофреники почти неприкрыто или только чуть завуалировано демонстрируют нам свои влечения, аффекты, мысли, которые психоаналитику в обычной ситуации распознать удается лишь с трудом. Всё, что мы считаем высшими личностными факторами, стало нечетким, всё это можно теперь назвать высшим представлением или высшими чувствами.
Особо следует подчеркнуть, что действие всех содержательных факторов упорядочивания мышления придает мышлению ограничения, ориентирует на нормативность, правду, целесообразность, традицию, уместность, характер, убеждения и т.д. Следует подчеркнуть, что подобная ориентированность означает здесь, как и везде, установление ограничений. Недостаточность подобных ограничений при шизофрении обуславливает одновременно и расторможение мышления в его стремлении к полному раскрытию, что часто замечается и самим больным. Так, один больной сказал: «И вот пропали все препятствия на пути моей мысли, пропал суживающий, мешающий колпак». Следствием будет количественное увеличение продуктивности при снижении качества. Как подчеркивает Берингер, предметы могут быть охвачены в большем количестве аспектов и с бо’льшим количеством возможных связей, «при этом они видятся часто в неверном свете, но и, одновременно, метко». По Карлу Шнейдеру, переживание при шизофрении, как и «переживание перед засыпанием» часто носит характер особого «проникновения в суть вещей» и «нового видения аспектов». Некоторые больные открывают в себе способности и навыки, которых они в себе до той поры не ведали. Так, один больной говорит: «Теперь я могу многое из того, чего раньше не мог». В прошлом всегда робеющий, он вдруг пишет оперу: музыку и либретто. Другие больные становятся художниками, резчиками по дереву, модельерами, хотя раньше не помышляли об этом; кто-то становится философом, теософом и т.д.
Сами больные замечают, рефлектируя по поводу своих переживаний, то саму эту гиперпродуктивность, это мышление, направленное вширь, охватывающее порой всю Вселенную, то оборотную сторону этого, т.е. неспособность руководить мышлением, быть господином своих мыслей. Больные отмечают потерю суверенности мышления, отмечают необходимость принимать все свои мысли, не оценивая их, не отсеивая ничего, они вынуждены терпеть «поток мыслей» (ср. Бюргер) – словом, переносить недостаточность актуальной личности.
Не следует в этой гиперпродуктивности, обесцененной плоскостностью мышления, — безрезультатность ее часто отмечается даже самими больными – усматривать знак полной или даже повышенной активности(СНОСКА: Это мнение разделяет Бострем – Bostroem – и другие). Её там так же мало, как и в силе или необычной продолжительности возбуждения; их следует отнести как раз на счет выпадения (отсутствия) активного торможения здоровых людей. Это отсутствие объясняется недостаточностью актуальной личности. В «богатстве переживаний», встречающемся в начальных стадиях некоторых шизофрений, он «не видит истинной продуктивности». И «даже, когда у заболевших шизофренией творчески одаренных личностей в начале психоза, кажется, появляется особая продуктивность, то это, как правило, обусловлено лишь способностью изливаться в словах, способностью, болезненно измененной, освобожденной от сдерживающего торможения». Только неточным толкованием понятия «активность» можно объяснить тот факт, что Груле в этом и других симптомах, содержащих позитивное, продуктивное (потому их и называют продуктивными симптомами шизофрении), усматривает указание на то, что рядом с этим минусовым моментом, обозначенным нами много лет назад как недостаточность активности, этим «гипо-»объяснением, как он кратко обозначает мою мысль, надо поставить гипермомент, гиперфункцию, которую, как и тот минусовый момент, следует трактовать «как последний, психологический не из чего не вытекающий первичный симптом».
Это мнение казалось бы приемлемым, если бы эта шизофреническая сверхпродуктивность была признана исходящей по своему переживанию от актуальной личности. Но это не так. При этой продуктивности речь идет не об активности, исходящей в виде спонтанной деятельности от личности. По словам Бюргера, «динамика ее протекания исходит не от личности» (sc.от актуальной личности). Здесь, скорее, налицо реактивность от установок, находящихся в данное время вне актуальной личности. И тот факт, что это возможно, что эти моменты, лежащие вне актуальной личности, становятся при шизофрении мощными факторами воздействия, в то время как в норме они нейтрализуются установками актуальной личности, — всё это возможно из-за минусового момента, из-за динамической недостаточности личности.
Кратко отметим, что за факторы приобретают повышенную значимость, если «страдают высшие функции соединения представлений» (Клейст), если имеет место снижение когнитивных интересов и способностей (Шильдер), если детерминирующие тенденции теряют свое избирающее и организующее влияние (Берингер), если выключены высшие регулятивные функции (Шторх) – словом, если снижена роль содержательных организующих факторов мышления.
Аффекты приобретают особую значимость (Блейлер), налицо преобладание эмоциональной жизни (Шильдер), главенствующую роль получают аффективные движущие силы (Шторх), аффективное соединение занимает место отсутствующего логического членения; большую роль, помимо аффективного круга, играет круг инстинктов.
Во вторую очередь следует указать на возросшее влияние языка на мышление. Карл Шнейдер показывает, как «значения слов, употребляемых в процессе языкового формулирования, постоянно вводят в сознание разнообразные побочные мысли», отсюда возникают новые связи, ведущие, по обстоятельствам, к образованию мимолетных (нестойких) мыслительных цепочек, уводящих от основной мысли. При шизофрении это как раз имеет место. Берингер утверждает, что и последействие сказанного и услышанного слова порождает новые детерминирующие моменты, «вмешивающиеся как в мыслительную, так и в языковую перспективу». Ослабление мыслительно-языкового единства ведет к смене руководящих интенций, направленных то на языковой, то на предъязыковой компонент. Следует упомянуть также «состояния процесса, происходящего почти исключительно в языке, при котором рефлекс мышления объективно отсутствует». Бюргер находит у одного из своих больных «привязку мысли к чисто речемоторной функции». Настоятельный речевой импульс послужил стимулом к богатой продуктивности с минимальным участием активности актуальной личности. Последняя выражается в отсутствии предвосхищаемых установок. Бюргер точно замечает: «Больной никогда не мог в начале рассказа предположить, даже отдаленно, чем он закончится». Не могло быть речи о «проекте», о «схеме», «предположении цели мышления». Затем следует особо упомянуть понятийную оценку и мыслительную реализацию представлений, имеющих знаковую ценность; в некоторых случаях это выступает почти на первый план. Часто форма услышанного слова и увиденного написанного или напечатанного слова дает повод к установлению шизофренических мыслительных цепочек. Анна-Мария Бран (Аnne-Marie Brahn), детально изучившая этот вопрос, нашла в одном случае «внешние связи» на основании «полного сходства или похожести 1.звука, 2.написанного слова,3.формы или цвета». Вот что явствует из сообщений больных: «7 связано с флагом» (т.е. 7 имеет форму развевающегося флага), «Y связан с зарплатой» (Y – «ипсилон»)(прим.перев.: буква «Y» по-немецки «ипсилон». По—немецки «зарплата» звучит как «лон»), «мужчина в красном пиджаке связан с улицей Цигельштрассе» (красный цвет и кирпич) (прим.перев.: «кирпич» по-немецки звучит как «цигель»). Одному шизофренику имя автора побуждает связать его с медведем и пальцем ноги (прим.перев.: Берце=Бер+це, «бер» — медведь, «цее» — палец ноги), а то, что фамилия автора по-другому пишется, роли не играет, здесь обращают внимание не на орфографию, а на звучание. Кто-то из больных обращает особое внимание на ритм проговоренного, для него это важнее в его толковании, чем само значение сказанных слов и их связь. И чтобы еще раз услышать ритм сказанных слов, больной всё повторяет, скандируя, услышанную фразу. «Правильно» для него то, что дает при проговаривании «правильный» ритм. Видимо, права Бран, предположив, что на нивелировке мышления, на прекращении «различения валентности разных видов связи» основан тот факт, что при шизофрении для упорядоченного мышления «абсолютно несущественные связи» вклиниваются в мышление, участвуя в создании оценок и умозаключений.
Далее следует указать на более яркое звучание побочных мыслей и второстепенного сознания на фоне слишком незначительно выделяющихся основных мыслей. Это имеет в виду Леви (Loewy), говоря о сверхвозбудимости восприятия. Герда Вайльтер (Wailter) точно подмечает, что второстепенные переживания (переживания второго плана) получают «дополнительную актуализацию» и «переживаются намного интенсивнее, чем они того заслуживают». Здесь имеет место «преждевременная актуализация второстепенных планов действительности и второстепенных побуждений». Как уже упоминалось, здесь аффективные побуждения и влечения «второго плана» обладают повышенным влиянием на переживания «первого плана» и на основную мыслительную цепочку.
В связи с этим мы рассматриваем возросшее при шизофрении значение разных рудиментарных установочных моментов, протекающих в психической жизни вне интенции, несущей основную мысль. Подобные гетерогенные побочные тенденции могут встречаться в значительной степени, во-первых, вследствие недостаточной наполненности сознания основной мыслью, во-вторых, из-за недостаточности ведущей интенции основной мысли, интенции, в норме отвечающей и за содержание второстепенных тенденций (это ее вторичная функция). Далее, они по таким же причинам сильнее проявляются и действуют как мощные факторы констелляции и актуализации. Поскольку эти побочные тенденции сами по себе, как правило, остаются незамеченными, то то, что с их помощью актуализируется, имеет характер чужеродности для «Я» больного, а точнее характер, чужеродный для нынешней актуальной личности больного.
С депотенцированностью организующих факторов шествует часто рука об руку – по пока непонятным причинам, но ни в коей мере не количественно в параллель с ней – нестабильность или ослабление организующих ценностей. Под этим мы вместе с Дришем понимаем ни от чего не зависящие «формы взаимосвязанности», как-то: «Я» или «Я-сам», с одной стороны, и непосредственные или опосредованные вещи, с другой, «тогда» и «сейчас», «там» и «здесь», постоянство и становление. Авторы отмечают именно стирание границ «четких противопоставлений внешнего мира». Ясперс пишет о странных высказываниях шизофреников, согласно которым они идентифицируют себя с предметами внешнего мира. Известные высказывания шизофреников, что всему миру известны их мысли, он (Ясперс –Е.С.) связывает с «исчезновением четкой границы между «Я» и окружающей действительностью. Шторх указывает, что при шизофрении, как в сновидческих состояниях,
«пропадают все ограничения бодрствующего сознания», так он называет организующие ценности (=ценности порядка). Берингер, проводя аналогию между переживаниями при шизофрении и отравлении мескалином, говорит об ослаблении противопоставления «Я» и «Не-Я», о слиянии «Я» с объективным миром, о переживании «синэстетической идентификации».
Выход на передний план чувств и влечений вследствие ослабления высших организующих факторов, проекция состояний нашего «Я» на объекты внешнего мира (Карл Шнейдер) вследствие актуальной несостоятельности организующих ценностей, интеллектуальные новые установки (Бумке) и другие черты – всё это создает картину, побуждающую некоторых авторов (Шторх, Шильдер, Принцгорн, Рейс, Кронфельд, Кречмер) проводить аналогию шизофренического мышления с архаично-примитивным мышлением. К тому же некоторые из них полагают, что так проявляется исторически преодолённая ранняя стадия развития душевной жизни. Бумке предостерегал от преждевременных теоретических оценок этих интересных аналогий. Майер-Гросс хотел бы вначале узнать основу аналогий. Во всяком случае, можно утверждать, что эти аналогии следует рассматривать лишь как поверхностные, что указанием на примитивное мышление не выявляется суть шизофренического нарушения мышления (Карл Шнейдер). Во всяком случае, как подчеркивает далее Карл Шнейдер, прелогичное примитивное мышление является по своим формальным критериям нормальным, а алогичное мышление шизофреника, напротив, патологично, и «везде, где мы можем проникнуть в специфически патологические мыслительные процессы шизофреников, мы можем утверждать, что механизмы этого мышления отличаются от механизмов реального примитивнейшего мышления».
Уже нередко нам становилось ясно в ходе исследований и здесь при проведении внешних аналогий между архаично-примитивным и шизофреническим мышлением, что для определения истинного значения того, что можно установить при помощи внешнего исследования, надо привлечь данные, полученные путем интроспекции, что обеспечить правильное определение может только точное понимание сути шизофренического нарушения мышления, а суть эта, согласно всему установленному, заключается в формальном.
Исследованием его занималась в последнее время совсем небольшая группа авторов, частично под руководством Бумке и Груле, частично при инициативе Ясперса и Кронфельда, частично самостоятельно.
Больные обращают внимание на изменения в появлении и протекании некоторых мыслей. Эти мысли появляются незваными, они по своему содержанию не связаны с другими. Они долго не задерживаются. Но бывает, что не задерживаются и «званые» мысли. На их место приходят другие мысли, в то время как первые, по выражению Шюле (Schuele) тридцатилетней давности, «еще не пришли к своему окончанию». Создается непрестанная смена психологической ситуации (снова Шюле), которой больной больше ни в коей мере не владеет. Интересно, насколько с этим старым описанием совпадает новейшее сравнение с переживанием засыпания (Карл Шнейдер). Карл Шнейдер проводит аналогию засыпания с переживанием шизофреника: «Предметы не являются больше, как в бодрствовании, спокойно перед нашим взором, они больше не дают нам возможность спокойно рассматривать их во всех их взаимосвязях; теперь внутренняя ситуация меняется, как в калейдоскопе». Мысли возникают непосредственно, «психологически изолированно», «оригинальные идеи» в целом «не поддаются дальнейшему развитию, а исчезают, как и появились».
Неустойчивость (летучесть) шизофренического мышления имеет особое значение среди прочих признаков. Может быть, она является даже единственным основным признаком в формальном отношении, а все прочие признаки формального изменения, которые авторы относят к этой неустойчивости(мимолетности), имеют в ней свою основу.
Карл Шнейдер желал бы, основываясь на мнении, что отчуждение мыслей является «самым частым из всех шизофренических симптомов» приписать ему не только роль, которую играет неустойчивость (летучесть), но гораздо бо’льшую. Он предпринимает попытку сконцентрировать всю психологию шизофрении вокруг отчуждения мыслей и таким образом показать, что этот симптом следует считать «шизофреническим психическим нарушением переживания». Но, во-первых, неверно, что отчуждение мыслей – самый частый шизофренический симптом, еще более частым симптомом является неустойчивость мышления, т.к. встречается не только везде, где есть отчуждение мыслей, но и во многих других случаях, например, при гебефрении, где не найдем отчуждения мыслей. Во-вторых, можно с легкостью доказать, что именно неустойчивость, а не отчуждение мыслей, «жестко сопряжена со всеми прочими шизофреническими признаками».
Нам представляется отчуждение мыслей одной из форм проявления шизофренического нарушения переживаний, может быть, самой удивительной. Карл Шнейдер сам называет «переживания, при которых имеет место шизофреническое отчуждение мыслей, предположительными»: чувство осуществления и ясность и отчетливость мысли. Не забудем, что кроме неустойчивости (летучести) и «нарушения в области переживания осуществленности» следует учитывать и психологическую изолированность соответствующей мысли, в результате чего после исчезновения предмета мышления и интенции, вызвавшей мысль, не остается ничего, что указывало бы на этот предмет, и таким образом способствовало вновь возникновению мышления на эту тему.
Кроме неустойчивости мышления необходимо назвать следующие признаки шизофренического мышления: неясность, неотчетливость, размытость, нечеткость, нечеткость связей, относительная недифференцированность, недостаточность точности и нечеткость формулировок. Блейлер говорит еще о «невыдуманных» понятиях. Эти нарушения базируются на недостаточной «убедительности и очерченности осуществления мыслительного акта» (Карл Шнейдер).
Это, определенно, связано с неустойчивостью, во всяком случае, частично. Однако, для полного раскрытия новых (вновь созданных) мыслей требуется определенная «продолжительность наблюдения предмета» или «продолжительность мысли» (Карл Шнейдер). Учитывая это, уже Блейлер говорит о «слишком быстром окончании», Леви – о «несвоевременном, незрелом» мышлении, о «производстве незрелых полуфабрикатов мышления», Шильдер – об образованиях, соответствующих «промежуточным фазам мыслительного процесса», Рейсс – об отсутствии «окончательного оформления мыслей», а отсюда якобы лишь «символические» или «подобные символам» «предварительные стадии мышления». Берингер подмечает тонкий нюанс, говоря о «набегающих друг на друга» мыслях. Одна больная, которую мы наблюдали, подтверждает это мнение буквально: «Мои мысли очень спешат. Я должна торопиться их поймать. Иначе их поймают и заберут у меня». Нередко мысль не выходит за пределы этой самой первой фазы своего развития, эту фазу Бумке метко называет «туманное распознавание», из которого мысль должна раскрыться, приобретая ясность. Мах подразумевает аналогичное, говоря об «инстинктивном опыте».
Далее, обращали внимание на неустойчивость (шаткость) мысленных образов. У них нет прочной формы (Рейс). Едва оформившись, они снова распадаются. Поэтому упоминается непостоянство содержания мыслей. Часто можно констатировать «способность к превращениям, как в сновидениях» (Рейсс). Всё «шатко и неопределенно» и во «флуктуации».
Структура переживаний ущербна. Берингер, ссылаясь на Генигсвальда (Hoenigswald), пишет: отсутствует «характерная градация в системе мыслительных задач». Отсутствует «единство мыслей в образе одновременного не наглядного осознания членения по ценности, выбору и исключению, узловым моментам мышления и т.д.». По Карлу Шнейдеру, налицо «нарушение формальной структуры мыслительных переживаний, включая их характер осуществления», что аналогично усталому мышлению. Согласно Рейссу, имеет место «перетекание разных смыслов друг в друга».
Следовательно, структура тоже непостоянна. Шильдер пишет: «Если зерно смысла и бывает часто относительно крепким, то всё же по краям его смысл нечеткий». Следует добавить, что это зерно недостаточно выделено и то, что по краям, слишком мало связано по своему содержанию с зерном и поэтому содержит и гетерогенные моменты. Так, часто получается, что происходит полное изменение значения, когда моменты несущественные или вовсе гетерогенные приходят с края в середину, на место ускользающего зерна.
Очень важны также черты, вытекающие из того, что, согласно Груле, «не хватает общего обзора больших смысловых связей», что, по словам Берингера, «нарушена возможность обзора множества в одном структурированном акте», утрачен «духовный размах», или сокращен «размах интенциальной дуги». Эта недостаточность выражается, в том числе, и во вместимости мыслей по их содержанию и связям. По словам Блейлера, понятия не всегда продумываются со всеми своими составляющими. То, что пациенты сами об этом говорят, очень различно. Это объясняется тем, что они не всегда передают понятием или какой-то мыслью уже действительно обобщенный материал, а имеют в виду обобщенный материал, совокупность того, что предоставляется сознанием для обобщения, общие «данные». В первом случае они сами указывают на содержательную бедность своих мыслей, о которой уже говорилось. Но не всегда, поскольку то гетерогенное, что содержится в их мыслях, вмешивается и симулирует – multa sed non multum – увеличение содержательности или разносторонность, поскольку больные не всегда замечают исчезновение существенных составляющих. Но если же вниманию больных предстает весь материал мышления, имеющийся в сознании, то они говорят об удивительной наполненности в плане содержания и связей их мышления. И это потому, что весь имеющийся материал предстает часто увеличенным, хотя по своим составляющим и изменчивым (флуктуирующим); это потому, что интенция мыслей не имеет узких границ вследствие недостаточности в определенности своего выбора, как это имеет место в норме.
Уже было сказано о недостаточности членения одной отдельно взятой мысли. Особенно существенна недостаточность формального отграничения мыслей. Это относится как к внутренним границам, так и к внешним границам мышления. В первом случае мы имеем дело с размыванием границ со всем, что в настоящее время имеется в сознании, что способствует взаимному проникновению или слиянию, а в этом процессе – взаимное проникновение осуществления актов. Во втором случае выявляется нарушение завершения мыслей. Нигде нет завершенности мыслей, об этом писал уже Шюле. Леви констатирует «неспособность мышления к завершенности». Согласно Карлу Шнейдеру, отсутствует переживание «исполнения», которое в норме представляет, так сказать, отрезки, цезуры и которое дает осознание «завершенности нашего мышления». Берингер также указывает на отсутствие переживания законченности и исполненности, Майер-Гросс – на незавершенность актов осуществления. Это же имеют в виду и авторы, писавшие об отсутствии окончательного оформления мыслей, собственно процесса оформления.
Относительно мало исследована также суть и значение шизофренического изменения, которое можно обозначить как недостаточность дифференцированности по классам переживаний. Часто мы сталкиваемся с невысказанностью того, какого рода осознания удостоился тот или иной предмет; больной, по меньшей мере, не может дать нам возможности решить вопрос, имели ли его переживания место в действительности или это были лишь его представления, восприятия, мысли, ожидания, опасения и т.д. Возможно, что в определенных шизофренических состояниях смазаны уже «примитивные интенциальные характеры» (Гуссерль – Husserl), характеры «элементариев» (Дриш). Но всё же убедительными доказательствами этого мы не располагаем. Напротив, многое говорит в пользу того, что при шизофрении вследствие слияния значений различных классов переживаний возникают недифференцируемые, не поддающиеся языковому обозначению «функциональные образования» разного качества. Уже давно Груле писал, что «некоторые переживания (шизофреников) содержат такое переплетение восприятий с чувствами и мыслями (представлениями), что не здесь не возможно провести разграничения». Карл Шнейдер упоминает «совершенно новую связь между зрительным восприятием и мыслями, связь, которая заставляет саму мысль переживаться как зрительное восприятие». В этой связи надо сказать и о возможном проникновении переживаний различных областей чувств; это Бумке относит к шизофреническому нарушению мышления.
Два слова о преобладании определенных классов переживаний при тех или иных шизофренических состояниях. Так, в состояниях, близких к сновидческим, преобладает наглядное и отступает в тень понятийное: « В сознании появляются многочисленные мысли с живыми образными картинами» (Карл Шнейдер). Иногда на первый план выступают переживания значения, а именно в начальных стадиях острых случаев.
Необычайно интересным и, определенно, перспективным было бы показать, пояснив примерами, особые результаты мышления генерализующих абстракций, образования понятий, трактовки ситуаций и прочих обобщений и показать, как здесь в подробностях проявляется шизофреническое нарушение мышления. Однако, при этом мы уйдем от темы; к тому же, существенное можно выявить и из общего описания.
Еще следует обратиться к шизофреническим нарушениям языкового оформления.
Бытующему предположению, что так называемые языковые нарушения шизофрении основываются в своей совокупности на шизофреническом нарушении мышления или на измененном шизофренией общем психическом состоянии, частично как выражение недостаточности предметного мышления или мышления, участвующего в языковом оформлении мысли, частично как результат собственной деятельности больного в области языкового выражения, деятельности, теперь в недостаточной степени сдерживаемой и регулируемой психикой – этому предположению противопоставляется другая теория, предложенная Клейстом и получившая в лице Адольфа Шнейдера (Adolph Schneider) горячего сторонника. Согласно этой теории, по точному выражению автора, «при шизофрении встречаются изолированные языковые нарушения, которые следует отличать от нарушений мышления». Особенно при форме шизофрении, обозначенной как шизофазия (Schizophasie), обнаруживается «на одном полюсе недостаток языковых форм (аграмматизм, оскудение словарного запаса и апраксия звукообразования), на другом полюсе – раскоординированность в выражении при имеющихся в достаточном количестве возможностях формулирования (параграмматизм, неологизмы и парафразы)». Обе формы, «имеющие из-за формального сходства тесные связи с моторной или сенсорной афазией», следует трактовать как заболевания мозга фронтальной и, в особенности, темпоральной областей (Клейст).
Аргументы, которые приводит Адольф Шнейдер против психологических причин этих языковых нарушений, не являются убедительными. Так, когда он выступает против мнения, что нарушения звукообразования – это манеры, напоминая о постоянстве этого нарушения, при котором эти образования сохраняются в определенных случаях при различнейших установках, когда прямо-таки удивительно, с каким постоянством шизофреники часто цепляются за свои манеры. Или когда он объясняет выражение одного больного: «Мотылек бабочит» вместо «порхает», невозможностью образования отдельных звуков (прим. перев.: По-немецки слово «порхает» — «flattert» и образованное шизофреником слово «бабочит» — «faltert» очень похожи, стоит только переставить местами некоторые звуки в слове «порхает»), хотя совершенно ясно, что об этом здесь и речи быть не может; ошибка выражения здесь объясняется тем, что со словом «мотылек» приходит на ум и слово «бабочка», и при динамически недостаточной интенции, направленной на слово «порхает» (flattert), оно может превратиться в «бабочит»(faltert). Или когда он в каждом нежелании больного употребить нужное выражение пытается усмотреть нарушение способности подбора слов, хотя каждый знаток шизофрении, учитывающий в достаточной мере и психологию, знает о существовании бесчисленных мотивов шизофреника, удерживающих его от употребления наиболее приемлемого – для нас с вами – выражения, даже если сам больной видит, что это выражение было бы наиболее подходящим.
У нас нет оснований говорить об энграфических нарушениях при шизофрении – в смысле исчезновения словесных энграмм. Что здесь нарушено, так это экфорирующий агенс. Речь не идет о нарушениях словообразования в обычном смысле, не об обеднении словаря и т.п., а о психотическом препятствии в употреблении слов, определенного рода языковой ограниченности, получающей особый колорит особый колорит путем смещения смысла слов, являющегося результатом различных шизофренических установок. Как сам Адольф Шнейдер об этом правильно говорит, мы не наблюдаем выраженной невозможности вспомнить слово, в распоряжении больного находятся все известные ему слова, больной ошибается в выборе их, еще более – в выборе определенной падежной формы, в управлении глаголов, степени сравнения прилагательных. А сам факт ошибки заключается не в нарушении словесных энграмм, как полагает Адольф Шнейдер вместе с Клейстом, а в шизофреническом изменении субъекта, производящего выбор слов и словоформ. И снова мы говорим: аппарат в порядке, нарушено его использование.
Прояснить эту проблему, как, впрочем, и некоторые другие, помог бы анализ – которым всё еще пренебрегают — шизофренических слуховых галлюцинаций языкового содержания («голосов»). Одна моя больная записывает содержание галлюцинаций непосредственно после переживания, записывает дословно, аккуратно в дневник, который постоянно носит с собой. Ее речь, например, в объяснениях по поводу смысла отдельных «голосов», не обнаруживает недостатков языкового выражения, в то время как «слова», сказанные «голосами», свидетельствуют о всевозможных дисфразах (Dysphrasien) и парафразах (Paraphrasien), что Адольф Шнейдер считает доказательством мозговой патологии. С очень большой натяжкой можно предположить, что в подобных случаях имеет место обоснованное сопротивление измененных патологией энграмм; это сопротивление способно преодолеть лишь очень действенная интенция языкового выражения. Больной сам ничего не знает о подобном сопротивлении. Скорее, следует предположить, что имеет место языковое выражение переживаний второго плана, в противовес языковому выражению переживаний первого плана; выражение это происходит без контроля и действенного влияния актуальной личности.
С большой вероятностью можно предположить, что шизоафазическое некоторых шизофрений коренится, как правило, не в патологической особенности мозга, а в его конституциональной особенности. Языковая сфера также с очевидностью обнаруживает индивидуальную предрасположенность, выражающуюся в функциональных различиях. Этими различиями, по-видимому, обусловлено, насколько шизофрения в каждом конкретном случае обнаруживает шизофазию, если таковая имеет место. Это относится mutatis mutandis и к степени прочих психомоторных нарушений.
Однако, нельзя с полной уверенностью исключить, что нам не придется считаться с индивидуальными, количественно вариативными возможностями выбора (Elektivitaetsverhaeltnisse), которые могут привести к описанному сильному повреждению или функциональному нарушению определенных церебральных областей или систем болезнетворным началом, вызывающим процесс, и, тем самым, привести к «изолированным» языковым нарушениям (в понимании Клейста и Адольфа Шнейдера). Однако, мы не утверждаем, что это доказано.
Дела обстоят так, что учение об афазии могло бы извлечь больше пользы из учения о шизофрении, чем наоборот. Шизофрения как большой натурэксперимент показывает, насколько следует распространить (расширить) круг подобных явлений при описанных корковых повреждениях, которые следует рассматривать с точки зрения зависимости от общего психического состояния индивидуума.
Продолжение в следующем номере
Лёд тронулся, господа судебные эксперты
Ю.Н.Аргунова
Несколько лет назад на одной из своих лекций по проблемам психиатрии и права, проходившей в клубе МКПБ № 1 имени Н.А.Алексеева, я в очередной раз обратила внимание врачей-психиатров на тот факт, что заключение эксперта не является сверхдоказательством по делу и должно исследоваться в судебном заседании на основе состязательности и равноправия сторон, в т.ч. с участием специалиста, который, в отличие от сторон, способен на профессиональном уровне проанализировать заключение эксперта с точки зрения его обоснованности.
Моя позиция вызвала тогда гневную реакцию со стороны психиатра-эксперта Т.И.Кадиной, воскликнувшей с последнего ряда: «А где это написано, что специалист имеет право критиковать заключение эксперта?» Уверовавшим в свою неприкасаемость экспертам-психиатрам и обучающим их правовым аспектам судебной психиатрии таким же как они медикам было неведомо, что такая буква закона имеется. Специалист вправе не только быть привлеченным к участию в деле для постановки вопросов эксперту, разъяснения сторонам и суду вопросов, входящих в его профессиональную компетенцию (ч.1 ст.58 УПК РФ), но и представлять суждение по вопросам, поставленным перед специалистом сторонами (ч.3 ст.80 УПК РФ), а, следовательно, суждение в отношении заключения эксперта и его показаний в суде, в т.ч. с представлением письменного заключения специалиста на заключение эксперта. Последнее следует не только из названных, но и других (смежных) положений УПК РФ, всей системы процессуальных норм, принципов судопроизводства, права на справедливое правосудие, а также не только из буквы, но и из духа закона (есть такое понятие).
Прошло время, правосознание психиатров стало меняться. Все более очевидным стало и низкое качество экспертных заключений. Принимаются один за другим решения Конституционного Суда РФ, в которых подчёркивается, что суд «обязан проверить в судебном заседании обоснованность выводов специалистов-психиатров» (Постановление от 20 ноября 2007 г. № 13-П). Судья не должен «полагаться лишь на врачебное заключение», «ограничиваться лишь письменным заключением экспертов»; заключение эксперта подлежит оценке на основании внутреннего убеждения судьи в том, что отсутствуют основания для сомнений в достоверности, подлинности, профессиональном уровне и полноте сведений, представленных врачами-психиатрами (Постановление от 27 февраля 2009 г. № 4-П, Определение от 5 марта 2009 г. № 544-О-П).
Между тем суды, не привыкшие соблюдать права лица, направляемого на экспертизу, поручать производство экспертизы негосударственным экспертам, подвергать экспертное заключение полноценному исследованию и оценке, и тем более с использованием специальных знаний, по-прежнему проявляют инертность, отсекают любые ходатайства, направленные на заслушивание иных профессиональных суждений. Различное толкование судами процессуальных норм либо их игнорирование приводят к нарушению порядка уголовного судопроизводства, разнобою в правоприменительной практике и вынесению неправосудных решений.
И вот, наконец, свою позицию по вопросам применения норм УПК РФ, регулирующих производство судебной экспертизы, выразил Пленум Верховного Суда РФ в своем постановлении от 21 декабря 2010 г. № 28 «О судебной экспертизе по уголовным делам» [ С принятием настоящего постановления признано не действующим на территории Российской Федерации постановление Пленума Верховного Суда СССР от 16 марта 1971 г. № 1 «О судебной экспертизе по уголовным делам». ]. Мы постарались систематизировать и прокомментировать наиболее важные вопросы, по которым Пленум дал свои разъяснения.
1. Кто относится к иным экспертам в контексте ч.2 ст.195 УПК РФ?
Напомним, что в соответствии с ч.2 ст.195 УПК РФ судебная экспертиза производится государственными судебными экспертами и иными экспертами из числа лиц, обладающих специальными знаниями.
К иным экспертам из числа лиц, обладающих специальными знаниями, согласно разъяснениям Пленума относятся:
1) эксперты негосударственных судебно-экспертных учреждений (СЭУ), под которыми следует понимать некоммерческие организации (некоммерческие партнерства, частные учреждения или автономные некоммерческие организации), созданные в соответствии с ГК РФ и ФЗ «О некоммерческих организациях», осуществляющие судебно-экспертную деятельность в соответствии с принятыми ими уставами;
2) лица, не работающих в СЭУ, в т.ч. сотрудники научно-исследовательских учреждений, вузов, иных организаций, обладающие специальными знаниями и имеющие в распоряжении необходимое экспертное оборудование.
2. Как следует обеспечивать реализацию участвующим в деле лицам их права на отвод эксперта (ст.70, п.2 ч.1 и ч.2 ст.198 УПК РФ)?
Во-первых, в определении (постановлении) о назначении экспертизы, как разъяснил Пленум, необходимо указывать наименование экспертного учреждения (п.60 ст.5 УПК РФ), в котором должна быть произведена экспертиза, а при невозможности производства экспертизы в этом учреждении – вновь выносить определение (постановление) о назначении экспертизы в другом экспертном учреждении.
Во-вторых, дознаватель, следователь, суд по ходатайству лиц, участвующих в деле, обязаны сообщать фамилию, имя, отчество эксперта, которому руководителем государственного СЭУ поручено производство экспертизы.
Предложенная процедура, по нашему мнению, менее удачна по сравнению с правилом, сформулированным Пленумом Высшего Арбитражного Суда РФ в постановлении от 20 декабря 2006 г. № 66 «О некоторых вопросах практики применения арбитражными судами законодательства об экспертизе». Согласно этому правилу фамилия, имя, отчество эксперта, которому руководителем государственного СЭУ будет поручено проведение экспертизы, должны указываться в самом определении о назначении экспертизы помимо наименования этого учреждения.
В-третьих, при поручении производства экспертизы лицу, не являющемуся государственным судебным экспертом, суду следует предварительно запросить сведения, касающиеся возможности производства данной экспертизы, а также сведения об эксперте, в т.ч. его фамилию, имя, отчество, образование, специальность, стаж работы в качестве судебного эксперта и иные данные, свидетельствующие о его компетентности и надлежащей квалификации, о чем указать в определении (постановлении) о назначении экспертизы, и при необходимости приобщить к материалам уголовного дела заверенные копии документов, подтверждающих указанные сведения.
В-четвертых, подозреваемый, обвиняемый и их защитники, а также потерпевший должны быть ознакомлены с постановлением о назначении экспертизы до ее производства. В том случае, если лицо признано подозреваемым, обвиняемым или потерпевшим после назначения судебной экспертизы, оно должно быть ознакомлено с этим постановлением одновременно с признанием его таковым, о чем составляется протокол.
3. В чьи функции входит разъяснение прав и обязанностей эксперта, предусмотренных ст.57 УПК РФ, лицу, не работающему в СЭУ?
Эта обязанность согласно разъяснениям Пленума возлагается на суд, принявший решений о назначении экспертизы. О том, что эту функцию должны осуществлять также дознаватель или следователь в качестве лиц, назначивших экспертизу, в постановлении не указывается.
4. Когда производство экспертизы может быть поручено негосударственному СЭУ или лицу, не работающему в СЭУ?
В постановлении Пленума такая возможность предусматривается лишь при наличии определенных обстоятельств, а именно в тех случаях, когда в государственном СЭУ, обслуживающем определенную территорию, невозможно производство судебной экспертизы в связи с отсутствием эксперта конкретной специальности или надлежащей материально-технической базы либо специальных условий для выполнения исследований, а также при наличии обстоятельств, указанных в ст.70 УПК РФ [ Согласно ст. 70 УПК РФ эксперт не может принимать участие в производстве по уголовному делу, если:- он является потерпевшим, гражданским истцом, гражданским ответчиком или свидетелем по данному уголовному делу;- он участвовал в нем в качестве присяжного заседателя, переводчика, понятого, секретаря судебного заседания, защитника, законного представителя подозреваемого, обвиняемого, представителя потерпевшего, гражданского истца или гражданского ответчика;- он является близким родственником или родственником любого из участников производства по данному уголовному делу;- он находится или находился в служебной или иной зависимости от сторон или их представителей;- имеются иные обстоятельства, дающие основание полагать, что он лично или косвенно заинтересован в исходе данного дела;- обнаружится его некомпетентность. ], т.е. когда все компетентные государственные СЭУ на данной территории не могут выступать в этом качестве.
Такая позиция, на наш взгляд, ведет к ограничению: а) компетенции суда, иных лиц, назначивших экспертизу, и б) прав подэкспертного, предусмотренных ст.198 УПК РФ, т.е. к фактически нулевым шансам в удовлетворении судом его ходатайства о привлечении в качестве экспертов указанных им лиц, либо о производстве экспертизы в конкретном экспертном учреждении.
Не согласуется данная позиция и с иной, более предпочтительной (с точки зрения обеспечения права на справедливое правосудие) позицией Пленума Высшего Арбитражного Суда РФ, изложенной в уже упоминавшемся постановлении от 20 декабря 2006 г. № 66, согласно которой заключение эксперта негосударственной экспертной организации не может быть оспорено только в силу того, что проведение соответствующей экспертизы могло быть поручено государственному СЭУ.
5. Должен ли суд обеспечить лицу, в отношении которого решается вопрос о проведении ему судебной экспертизы, возможность участвовать в судебном заседании?
По смыслу уголовно-процессуального закона, как говорится в постановлении, согласие подозреваемого, обвиняемого, подсудимого, лица, в отношении которого рассматривается вопрос о применении принудительных мер медицинского характера (ПММХ), на проведение в отношении него судебной экспертизы не требуется.
Вместе с тем суду следует обеспечить лицу, в отношении которого решается вопрос о применении ПММХ, возможность участвовать в судебном заседании при решении вопроса о проведении в отношении него судебной экспертизы и самостоятельно реализовать права, предусмотренные ч.1 ст.198 УПК РФ, за исключением случаев, когда физическое и (или) психическое состояние не позволяет ему предстать перед судом.
Такая формулировка, однако, не вполне понятна. Решение в судебном заседании вопроса о применении к лицу ПММХ осуществляется в отношении лица, уже прошедшего СПЭ. Данное указание Пленума будет иметь смысл лишь в случаях, если в отношении такого лица назначается дополнительная или повторная СПЭ, либо если в судебном заседании решается вопрос о назначении СПЭ лицу в связи с рассмотрением дела о продлении, изменении или прекращении применения к нему ПММХ, о чем в постановлении не упоминается, либо в случаях, касающихся проведения в отношении лиц данной категории каких-либо иных видов экспертиз (не СПЭ).
Обеспечить возможность участия в судебном заседании и реализации предусмотренных УПК прав в соответствии с разъяснениями Пленума следует также лицу, в отношении которого решается вопрос о помещении его в медицинский стационар для производства СПЭ либо о продлении срока его пребывания в медицинском стационаре, за исключением опять-таки случаев, когда физическое или психическое состояние не позволяет ему предстать перед судом. Вопрос в том, кто до помещения лица в стационар, т.е. до производства СПЭ, вправе оценивать психическое состояние лица на предмет того, позволяет ли оно предстать лицу перед судом, в постановлении не разъясняется.
Указание в обоих случаях на учет психического состояния лица понятно. Вместе с тем эксперты либо врачи-психиатры, перед которыми обычно ставится вопрос о возможности лица по своему психическому состоянию участвовать (присутствовать) в судебном заседании, как правило, не имеют представления, какими критериями следует им руководствоваться при исследовании данного вопроса и не выражают готовности дать на него аргументированный ответ. Суды позволяют себе довольствоваться любым, в т.ч. не предусмотренным процессуальным законодательством, оформлением выводов психиатров по данному вопросу.
Так, в НПА России обратился гр.М. по поводу нарушения его процессуальных прав. Среди представленных им документов имелся ответ зам.главного врача по экспертизе МКПБ № 1 им. Н.А.Алексеева на запрос суда, в котором указывается, что «в настоящее время состояние М. определяется грубыми психопатоподобными расстройствами, крайне негативным отношением к проводимому ему обследованию, поэтому участие его в судебном заседании нецелесообразно. Больница не располагает силами и средствами для доставления М. для слушания уголовного дела в кассационной инстанции Мосгорсуда».
Вполне очевидно, что эксперт не вправе определять «целесообразность» участия лица в судебном заседании (это не входит в его компетенцию), да еще выводить ее из отношения лица к обследованию. В этом суждении эксперта отсутствуют причинно-следственные связи, не говоря уже о том, что негативное отношение к обследованию может объясняться различными причинами, в т.ч. обоснованными, например, в связи с нарушением прав лица при назначении или проведении обследования.
Уместно, с нашей точки зрения, привести в этой связи положение п.31 Порядка организации и производства судебно-медицинских экспертиз в государственных судебно-экспертных учреждениях Российской Федерации, утвержденного приказом Минздравсоцразвития России от 12 мая 2010 г. № 346н, согласно которому эксперту запрещается оформление каких-либо иных экспертных документов, помимо предусмотренных процессуальным законодательством.
В постановлении не говорится об обеспечении возможности участия в судебном заседании подозреваемых, обвиняемых и подсудимых при решении вопроса о проведении им экспертизы. В отношении потерпевших и свидетелей в постановлении указывается на недопустимость назначения и проведения судебной экспертизы в отношении потерпевшего, за исключением случаев, предусмотренных пунктами 2, 4, 5 ст.196 УПК РФ, а также в соответствии с ч.5 ст.56, ч.4 ст.195 УПК РФ в отношении свидетеля без их согласия либо согласия их законных представителей, которые даются в письменном виде.
Как разъяснил Пленум, исходя из положений пунктов 5, 9, 11 ч.2 ст.42, ст.198 УПК РФ, суду надлежит обеспечить потерпевшему возможность знакомиться с постановлением о назначении экспертизы независимо от ее вида и с полученным экспертным заключением либо с сообщением о невозможности дать заключение; право заявить отвод эксперту или ходатайствовать о производстве экспертизы в другом экспертном учреждении, о привлечении в качестве эксперта указанного им лица либо о производстве экспертизы в конкретном экспертном учреждении, о внесении в определение (постановление) о назначении экспертизы дополнительных вопросов эксперту. Свидетель пользуется такими же правами, как и потерпевший, лишь при условии назначения и производства экспертизы в отношении его самого.
6. Кто вправе присутствовать при производстве экспертизы и кем это право может быть ограничено?
По этому вопросу Пленум Верховного Суда РФ сформулировал общее правило, которое, впрочем, вряд ли можно считать универсальным, особенно применительно к производству СПЭ.
Согласно постановлению участники судебного разбирательства по их ходатайствам с согласия суда вправе присутствовать при производстве экспертного исследования, производимого вне зала судебного заседания, за исключением случаев, когда суд по ходатайству эксперта сочтет, что данное присутствие будет препятствовать производству экспертизы. Факт присутствия участника судебного разбирательства при производстве экспертизы вне зала судебного заседания следует отразить в заключении эксперта.
7. Какое экспертное заключение следует считать неполным или недостаточно ясным применительно к основаниям назначения дополнительной экспертизы?
Основаниями для проведения дополнительной экспертизы, поручаемой тому же или другому эксперту, согласно ч.1 ст.207 УПК РФ являются недостаточная ясность или полнота заключения либо возникновение новых вопросов в отношении ранее исследованных обстоятельств уголовного дела.
Под недостаточной ясностью, согласно постановлению, следует понимать невозможность уяснения смысла и значения терминологии, используемой экспертом, методики исследования, смысла и значения признаков, выявленных при изучении объекта, критериев оценки выявленных признаков, которые невозможно устранить путем допроса в судебном заседании эксперта, производившего экспертизу.
Неполным является такое заключение, в котором отсутствуют ответы на все поставленные перед экспертом вопросы, не учтены обстоятельства, имеющие значение для разрешения поставленных вопросов.
В зависимости от характера вопросов и объема исследуемых материалов дополнительная экспертиза может быть произведена в судебном заседании.
В тех случаях, когда возникает необходимость в разрешении новых вопросов в отношении исследованных ранее объектов, экспертиза назначается в порядке ст.195 УПК РФ и ее производство поручается, как правило, тому же эксперту, если предстоящее исследование не выходит за рамки его специальных знаний.
8. Какое экспертное заключение следует считать необоснованным и каковы дополнительные основания для назначения повторной экспертизы?
При возникновении сомнений в обоснованности заключения эксперта или при наличии противоречий в выводах экспертов по тем же вопросам в соответствии с ч.2 ст.207 УПК РФ может быть назначена повторная экспертиза, производство которой поручается другому эксперту.
Необоснованным, с точки зрения Пленума Верховного Суда РФ, следует считать такое заключение эксперта, в котором недостаточно аргументированы выводы, не применены или неверно применены необходимые методы и методики экспертного исследования.
Повторную экспертизу суд также вправе назначить, если установит факты нарушения процессуальных прав участников судебного разбирательства при назначении и производстве экспертизы, которые повлияли или могли повлиять на содержание выводов экспертов. Данное разъяснение Пленума является, безусловно, важным для обеих сторон в процессе и особенно актуальным для подэкспертного, процессуальные права которого, зачастую, нарушаются многократно и безнаказанно. Не ясно только как такой порядок будет реализовываться на практике. Суд, назначающий повторную экспертизу по данному основанию должен быть готовым признать, что им были нарушены процессуальные права лица при назначении первой экспертизы.
9. Как должна производиться экспертиза в суде?
Пленум Верховного Суда РФ рекомендовал судам в случае производства экспертизы в суде (ст.283 УПК РФ) экспертом, ранее не участвовавшим в деле в этом качестве, в необходимых случаях выносить два процессуальных документа (определения, постановления): первый – о назначении экспертизы, в котором привести данные об эксперте, имея в виду, что эксперт вправе участвовать в исследовании обстоятельств дела, относящихся к предмету экспертизы, только после вынесения определения о назначении экспертизы; и второй – после выполнения соответствующей процедуры – о постановке вопросов перед экспертом.
Председательствующему в судебном заседании следует принимать предусмотренные законом меры к исследованию в суде обстоятельств, необходимых для дачи экспертом заключения, и лишь после этого предлагать участникам судебного разбирательства представлять в письменном виде вопросы эксперту.
Если подсудимый в силу физических или психических недостатков не может изложить вопросы в письменном виде, участвующий в рассмотрении дела защитник в соответствии с п.3 ч.1 ст.51 УПК РФ оказывает ему необходимую помощь в выполнении требований ч.2 ст.283 УПК РФ; при наличии таких недостатков у потерпевшего эти требования выполняет его законный представитель или представитель в соответствии со ст.45 УПК РФ.
Замена производства экспертизы, если имеются основания для ее производства, допросом эксперта не допускается.
В постановлении Пленума обращено внимание судов на положения ст.283 УПК РФ, согласно которым в определении (постановлении) помимо вопросов, предлагаемых судом на разрешение эксперта, должно быть указано, какие вопросы, представленные участниками судебного разбирательства, судом отклонены с приведением мотивов их отклонения. Указанное правило предусматривалось и прежним законодательством, на это было обращено внимание судов в ныне не действующем на территории России постановлении Пленума Верховного Суда СССР от 16 марта 1971 г. № 1 «О судебной экспертизе по уголовным делам». Однако, как и прежде это правило на практике судами не соблюдается.
10. Какие правила должны соблюдаться при исследовании и оценке заключения эксперта?
Пленум обратил внимание судов на то, что в соответствии с п.3 ч.2 ст.74 УПК РФ доказательствами по делу являются заключение и показания эксперта, которые, как и все доказательства (ст.240 УПК РФ), подлежат непосредственному исследованию в судебном заседании (за исключением особого порядка судебного разбирательства, предусмотренного разделом X УПК РФ).
При оценке судом заключения эксперта, как указано в постановлении, следует иметь в виду, что оно не имеет заранее установленной силы, не обладает преимуществом перед другими доказательствами и, как все иные доказательства, оценивается по общим правилам в совокупности с другими доказательствами. Одновременно следует учитывать квалификацию эксперта, выяснять, были ли ему представлены достаточные материалы и надлежащие объекты исследования.
Суду надлежит указать, к каким выводам пришел эксперт в результате исследования, а не ограничиваться лишь ссылкой в приговоре на его заключение. Это правило, по нашему мнению, должно относиться не только к приговорам, но и к иным итоговым судебным решениям, в частности о применении к лицу ПММХ.
Суд апелляционной инстанции вправе назначить судебную экспертизу, в т.ч. дополнительную и повторную (ч.5 ст.365 УПК РФ). В суде кассационной инстанции непосредственно исследуется заключение эксперта в соответствии с требованиями главы 37 УПК РФ, а в надзорной инстанции проверяется законность и обоснованность судебного решения на основании тех доказательств, которые были предметом исследования в судах первой, апелляционной и кассационной инстанций.
При наличии сомнений в заключении эксперта, выводы которого повлияли или могли повлиять на правильное разрешение судом вопросов, указанных в ч.1 ст.299 УПК РФ, суд в кассационном, а также с учетом требований ст.405 УПК РФ в надзорном порядке вправе отменить приговор и направить дело на новое судебное разбирательство. По нашему мнению, данное правило должно распространяться и на постановление суда о применении ПММХ, хотя об этом в постановлении Пленума не указывается.
11. Каковы полномочия специалиста в уголовном процессе?
Важнейшей составляющей постановления Пленума Верховного Суда РФ являются разъяснения роли специалиста в уголовном судопроизводстве (абзац второй п.6, абзац второй п.19, п.20-22 постановления).
Наконец признано и разъяснено судам, что для оказания помощи в оценке заключения эксперта и допросе эксперта по ходатайству стороны или по инициативе суда может привлекаться специалист. Разъяснения специалист дает в форме устных показаний или письменного заключения.
В постановлении обращено внимание судов на то, что заключение и показания специалиста даются на основе использования специальных знаний и, так же как и заключение и показания эксперта в суде, являются доказательствами по делу (ч.2 ст.74 УПК РФ). Специалист не проводит исследование вещественных доказательств и не формулирует выводы, а высказывает суждение по вопросам, поставленным перед ним сторонами.
Заключение и показания специалиста подлежат проверке и оценке по общим правилам (его компетентность и незаинтересованность в исходе дела, обоснованность суждения и др.) и могут быть приняты судом или отвергнуты, как и любое другое доказательство.
В постановлении подчеркивается, что в силу положений ч.4 ст.271 УПК РФ суд не вправе отказать в удовлетворении ходатайства о допросе в судебном заседании лица в качестве специалиста, явившегося в судебное заседание по инициативе любой стороны. При рассмотрении такого ходатайства суду следует проверить, обладает ли данное лицо специальными знаниями в вопросах, являющихся предметом судебного разбирательства. Суд вправе в соответствии с ч.1 ст.69, п.3 ч.2 ст.70, ч.2 ст.71 УПК РФ принять решение об отводе специалиста в случае непредставления документов, свидетельствующих о наличии специальных знаний у лица, о допросе которого в качестве специалиста было заявлено ходатайство, признания этих документов недостаточными либо ввиду некомпетентности, обнаружившейся в ходе его допроса.
Пленум разъяснил, когда специалист может быть допрошен не в качестве специалиста, а как свидетель. Как следует из п.21 постановления, при необходимости специалист может быть допрошен в судебном заседании по правилам, предусмотренным для допроса лица в качестве свидетеля, об обстоятельствах производства какого-либо следственного действия, в котором он участвовал.
Таким образом, постановление Пленума Верховного Суда РФ от 21 декабря 2010 г. № 28 «О судебной экспертизе по уголовным делам» в определенной мере прояснило ряд важных вопросов, подтвердив наши позиции и многочисленные комментарии по поводу того, кого следует относить к так называемым иным экспертам, каковы полномочия специалиста и др. Ответы на многие вопросы, впрочем, были и так очевидны.
В то же время, Пленум оказался неготовым дать разъяснения по другим действительно существенным вопросам. Наш опыт показывает, что отсутствие четкого механизма реализации ряда процессуальных норм, касающихся использования специальных знаний, приводит к абсурдной как судебной, так и экспертной практике.
1. В постановлении не разъяснен порядок включения в состав экспертной комиссии дополнительно специалиста соответствующего профиля по основаниям, предусмотренным ч.3 ст.52 Основ законодательства РФ об охране здоровья граждан, в соответствии с которой гражданин или его законный представитель имеет право ходатайствовать перед органом, назначившим судебно-медицинскую или судебно-психиатрическую экспертизу, о включении в состав экспертной комиссии дополнительно специалиста соответствующего профиля с его согласия.
Органы, назначающие СМЭ или СПЭ, в случае удовлетворения такого ходатайства обычно указывают в определении (постановлении) о назначении экспертизы наименование СЭУ, которому поручается производство экспертизы, и дополнительно вносят фамилию и другие данные привлекаемого специалиста.
У руководителей государственных СЭУ, осуществляющих производство СМЭ, исполнение таких определений (постановлений) трудностей не вызывает. Они руководствуются положением абзаца четвертого п.15 Порядка организации и производства судебно-медицинских экспертиз в государственных судебно-экспертных учреждениях Российской Федерации, утвержденного приказом Минздравсоцразвития России от 12 мая 2010 г. № 346н, в соответствии с которым порядок привлечения к проведению экспертизы экспертов иных экспертных, научных, образовательных и других учреждений, указанных в постановлении или определении о назначении экспертизы, определяет руководитель государственного СЭУ.
Что же касается государственных СЭУ, проводящих СПЭ, то их руководители, используя отсутствие прямого регулирования данного вопроса в ФЗ «О государственной судебно-экспертной деятельности в Российской Федерации» и в ведомственной инструкции, утвержденной приказом Минздравсоцразвития России от 30 мая 2005 г. № 370, идут по пути неисполнения судебных определений и нарушения прав подэкспертных, не допуская к участию в работе экспертной комиссии указанного в определении специалиста.
Эта проблема, хотя и является искусственно созданной руководителями государственных СЭУ, производящих СПЭ, тем не менее заслуживает того, чтобы ей было уделено внимание в постановлении Пленума Верховного Суда РФ. НПА России в этой связи подготовила предложения по внесению дополнений в законодательство, позволяющих упорядочить производство экспертиз с участием «дополнительных» специалистов. [ См.: Независимый психиатрический журнал, 2008, № 1. С.48-63 ]
2. В постановлении не разъяснен порядок привлечения специалиста защитником.
В соответствии с п.3 ч.1 ст.53 УПК РФ правом привлечения специалиста к участию в процессуальных действиях наделен защитник со ссылкой на ст.58 УПК РФ, которая, в свою очередь, предусматривает, что вызов специалиста и порядок его участия в уголовном судопроизводстве определяется статьями 168 и 270 УПК РФ. В этих нормах, однако, указываются правила, которыми должны руководствоваться следователь (ст.168) и суд (ст.270). Порядок привлечения специалиста адвокатом в них, как и в других нормах УПК, не установлен, вследствие чего заключение специалиста, данное по запросу (инициативе) защитника, зачастую, не признается допустимым доказательством и не приобщается к материалам дела. Лишь последующие показания специалиста в судебном заседании, в которых специалист подтвердил свои суждения, выраженные в заключении, признаются судом допустимым доказательством. [ См., например, Определение Верховного Суда РФ от 8 февраля 2007 г. № 33-О07-1 ]
В целях установления правового регулирования данного вопроса мы предложили дополнить соответствующими нормами статьи 168 и 248 УПК РФ. [ См.: Независимый психиатрический журнал, 2008, № 1. С.48-63 ]
3. В постановлении не разъясняется порядок допроса специалиста.
Федеральным законом от 4 июля 2003 г. № 92-ФЗ показания специалиста включены в перечень доказательств (ст.79, 80). Часть 4 ст.271 УПК РФ, как подтвердил Пленум, не дает права суду отказать в удовлетворении ходатайства о допросе лица в качестве специалиста, явившегося в суд по инициативе сторон. Порядок же допроса специалиста, в отличие от допроса эксперта, как на стадии предварительного следствия, так и судебного разбирательства в УПК РФ не определен.
Такая неурегулированность создает условия для нарушения судом положения ч.4 ст.271 УПК РФ: необоснованного отказа стороне в удовлетворении ходатайства о допросе специалиста либо осуществления допроса лица, обладающего специальными знаниями, не в качестве специалиста, а как свидетеля, что не позволяет сведущему лицу высказать свое профессиональное суждение по поставленным стороной вопросам, в т.ч. касающимся заключения эксперта (его терминологии, методики исследования и т.д.).
Устранить данный пробел возможно путем дополнения глав 22 и 37 УПК РФ статьями 1681 и 2821 «Допрос специалиста». Их содержание представлено в разработанном нами законопроекте. [ См.: Независимый психиатрический журнал, 2008, № 1. С.48-63 ]
На данном этапе отсутствие в УПК соответствующих норм могло быть компенсировано разъяснениями Пленума Верховного Суда РФ, т.к. статьи УПК и о допросе эксперта и о допросе свидетеля в данном случае не применимы.
Без надлежащего разъяснения этих и некоторых других процессуальных вопросов призыв, который обращен в постановлении к судьям о «необходимости наиболее полного использования достижений науки и техники в целях всестороннего и объективного исследования обстоятельств, подлежащих доказыванию по уголовному делу», остается декларативным.
Реформы законодательства в сфере дееспособности и опеки в Эстонии: уроки для России
Эве Пилт, Дмитрий Бартенев
Эве Пилт – юрист, Эстонская ассоциация защиты пациентов (EPEY)
Дмитрий Бартенев – адвокат, Психиатрический правозащитный центр (MDAC)
Судебная практика в делах о недееспособности до и после 2002 года
Начиная с 1 июля 2002 года в Эстонии осуществляется реформа гражданского права, которая затронула вопросы опеки над недееспособными гражданами. Ранее процедура признания гражданина недееспособным и система опеки в целом повторяли советскую модель: районный суд решал, является ли гражданин недееспособным, а установив данное обстоятельство, назначал ему опекуна. Вся процедура была крайне формальной и длилась не более десяти минут. В большинстве случаев лица, в отношении которых решался вопрос о лишении дееспособности, не принимали участия в рассмотрении дела. Опека назначалась пожизненно, за исключением тех редких случаев, когда удавалось доказать то, что отпали основания для установления опеки. Возможность ограничения дееспособности гражданина существовала только в отношении лиц, злоупотребляющих алкоголем или наркотиками и ставящих в связи с этим свою семью в тяжелое финансовое положение.
Изначально закон не определял того, в какой степени решение суда ограничивает дееспособность гражданина. Во многих случаях опекуны, которые в соответствии с решением суда уполномочивались представлять своих подопечных только в гражданских правоотношениях, осуществляли свои полномочия гораздо шире, вплоть до лишения своих подопечных свободы посредством помещения в интернат или психиатрическую больницу. С 2002 года эстонское гражданское право признает только частичное ограничение дееспособности. Состояние частичной дееспособности рассматривается как юридически значимый факт [ Определение частичной дееспособности содержится в § 8(2) Общей части Гражданского кодекса: Лица в возрасте до 18 лет (несовершеннолетние) и лица, которые вследствие психической болезни, психической инвалидности или иного психического расстройства постоянно неспособны понимать или руководить своими действиями, обладают ограниченной дееспособностью. ]. Опекуны назначаются только районными судами и назначение опекуна указывает на ограничение дееспособности гражданина.
Поправки к Общей части Гражданской кодекса, вступившие в силу 1 января 2009 года, развили вышеуказанный подход, предусмотрев, что гражданская дееспособность может быть ограничена только в той степени, в которой это указано в соответствующем решении суда.
Единственное исключение в концепции частично ограниченной гражданской дееспособности является случай, когда суд устанавливает опеку для управления всеми делами своего подопечного или если полномочия опекуна впоследствии – при изменении психического состояния подопечного – расширяются соответствующим образом [ Однако, как показано ниже, установление опеки для управления всеми делами гражданина находится в противоречии с положениями нового Закона о семье, которые должны иметь преимущество как более позний закон. ]. При этом считается, что подопечный в такой ситуации не обладает дееспособностью для реализации активного избирательного права, которое он утрачивает [ См. § 526(5) ГПК Эстонии. В соответствии с § 57 Конституции Эстонии не имеет права голосовать гражданин, лишенный дееспособности. Понятие ограничения, а не лишения, дееспособности, в Конституции не используется, в связи с чем заключение об утрате активного избирательного права можно сделать на основании фактического ограничения дееспособности в отношении всех прав гражданина. ].
В результате проведенной в 2002 году реформы принятые ранее судебные решения о недееспособности утратили свою силу. Соответственно, лица, которые ранее были лишены дееспособности, стали рассматриваться как лица, ограниченные в дееспособности, тогда как лица, ранее ограниченные в дееспособности автоматически стали полностью дееспособными. Однако закон 2002 года не предусматривал автоматического пересмотра ранее принятых судебных решений.
Можно сказать, что вначале реформа 2002 г. не привела ни к каким положительным изменениям в правоприменительной практике судов. Суды по-прежнему рассматривали дела о недееспособности крайне формально, а самим лицам, в отношении которых рассматривалось дело, не предоставлялись никакие процессуальные права. В большинстве случае такие лица не получали никакой информации о возбуждении в отношении них дела в суде, не имели возможности быть лично заслушанными в суде, не присутствовали в ходе разбирательства и не имели представителя, им не высылались решение суда и у них не было возможности подать на него жалобу.
Традиционно единственным доказательством в делах об ограничении дееспособности было судебно-психиатрическое заключение. При этом дела, где психиатр давал свое заключение, даже не видя пациента, не были исключением. В одном деле психиатр просто скопировал заключение о другом пациенте, даже не поменяв его имени [ Начатое против него уголовное расследование было прекращено, поскольку не было установлено того, что психиатр умышленно составил такое заключение, а соответствующие положения Уголовного кодекса предусматривали ответственность только за намеренное составление ложного заключения. ]. Контроля качества экспертных заключений не существовало.
До 2006 года обычной практикой, в случае отсутствия у гражданина родственников, было помещение его под опеку муниципалитета или учреждений социальной защиты. Возникающий при этом конфликт интересов не учитывался:
- в соответствии с Законом о семье муниципальные органы власти являлись органом опеки, уполномоченным надзирать за деятельностью опекунов;
- обязанностью учреждений социальной защиты являлось предоставление соответствующих услуг, а защита интересов подопечных не являлось их основной заботой, что неизбежно приводило к возникновению конфликта интересов.
В большинстве случаев опекуны защищали финансовые интересы подопечных и не заботились об их личных интересах или правах человека. Между тем, помимо тех ограничений прав подопечного, которые перечислены в решении суда, дополнительными последствиями ограничения дееспособности и назначения опекуна являлись следующие:
- невозможность осуществления гражданской процессуальной дееспособности, за исключением дел в сфере недееспособности и дел о недобровольной госпитализации [ § 204(2) ГПК Эстонии. ];
- запрет на вступление в брак [ § 4.3 Закона о семье 1994 г. Заключение брака не допускается между лицами, если хотя бы в отношении одного из них установлена опека в связи с ограничением дееспособности. ];
- запрет голосовать (в случае если суд назначает опеку для управления всеми делами подопечного) [ § 526 (5) ГПК Эстонии. ];
- невозможность непосредственного обращения в органы власти и отсутствие права получать ответы на жалобы или обращения [ § 4 (2.1) и § 5 Закона об ответах на заявления. ];
- опекун обладал правом давать согласие на медицинские вмешательства в отношении подопечного;
- опекун имел право поместить подопечного в учреждение социальной защиты; опекун принимал решения о распоряжении деньгами подопечного.
Роль Эстонской ассоциации защиты пациентов в оспаривании судебной практики по делам о недееспособности
В 2002 году Эстонская ассоциация защиты пациентов начала осуществление проекта по оспариванию процессуальных нарушений прав пациентов, имеющих психические расстройства. Первое дело в этой связи было подано в Верховный Суд Эстонии в марте 2003 года и касалось типичной ситуации: гражданину был назначен опекун в 2000 году, однако узнал он о том, что он лишен гражданской дееспособности только спустя два года, когда он хотел принять участие в выборах. В октябре 2003 года Верховный Суд Эстонии в своем решении признал решение суда первой инстанции незаконным и постановил, что районный суд должен был обеспечить участие самого гражданина в деле о признании его недееспособным. В случае, если такой гражданин не мог принимать участия в рассмотрении дела, суд должен был назначить ему представителя за счет государства [ В Российской Федерации аналогичная ситуация была рассмотрена Конституционным Судом 27 февраля 2009 г. в Постановлении № 4-П, в котором было установлено несоответствие Конституции положений Гражданского процессуального кодекса РФ, допускавших рассмотрение дела о признании гражданина недееспособным без его участия. Вместе с тем, Конституционный Суд не пошел настолько далеко, чтобы потребовать обязательного участия адвоката в таких делах, несмотря на то, что зачастую гражданин, в отношении которого рассматривается вопрос о признании его недееспособным, не может эффективно защищать свои права в процессе. ].
В период с 2002 по 2005 года Ассоциация подала 9 заявлений в Верховный Суд Эстонии, в которых оспаривались различные нарушения рассмотрения дел о недееспособности и недобровольной госпитализации. Это позволило создать значительный объем судебной практики Верховного Суда, который сформулировал ряд принципов, обязательных для нижестоящих судов, что практически сразу привело к положительным изменениям.
Эстонская ассоциация защиты пациентов также обратилась в Министерство юстиции с жалобами на низкое качество экспертных заключений психиатров, добиваясь того, чтобы индивидуальные реабилитационные планы также принимались во внимание в качестве доказательства.
Низкое качество работы юристов, назначенных государством для оказания бесплатной юридической помощи в делах о недобровольной госпитализации и об ограничении дееспособности гражданина послужило поводом для обращения Ассоциации в Эстонскую палату адвокатов и Министерство юстиции.
Новый Гражданский процессуальный кодекс 2006 года
Вступивший в силу 1 января 2006 года новый Гражданский процессуальный кодекс (ГПК) значительно усилил процессуальные гарантии лиц, находящихся под опекой, закрепив все те принципы, которые ранее были сформулированы в решениях Верховного Суда Эстонии.
В соответствии с новым ГПК суды обязаны лично заслушать гражданина и назначить ему юридического представителя. Если ранее опекуны назначались максимально сроком на три года, то с 1 января 2009 г. этот срок был увеличен до пяти лет. Эксперт, осуществляющий оценку психического состояния гражданина, должен осмотреть его лично. Однако помимо психиатрического заключения, суд обязан выяснить и учесть в качестве доказательства мнение лиц, оказывающих реабилитационные услуги, а также членов семьи.
Хотя в ГПК существовало положение, в соответствии с которым юридическое лицо может быть назначено опекуном [ § 526(2.2) ГПК Эстонии. ], Верховный Суд Эстонии в нескольких делах указал, что местная администрация (муниципалитет) не может быть назначен опекуном, поскольку на нее возложена функция органа опеки, предусматривающая обязанность по осуществлению контроля за деятельностью опекуна. Верховный Суд разъяснил, что орган опеки осуществляет полномочия опекуна на основании § 95(5) Закона о семье только до тех пор, пока не будет подобрано и назначено судом физическое лицо, подходящее для исполнения функций опекуна [ См., например, решение Верховного Суда Эстонии по делу № 3-2-1-151-08, www.nc.ee. ].
Проблематичным моментом, с точки зрения защиты прав людей с нарушениями психического здоровья, является введение в ГПК положения, согласно которому «в случае наличия у суда сомнений относительно гражданской процессуальной дееспособности физического лица, участвующего в деле, суд может потребовать предоставления заключения врача или назначить медицинское обследование. В случае отказа лица от выполнения указанных требований суда, или если представленные документы не устраняют сомнений суда, суд возбуждает дело о назначении лицу, участвующему в деле, опекуна [ В качестве опекуна назначается не адвокат, а родственник или сотрудник муниципалитета. На период решения этого вопроса производство по основному делу приостанавливается. ]. Если возбуждение такого производства в отношении истца или иного заявителя недопустимо, суд отказывает в рассмотрении заявления и жалобы» [ § 204(2) ГПК Эстонии. ]. Суды первой инстанции все чаще стали использовать данную норму, которая фактически допускает вмешательство в автономию личности гражданина только по причине того, что он не справляется с процессуальными требованиями [ Фактически это также означает возможность ограничения свободы гражданина для проведения стационарной экспертизы. ].
В этой связи важной представляется позиция Таллиннского окружного суда, который указал, что «психиатр не обладает исключительной компетенцией по оценке того, обладает ли лицо способностью выступать в гражданском процессе» [ Решение Таллиннского окружного суда от 12 ноября 2009 г. по делу № 2-08-60487. ]. В данном деле женщине, выступавшей стороной в гражданском деле, судом было назначено психиатрическое обследование с целью решения вопроса о необходимости назначения опекуна. Женщина объяснила психиатру, что она не может сдавать свою дачу, так как в доме нет электричества. Психиатр расценил такое объяснение как «паралогическое», неадекватное, и рекомендовал назначение юридического представителя (опекуна). Однако суд усомнился в правильности такого психиатрического заключения и посчитал, что аргументы клиентки были вполне разумными, несмотря на то, что они не были подкреплены какими-либо доказательствами.
Таллинский окружной суд также постановил в своем решении, что «тот факт, что лицо не может самостоятельно выступать в гражданском процессе не может служить основанием для назначения ему опекуна. Необходимость ограничения гражданской процессуальной дееспособности возникает только в том случае, когда существует явный риск неспособности лица эффективно защищать свои права и свободы. В настоящем деле невозможно однозначно установить существование такого риска».
Ссылаясь на статью 24 Конституции Эстонии, которая говорит о том, что каждый имеет право участвовать в рассмотрении дела с его участием, а также на статью 14 Конвенции ООН о правах инвалидов, которая гарантирует доступ к суду, Таллинский окружной суд указал, что «доступ к правосудию должен быть также обеспечен лицами с инвалидностью». Соответственно, в ходе рассмотрения дела должны быть внесены соответствующие процедурные и учитывающие возраст коррективы. Более того, Суд постановил, что в соответствии со статьей 12 Конвенции ООН о правах инвалидов относительно равенства перед законом и правоспособности, государства-участники должны принимать надлежащие меры для предоставления инвалидам доступа к поддержке, которая им может потребоваться при реализации своей правоспособности.
Новый Закон о семье 2010 года
Вступивший в силу 1 июля 2010 года новый Закон о семье однозначно закрепил правило о том, что опекун может быть назначен только для управления теми делами подопечного, в отношении которых он нуждается в опеке [ § 203(2) Закона о семье. ]. Закон далее устанавливает, что в опеке нет необходимости в тех случаях, когда интересы гражданина могут быть защищены посредством выдачи доверенности, при помощи членов семьи или иной помощи [ § 203(2) Закона о семье. ]. Данное положение безусловно отвечает требованиям и основной идее статьи 12 Конвенции ООН о правах инвалидов, а также учитывает положения рекомендации Комитета Министров Совета Европы СМ/REC (2009)11 государствам-членам относительно длящихся доверенностей [ В указанной рекомендации под длящейся доверенностью понимается «полномочие, выдаваемое дееспособным совершеннолетним лицом с тем, что оно остается в силе, или вступает в силу, в случае недееспособности выдавшего его лица». ] и предварительных указаний [ В указанной рекомендации под предварительными указаниями понимаются «сделанные дееспособным совершеннолетним лицом инструкции или высказанные им пожелания относительно вопросов, которые могут возникнуть в случае его недееспособности». ] на случай недееспособности.
В соответствии с требованиями нового закона суд обязан провести оценку способности лица, в отношении которого решается вопрос об ограничении его дееспособности, понимать юридические последствия вступления в брак, принятия отцовства, а также иных актов, указанных в Законе о семье [ § 203(2) Закона о семье. ].
Закон также изменил порядок осуществления контроля за опекунами: начиная с 1 июля 2010 года полномочие по надзору за опекунами возлагается на суды первой инстанции, а не на муниципалитеты, как это существовало ранее [ § 193(1) Закона о семье. ].
Новый закон содержит также положения, направленные на избежание ситуации конфликта между интересами опекуна и его подопечного.
Опекуном, по общему правилу, может быть назначено физическое лицо, чьи личные характеристики и способности подходят для защиты интересов подопечного в тех сферах, которые обозначены в решении суда об учреждении опеки [ § 204(1) Закона о семье. ]. При этом суд должен также принять во внимание взаимоотношения между опекуном и подопечным. В случае отсутствия подходящего физического лица, суд может назначить юридическое лицо в качестве опекуна, в том числе и общественную организацию [ § 205(1) Закона о семье. ]. Однако в законе закреплен запрет на назначение опекуном сотрудников медицинского, социального или образовательного учреждения, в котором проживает подопечный [ § 204(2) Закона о семье. ]. Аналогичным образом такие функции не может выполнять и само учреждение.
Местная администрация может быть назначена опекуном только в случае отсутствия подходящего физического или юридического лица, и подлежит замене указанными лицами, как только они будут найдены.
Каждые три года районный суд обязан по собственной инициативе проверять, сохраняется ли необходимость в опекуне для защиты интересов подопечного, а также то, есть ли необходимость расширить или ограничить полномочия опекуна, то есть те сферы, в которых он управляет делами подопечного [ § 203(4) Закона о семье. ].
Выводы
Развитие эстонского гражданского права в сфере защиты людей с психическими расстройствами демонстрирует очевидные позитивные изменения за счет отхода от советской модели тотальной опеки и расширения прав и автономии личности гражданина в случае ограничения его дееспособности. В целом об этом свидетельствуют такие основные характеристики системы опеки, как ограничение прав гражданина только в тех сферах, в которых этого требуют его психические способности, отсутствие автоматического ограничения прав гражданина в случае учреждения опеки, временный характер таких мер и наличие эффективных гарантий против возникновения конфликта интересов подопечного и его опекуна.
Эстония готовится к ратификации Конвенции ООН о правах инвалидов, статьи 12 и 13 которой провозгласили принципиально новый подход к вопросам дееспособности и опеки, в связи с чем описанные реформы, несмотря на их прогрессивный характер, могут рассматриваться только в качестве подготовительного шага на пути полноценной реализации требований Конвенции и изменения парадигмы, закрепляющего важность признания правоспособности инвалидов во всех сферах жизни. Этому также послужит имплементация Рекомендации Комитета Министров Совета Европы СМ/REC (2009)11 государствам-членам относительно длящихся доверенностей и предварительных указаний, а также Рекомендации № R(99)4 Комитета Министров Совета Европы относительно принципов правовой защиты совершеннолетних недееспособных лиц [ Рекомендация Комитета Министров Совета Европы № R(99)4 от 23 февраля 1999 г. ].
Учитывая близость правовых систем, рассмотренные подходы к регулированию системы опеки над недееспособными гражданами могут послужить примером хорошей практики и для России, которая также планирует ратифицировать Конвенцию о правах инвалидов, подписанную в 2008 году. В частности, особого внимания заслуживает положение нового Закона о семье, обязывающее суд в каждом случае провести самостоятельную оценку тех сфер, в которых человек нуждается в защите, и соответствующий запрет на ограничение дееспособности человека в остальных сферах, с учетом возможности получения им неформальной поддержки со стороны родственников или друзей. В настоящее время в России институт недееспособности в большинстве случаев используется исключительно для защиты имущественных интересов гражданина, однако существование в законе только полной недееспособности приводит к автоматическому ограничению и полной утрате человеком своих прав практически во всех сферах жизни.
Введение в российское законодательство возможности пропорционального ограничения дееспособности позволит также снизить риск использования опеки в неблаговидных целях, в частности, для облегчения помещения гражданина в психоневрологический интернат или для распоряжения его имуществом. Следует напомнить, что помимо подготовки к ратификации Конвенции ООН о правах инвалидов, необходимость полного отказа от института тотальной опеки вытекает также из требований Конвенции о защите прав человека и основных свобод, на что указал Европейский Суд по правам человека [ См. Постановление Штукатуров против России, жалоба № 44009/05, от 27 марта 2008 г. ].
Дело майора Дениса Евсюкова
«Если возникают сомнения, обращайтесь в Центр им. Сербского, это высшее экспертное учреждение страны!» — Так, не смущаясь противоречием с официально заявляемой позицией, говорит и пишет Михаил Виноградов, постоянный комментатор любых психиатрических проблем на ТВ, рьяно снимающий пенки с всевозможной паранаучной экзотики. Центр психологической помощи Михаила Виноградова, предлагая помощь в поиске без вести пропавших родных и близких с помощью экстрасенсов и целителей, мало чем отличается от кощунства Григория Грабового, обещавшего за мзду воскрешение умерших. Казалось бы, люди высказывают безумные идеи, но никто не выразил сомнения в их психическом здоровье, слишком явно выступает меркантильный интерес.
Прогремевшая история майора МВД Дениса Евсюкова, хладнокровно расстрелявшего несколько человек, своей бессмысленностью, как и сходное дело актера Филиппа Яловеги (НПЖ, 2009, 2, 53-56), которое «с потолка» комментировал тот же М.Виноградов, не оставило сомнений у большинства простых людей, что это совершалось в болезненном состоянии, но власть предержащим не захотелось упускать удобный повод для перетряхивания руководства МВД, и в угоду общественному негодованию «ведущее экспертное учреждение страны» признало заведомо нелепые действия образцового офицера осмысленными, высекая тем самым и себя, и милицию.
Мы помещаем здесь свое заключение на заключение Центра им. Сербского, которое было приобщено к жалобе в Европейский Суд по правам человека. До нас в другом ключе, но с тем же выводом, дали заключение канд. мед. наук В.Я.Евтушенко и докт. психол. наук В.В.Гульдан.
Заключение специалистов на заключение стационарной судебной комплексной психолого-психиатрической комиссии экспертов от 23 июля 2009 года № 514
Настоящее заключение составлено 6 декабря 2010 г. комиссией специалистов Общероссийской общественной организации «Независимая психиатрическая ассоциация России» по запросу адвоката Михайловой Ольги Олеговны на основании ксерокопии заключения стационарной судебной комплексной психолого-психиатрической комиссии экспертов Государственного научного центра социальной и судебной психиатрии им. В.П.Сербского на Евсюкова Д.В., 1977 г.рожд., от 23 июля 2009 года № 514; для ответа на вопрос: являются ли ответы экспертов психиатров и эксперта психолога на заданные им вопросы научно обоснованными?
Заключение написано на 36 страницах, из которых констатирующая часть занимает более 30 страниц, из них вступительная часть 2 страницы, анамнез и обстоятельства дела- 15 страниц, соматическое и неврологическое состояние – 1, 5 страницы, психическое состояние – 3, 5 страницы, экспериментально-психологическое исследование – 7 страниц. Ответы психиатров на 5 поставленных перед ними вопросов вместе с обоснованием занимают всего 1 страницу, ответы психолога – то же на 5 вопросов — 4, 5 страницы.
Отсутствуют целые разделы, предписанные Инструкцией Минздрава РФ от 12 августа 2003 г. «Заключение СПЭ», — систематизация и обобщение полученных данных и обсуждение возможных альтернативных версий. Обоснование носит настолько краткий (1 страница из 36) декларативный неподкрепленный примерами характер, что выглядит отпиской, скороговоркой.
Изъяном описания психического состояния Евсюкова Д.В. в констатирующей части является полное отсутствие сведений о его поведении за время пребывания на стационарной экспертизе, которая длится обычно месяц. В результате, психический статус подэкспертного на этой стационарной экспертизе не отличается от такового при амбулаторной экспертизе.
Прочтение подробной констатирующей части позволяет составить следующую картину жизни Дениса Викторовича Евсюкова. Сразу после рождения, в течение месяца находился на стационарном лечении с диагнозом «… внутриутробная гипотрофия первой степени, постгипоксическая энцефалопатии… острое респираторное заболевание». На первом году наблюдался у невропатолога с диагнозом «последствия постгипоксической энцефалопатии, синдром внутричерепной гипертензии». Спустя полгода заключение невропатолога: «психика в норме. Здоров». С двух лет в детском саду, где был непослушным, конфликтным, отвлекаемым. В 4 года в течение недели стационарно лечился в связи с «сотрясением головного мозга». В школе отмечались отвлекаемость, быстрая утомляемостью В 8 лет повторная травма головы. Диагноз: «вегетососудистая дистония. Гипертензионный синдром после черепно-мозговой травмы. Церебрастения». Через 3 месяца в связи с непослушанием, агрессивностью, колебаниями настроении, плаксивостью два месяца лечился в детской психиатрической больнице № 6 с диагнозом: «патологическое развития личности из круга мозаичных психопатий на органическом фоне». Отмечалось сочетание тревожно-мнительных и эпилептоидных черт – назойливость, приставучесть, ригидность, упрямство, возбудимость. В 18 лет был признан годным к строевой службе. Отмечалось, что он активен, с высоким уровнем притязаний, эмотивен, авторитарен, впечатлителен, обидчив, но сдержан, с хорошей работоспособностью. Окончил институт МВД России, за время практики и в дальнейшем отмечены добросовестность, трудолюбивость, опрятность, дисциплинированность, исполнительность. С 1998 года оперуполномоченный. Быстро рос по службе, неоднократно получал благодарности и награды, но и замечание, предупреждение и даже строгий выговор (2007). В 2000 году женился. В 2008 году в связи с переходом на должность с большим объемом работы (начальник ОВД «Царицыно») успешно прошел психологическое обследование. Среди высоко положительных характеристик отмечены скрупулезность, пунктуальность, аккуратность, требовательность к себе и другим, настойчивость, импульсивность, но целом высокий уровень самоконтроля. В состоянии алкогольного опьянения никогда не замечался. Со слов жены, раним, все копил в себе, вспыльчив, но отходчив, очень аккуратен. Последнее время сильно уставал, часто происходили ссоры.
26 апреля 2009 года праздновал день рождения, был взвинчен, так как жена, с которой он был в ссоре и не разговаривал (но не афишировал это), опаздывала, а с работы ему часто звонили. На завтра у него был ответственный день, надо было быть на работе пораньше. Выпил в общей сложности около 300 мл водки. Со слов жены, глаза у него были «стеклянные», но речь внятная, движения координированные, походка слегка нетвердая. Его поведение казалось жене странным, таким она его еще не видела. Когда везла его домой на машине, он все время пытался открыть дверь автомашины, переключать рычаг коробки передач. На вопрос о поврежденном лобовом стекле ответил, что надо поменять в машине масло. На ее просьбу подсказать дорогу, он отвечал, что не знает, куда они едут. По приезде домой, не разуваясь, прошел в туалет, потом с каменным взглядом и лицом толком не отвечая на вопросы, оделся и вышел. В дальнейшем жена уточняет, что 40 минут они ехали, 20-30 минут он находился в квартире, где они опять поссорились по какой-то незначительной причине, и он взял вещи и ушел из квартиры. Жена ночью позвонила родителям и рассказала об этом. На телефонный звонок отца он ответил необычно и отключился. В дальнейшем только один свидетель отмечает, что он «стрелял во всех подряд» со «злым выражением лица». Со слов остальных, «в его лице не было никакого волнения или беспокойства, он был в состоянии алкогольного опьянения, но ходил нормально, не шатался, действовал очень разумно и спокойно, речь не запиналась, говорил спокойно и нормально… производил впечатление адекватного, у него не было никакой агрессии, никакой злобы» (стр. 15,16).
Перед нами все время резкая тройная диссоциация психического состояния Евсюкова Д.В. в юридически значимый период:
- Грубо агрессивное поведение в спокойном невозмутимом состоянии;
- Целенаправленное, но при этом совершенно бессмысленное нелепое поведение и, наконец,
- Преступное поведение образцового блюстителя порядка.
Налицо также экзогенные факторы: накопившиеся усталость и недосып, ссора с женой и алкогольное опьянение особого рода, когда не столько пьянеют, сколько реагируют необычным поведением и поступками; характерная почва: эпилептоидные черты характера и органический фон с младенчества, а также амнезия от момента застолья до момента задержания, когда «очнулся от удара в голову» и отсутствие переживания совершенного. О личностном кризисе в силу сложившейся ситуации свидетельствует отмеченная психологом определенная амбивалетность. Говорит о себе с подчеркнутым чувством собственного достоинства до высокомерия и в то же время испытывает потребность в понимании и принятии. К себе и окружающим относился жестко и в то же время часто бывал сентиментален. О родителях на прямые вопросы говорит холодно, а на проективных методах – тепло.
Итак, обобщая характерологические черты личности, перед нами активный стеничный перфекционист, с эпилептоидностью постнатального органического происхождения, с чертами инфантильности. Особо следует отметить полное отсутствие каких-либо симулятивных проявлений. Амнезия юридически значимого момента с самого начала выступает однозначно монолитно. Его защита носит совершенно другой и естественный для его личности характер – это требовательное обращение помочь в себе разобраться. Но это явственным образом позиция офицера, реально исповедующего принципы офицерской чести, как это свойственно перфекционистам, эпилептоидам, ананкастам. Люди такого типа в сходной ситуации так и ведут себя: оказавшись у кризисной черты, они не берегут себя, но требовательны и к другим.
Каждый психиатр (не только судебный) знает со студенческой скамьи хрестоматийные признаки двух типов патологического опьянения (F 10.07) — эпилептоидного и параноидного. Эпилептоидное проявляется либо ажитированным возбуждением с тяжелой cпутанностью сознания и полной амнезией, либо сумеречным состоянием сознания с автоматическими действиями, трудно отличимыми от эпилептоидных сумерек. Этот последний вариант, который фактически целиком соответствует случаю Евсюкова Д.В., эксперты даже не упоминают, хотя он самый известный.
Признаками патологического опьянения, развивающегося по типу сумеречного состояния сознания служат следующие девять признаков.
- Первое – это немотивированность поступков. – Убиты и ранены совершенно незнакомые посторонние люди, вне каких-либо столкновений с ними, вне какого-либо аффекта, как убедительно обосновал эксперт-психолог.
- Второе — резкое несовпадение с обычным состоянием и поведением. Евсюков – образцовый офицер, который на протяжении всего срока службы неслучайно быстро подымался по служебной лестнице, так как любил свою профессию, добросовестно с увлечением выполнял свою работу, и как перфекционист с эпилептоидными чертами личности делал все тщательно, дорожил своей честью и репутацией, не был пьющим, никогда никем не был замечен в чем-либо подобном.
- Сумеречное состояние сознания возникает совершенно внезапно, вне какого-либо видимого повода, и так же внезапно обрывается, продолжительностью от нескольких минут до нескольких часов. Евсюков Д.В. помнит себя только до нахождения в автомобиле по дороге домой, «очнулся от удара в голову», который был удостоверен травматологом в 2.30 как «ушиб мягких тканей головы».
- Поведение в течение сумеречного состояния сознания выглядит со стороны осмысленным, сложным, целеустремленным, включающим ответы на вопросы и отдельные реплики. Характерна моторная ловкость, точность и четкость движений, напоминающих автомат. Это фуги, трансы, бессмысленная жестокая агрессия, эксцентричное поведение, которые настолько оторваны от действительности, словно это вкрапления фрагмента из другой истории про другого человека.
- Часто все завершается глубоким сном, резкой астенией, головной болью.
- Характерна также амнезия. Объективным основанием этого у Евсюкова является отсутствие депрессивной реакции на содеянное, даже какой-либо взволнованности, реакция недоверия, что он мог совершить такое.
- Может быть, совсем небольшая доза алкоголя и впечатление человека разве что в легкой степени опьянения или исходная толерантность к алкоголю. Евсюков В.Д. «спиртные напитки употреблял нечасто, мог выпить достаточно много, от алкоголя никогда не было плохо. На этот раз выпил не больше обычного и не чувствовал себя пьяным».
- Характерное сочетание следующих факторов: вынужденная бессонница, недосыпание, переутомление, истощение, психогения, органическая церебральная отягощенность. У Евсюкова Д.В. имелся и недосып и значительное переутомление, а в анамнезе — в первые полгода жизни он лечился с диагнозом «постгипоксическая энцефалопатия», в 4 года – сотрясение головного мозга, в 8 лет – повторная травма головы, 2 месяца лечился в детской психиатрической больнице № 6 с диагнозом «патологическое развитие личности из круга мозаичных психопатий на органическом фоне».
Эксперты отмечают в неврологическом статусе гидроцефалическую форму черепа, глазная щель шире справа, ослабление конвергенции, носогубная складка сглажена справа, рефлекс Маринеску-Родовичи с двух сторон, больше справа, твердая мозговая оболочка в лобных отделах и позади спинки седла частично обызвествлена.
- Характерны эпилептоидные черты личности, перфекционизм.
У Евсюкова Д.В. присутствуют 8 из 9 перечисленных признаков, кроме 5-ого — завершающего сна. Этот признак отсутствует. Согласно показаниям Евсюкова, когда пришел в себя, он находился в растерянности и хотя отвечал на вопросы, забыл вызвать адвоката, не знал, в чем его обвиняют, вспоминал какое-то фрагменты, но совершено неоформленные, бессодержательные. Говорит, что «впервые за несколько месяцев выспался», даже «почувствовал себя лучше физически». По объективным данным при задержании не проявлял признаков взволнованности, отвечал на вопросы спокойным голосом, по существу (стр. 17), при медицинском освидетельствовании в 2.50, через 20 минут после травматолога, отмечены сонливость, заторможенность, эйфоричность, некритичность к ситуации, смазанная речь, гиперемия кожи, расширенный зрачки, нистагм, промахивание при пальценосовой пробе и пошатывание в позе Ромберга. Концентрация алкоголя 2,0 %0. Диагноз – алкогольное опьянение.
Нелепость, ненормальность поведения Евсюкова В.Д., очевидная любому обывателю, не говоря уже обо всех коллегах, слышавших об этом деле, экспертами и судом были расценены как хулиганские побуждения, пьяный кураж, вопреки совершенно очевидным немотивированности его поступков и грубому несовпадению с его обычным поведением. В экспертном заключении фактически отсутствуют, — вопреки Инструкции Минздрава РФ от 12 августа 2003 г. «Заключение СПЭ», — целые разделы: систематизация, обобщение, анализ и обсуждение альтернативных версий. Что касается так наз. «обоснования», уместившегося на одной странице из 36, то оно касается ответа только на второй, действительно центральный вопрос: Страдал ли Евсюков Д.В. хроническим, временным психическим расстройством, слабоумием, иным болезненным состоянием психики в момент (период) инкриминируемых ему действий, мог ли осознавать фактический характер и общественную опасность своих действий, мог ли осознавать фактический характер и общественную опасность своих действий и руководить ими в полной или в неполной мере? Эксперты полностью игнорируют все критерии и признаки, характеризующие сумеречное состояние сознания, восемь из девяти которых явственно присутствуют в случае Есюкова В.Д. Эксперты делают вид, что не знают о сумеречных состояниях сознания, или что его не существует, так как всех их доводы касаются параноидного и ажитированного вариантов патологического опьянения. Ограничивая свой диагноз на период инкриминируемых Евсюкову Д.В. деяний «алкогольным опьянением средней степени», эксперты тем самым допускают заурядность происшедшего. Даваемые экспертами ответы настолько противоречат констатирующей части их собственного заключения и всем профессиональным критериям, что являются прямым свидетельством оказанного на экспертов давления мощной кампанией, развернутой в прессе и т.п.
Эксперты, отвечая на 10 вопрос, пишут, что «в применении принудительных мер медицинского характера Евсюков Д.В. не нуждается». Мы бы, исходя из всего изложенного, сформулировали ответ на этот вопрос иначе: Евсюков Д.В. нуждается в принудительных социально-реабилитационных мерах медицинского характера, в связи с неотреагированностью совершенных им в состоянии патологического опьянения убийств.
Что касается выводов и ответов на вопросы эксперта-психолога, то следует отметить его резкий контраст с фактически отсутствующим обоснованием ответов психиатров. Тестологическая часть заключения эксперта-психолога отличается значительно более высоким общим уровнем, хотя не структурирована и лишена примеров. Вывод об отсутствии у Евсюкова В.Д. в юридически значимый момент как «феноменологии аффекта, так и отсутствия конфликтной ситуации», аргументирован достаточно полно и убедительно. Однако, утверждение в ответе на 7-й вопрос – «Каковы доминирующие мотивы поведения Евсюкова Д.В.?» — что «определение конкретной мотивации поведения Евсюкова В.Д. в ситуации правонарушения не входит в компетенцию психолога-эксперта», принципиально неверно. Клинико-психологический анализ – не только прерогатива психолога, но обязательная и часто основная часть судебно-психологического заключения, придающая смысл формальным показателям тестологической части. Широко сложившаяся практика действительно обычно ограничивается тестологической частью, но в судебно-психологической практике это грубо обедняет не только психологическую, но и психиатрическую часть экспертного заключения. Если бы эксперт-психолог написал, что поведение Евсюкова Д.В. в период инкриминируемых ему деяний является совершенно немотивированным, то психиатрам было бы труднее игнорировать это решающее обстоятельство.
Таким образом, ответы на 2 и 10 вопросы экспертов-психиатров и ответ на 7 вопрос эксперта-психолога не соответствуют элементарным научным требованиям, что лишает заключение стационарной судебной комплексной психолого-психиатрической экспертизы Государственного центра социальной и судебной психиатрии им В.П.Сербского от 23 июля 2010 г. № 514 доказательной силы.
Евсюков Д.В. в период инкриминируемых ему деяний находился в сумеречном состоянии сознания, которое исключает возможность осознавать фактический характер и общественную опасность своих действий и руководить ими (ответ на 2 вопрос). Его поведение было абсолютно немотивированным, не соответствовало его индивидуально-психологическому портрету и не выводилось из его жизненной ситуации (ответ на 7 вопрос). В настоящее время Евсюков Д.В. нуждается в принудительных социально-реабилитационных мерах медицинского характера, в связи с неотреагированностью совершенных им в состоянии патологического опьянения убийств (ответ на 10 вопрос).
Ю.С.Савенко, Н.В.Спиридонова, Л.Н.Виноградова
12-летний опыт организации психотерапевтической и психологической помощи соматическим больным с пограничными психическими расстройствами в многопрофильной больнице
В.Н.Прокудин
 В.Н.Прокудин – Врач-психиатр, психотерапевт, к.м.н., заведующий отделением (кабинетом) психотерапии в ГКБ № 36, доцент кафедры психиатрии ФУВ РГМУ
В.Н.Прокудин – Врач-психиатр, психотерапевт, к.м.н., заведующий отделением (кабинетом) психотерапии в ГКБ № 36, доцент кафедры психиатрии ФУВ РГМУ
В настоящее время растет понимание клиницистами большого удельного веса психологических и психических расстройств у соматических больных, в многопрофильных больницах создаются отделения (кабинеты) психотерапии. Приводится анализ результатов 12-летней работы отделения психотерапии в городской клинической больнице № 36 г. Москвы. У 25072 первичных соматических больных выявлены психологические и психопатологические нарушения, что составило 6% от всех госпитализированных пациентов за 12 лет. Из общего количества больных с выявленными коморбидными психическими расстройствами у 69,5% обнаружены психические расстройства пограничного уровня, у остальных-психотического. Использование бригадного метода работы (лечащий врач-интернист + медицинский психолог + психотерапевт), разнообразных методов психологической коррекции, психотерапии и психофармако- терапии (транквилизаторы и/или антидепрессанты и/или нейролептики) позволили быстро и эффективно купировать имеющиеся коморбидные психические расстройства и улучшить качество жизни этих больных. Особое внимание обращено автором на организационные вопросы: выбор организационной модели оказания психиатрической и психотерапевтической помощи («взаимодействие-прикрепление»), перманентное повышение знаний интернистами в общей и, особенно, в пограничной психиатрии и психосоматике.
Ключевые слова: коморбидность, модель «взаимодействие-прикрепление», обучение интернистов основам психиатрии, интеграция психиатрии в соматическую медицину.
В последние годы возрос интерес клиницистов и организаторов здравоохранения к проблеме психических и поведенческих расстройств в первичной медицинской сети; растет понимание большого удельного веса этих расстройств у соматических больных, как амбулаторных, так и стационарных (В.Н. Краснов,1999; И.Я. Гурович, 1999, Б.А. Казаковцев, 1999; Ю.П. Бойко, 2003; П.И.Сидоров с соавт. 2006; R.A. Bernstein, 1980; I. Fukunishi, 2001; A. Diefenbacher, 2004). В связи с большой распространенностью психических и поведенческих расстройств в общей практике всё острее встает проблема организации специализированной психиатрической помощи соматическим больным с подобной симптоматикой в общих поликлиниках и в многопрофильных соматических стационарах.
Активно обсуждаются возможные модели такой помощи. Актуальность темы подтверждается тем, что осенью 2006 г. в России под редакцией А.Б. Смулевича начал выходить журнал «Психические расстройства в общей медицине». В США издаётся журнал “General Hospital Psychiatry”(«Психиатрия в многопрофильной больнице»). В 2006 г. вышло в свет первое отечественное руководство для врачей «Психосоматическая медицина» П.И. Сидорова, А.Г. Соловьева и И.А. Новиковой. Организация помощи больным с сочетанной психической и соматической патологией имеет ряд особенностей. Это связано со сложностью лечения подобных больных как в традиционных психиатрических стационарах, так и в общемедицинских учреждениях (Шмуклер А.Б., 1992). Согласно опросу, проведенному Американской психиатрической ассоциацией, около 25 % из 40 тысяч психиатров были привлечены в качестве консультантов в соматические больницы. Благодаря этому число выписанных больных, получивших психиатрическую помощь в многопрофильных соматических больницах, не имеющих психиатрических отделений, увеличилось в США с 200 тысяч в 1965 г. до 1,2 миллиона в 1979 г. Считается, что это улучшает качество лечения, а также выгодно в финансовом отношении (Schwab J.J., 1989).
В России данное направление находится лишь в начальной стадии, оно нуждается в разработке, адаптации к особенностям отечественного здравоохранения и создании оптимальных моделей организации специализированной психиатрической, психотерапевтической и медико-психологической помощи в медицинской сети, в том числе в многопрофильных больницах. Еще в конце 70-х годов в Москве и ряде других городов страны в территориальных поликлиниках стали создавать психиатрические и психотерапевтические кабинеты (Смулевич А.Б., Козырев В.Н., Сыркин А.Л., 1997).
Распространенность психических расстройств такова, что не менее 10 % больных, госпитализируемых в соматические отделения, нуждаются в консультации психиатра. Для половины из них (с выявленными психозами и деменцией) необходим перевод в сомато-психиатрические отделения (С.Я.Бронин, 1958). Бригадный метод ведения больных (интернист+психиатр или психотерапевт+медицинский психолог) становится все более популярным за рубежом. Однако в нашей стране до настоящего времени он не получил достаточного распространения (Краснов В.Н. 1999). «Совершенствование психиатрической службы состоит в переходе к биопсихосоциальной модели и введении полипрофессионального бригадного метода ее работы, широком применении психотерапии, но также, в частности, в создании системы обоснованной дифференцированной социальной работы как важной составной части помощи психически больным» (Гурович И.Я., Сторажакова Я.С., 1998).А.Б.Смулевич отмечает: «В современных условиях сложилась новая как для психиатров, так и для интернистов клиническая реальность, требующая от врача пересмотра ряда принципиальных диагностических и лечебных позиций. Дальнейшее развитие психиатрической помощи в общемедицинской сети должно стимулировать участие врачей-интернистов в диагностике и лечении психических расстройств, и прежде всего – депрессий. Информированность специалистов в проблеме депрессий определит дальнейшие успехи их деятельности и будет способствовать реализации перспективного направления современной медицины» (2000).
В настоящее время резко возрастает потребность населения не только в психиатрической, но и в психотерапевтической помощи, которая приобретает роль интегрирующей клинической дисциплины, призванной объединить усилия врачей различных направлений медицины (Бойко, Ю.П., 2003).
В 1995 г. нами на базе Московской городской клинической больницы № 36 была начата работа по проблемам психосоматики – одного из научных направлений кафедры психиатрии, психофармакологии и психосоматики Российского государственного медицинского университета (ныне – кафедра психиатрии факультета усовершенствования врачей). В сентябре 1997 г. мне было предложено организовать в больнице отделение (кабинет) психотерапии (основываясь на приказе МЗМП РФ от 30.10.95 г. № 294 “О психиатрической и психотерапевтической помощи”).
Поскольку это было совершенно новое подразделение в соматической больнице, большое внимание было уделено организационным вопросам: составление «Положения об отделении (кабинете) психотерапии», должностных инструкций заведующего, психотерапевта и психолога этого отделения. Сотрудники отделения психотерапии постоянно проводят разъяснительную работу с медицинским персоналом о возможностях психотерапевтического и психологического обследования и лечения и осуществлять перманентное повышение знаний интернистов в психиатрии.
На основании 12-летнего опыта работы отделения (кабинета) психотерапии ГКБ №36 нами была разработана модель организации психиатрической, психотерапевтической и психологической помощи больным многопрофильного соматического стационара — модель «взаимодействия — прикрепления». Суть её в том, что психотерапевт/психиатр (как консультант, проводящий консу-льтации соматических больных в многопрофильной больнице с коморбидны-ми психическими расстройствами и назначающий им психотерапию, нередко в сочетании с транквилизаторами, антидепрессантами и нейролептиками) об-язательно обсуждает с интернистом – лечащим врачом таких пациентов – та-ктику лечения психических расстройств, для того, чтобы в последующем эту терапию смог проводить сам врач-интернист. При этом психотерапевт (психиатр) отделения психотерапии способствует повышению квалификации медицинского персонала в области диагностики и лечения психической патологии. Такая модель позволяет преодолеть недостаточную осведомленность врачей-интернистов в области психотерапии/психиатрии и организовать эффективное выявление различных психических расстройств у соматических больных.
Проведенный нами статистико-эпидемиологический анализ показал, что за последние 12 лет (1998-2009 гг.) в ГКБ № 36 было госпитализировано 421204 больных в различные клинические отделения больницы с разными соматическими заболеваниями (в соответствии с клиническими профилями). За этот период сотрудниками отделения психотерапии оказана консультативно-лече-бная помощь 25072 соматическим больных с различными психическими расстройствами, что составило 6% от общего количества госпитализированных больных. Так как многие больные консультировались повторно в динамике терапии общее количество консультаций равно 45386.
В таблице 1 представлена динамика консультаций соматических больных, включая повторные консультации, за последние 12 лет.
Как видно из таблицы, за прошедшие 12 лет произошло отчетливое увеличение количества психиатрических и психотерапевтических консультаций (первичных – в 3,6 раза, всех консультаций вместе с повторными (в динамике терапии) – более чем в 4 раза). Это было связано с увеличивающейся из года в год потребностью в психотерапевтической и психиатрической помощи, а также благодаря усилиям сотрудников отделения психотерапии по обучению врачей-интернистов больницы на специальных семинарах и использованию бригадного метода работы с интернистами по модели «взаимодействие-прик-репление». На семинарах врачи-интернисты знакомятся с 7 критериями психического здоровья, с основами пограничной психиатрии и психосоматики.
Среди 25072 проконсультированных и пролеченных больных быложенщин — 41,5%, мужчин — 58,5%. По возрастным группам пациенты распределились: 18-19 лет – 599 больных (2,4%), 20-39 лет – 6885 (27,5%), 40-59 лет – 7180 (28,6%, 60 и более лет – 10408 (41,5%). Группа соматических больных с коморбидными психическими расстройствами старше 60 лет оказалась непропорционально большой: 41,5% от всех исследованных больных, составив почти половину от общего количества проконсультированных-пролеченных больных.
Это обстоятельство имеет большое практическое как для медицинской практики, так и для психосоциальной реабилитации этой категории больных. По данным отдела медицинской статистики ГКБ № 36 среди общего числа госпитализированных больных в течение последних 12 лет лица пожилого возраста – старше 60 лет (гериатрические пациенты) – составили 41,5%, а именно 10408 соматических больных. Хотя лиц старше 60 лет в соматическую больницу стационируется значительно больше всех других возрастных категорий (почти одна треть от общего количества), коморбидные психические расстройства встречаются среди пожилых еще более часто (почти у половины больных с подобными расстройствами). Это привлекло наше специальное внимание и послужило предметом специального исследования. Процент соматических больных старше 60 лет с коморбидными психическими расстройствами (41,5%) значительно превышает процент всех больных старше 60 лет госпитализированных в ГКБ № 36 за 1998 -2009 годы (32,3%).
Этот факт с несомненностью подтверждает наше предположение, что пожилой возраст пациентов создает большие возможности для присоединения к любому соматическомцу заболеванию еще и коморбидных психических расстройств, причем чаще всего, как показал проведенный нами статистически-эпидемиологический анализ, это увеличение происходит за счет присоедине-ния церебральных расстройств сосудистого генеза (церебрального атероскле-роза, цереброваскулярной болезни, начальных проявлений смешанной корко-вой и подкорковой деменции, остаточных явлений перенесенных острых нарушений мозгового кровообращения).
Обнаружено, что у 17415 (69,5%) стационарных соматических больных выявлены непсихотические, пограничного уровня расстройства: органические непсихотические расстройства: у 8890 (35,5%) больных; невротические, связанные со стрессом и соматоформные расстройства–у 3208 (12,8%); аффективные непсихотические расстройства–у 1439 (5,7%); расстройства личности – у 143 (0,6%); условно сюда же мы отнесли больных шизофренией в состоянии стойкой ремиссии – 962 (3,8%); пациентов, страдающих алкоголизмом – 2026 (8,1%) и наркоманиями – 436 (8,1%) на выходе из состояния абстиненции только с психопатоподобными расстройствами и, наконец, лиц с легкой (в основном) умственной отсталостью – 440 (1,75%).
у остальных 7657 больных (30,5%) были выявлены психические расстройства психотического и/или начального дементного уровня).
Таким образом, наибольшее количество среди исследованных больных пограничного уровня составили пациенты с церебральным атеросклерозом, с резидуальными явлениями ранее перенесенных нарушений мозгового кровообращения, относительно легкими неврозо- и психопатоподобными проявлениями, случаи ожоговой интоксикации и резидуального периода черепно-мозговой травмы, также относительно легкие. Большую подгруппу составили соматические больные, объединенные по характеру пограничных психических расстройств в один кластер МКБ 10: невротические, связанные со стрессом и соматоформные расстройства. На третьем месте – больные алкоголизмом на выходе из абстиненции с психопатоподобными расстройствами, на четвертом – аффективные непсихотические расстройства (дистимии и циклотимии), на пятом – больные резидуальной шизофренией, на шестом – больные наркоманиями, на седьмом – пациенты с расстройствами личности. Завершают этот ряд лица с легкой умственной отсталостью с минимальными поведенческими расстройствами.
Наибольшее количество пограничных психических расстройств было отмечено у соматических больных со скелетными, черепно-мозговыми и ожоговыми травмами, а также при легких проявлениях церебро-васкулярной болезни, ишемической болезни сердца, гипертонии, отравлениях-интоксикациях (в том числе алкогольных), челюстно-лицевая патологии, болезнях печени, глазной патологии, инфаркте миокарда. Завершают этот ряд болезни ЖЕТ, акушерская, гинекологическая, онкологическая патология и тиреотоксикоз (таблица 2).
Клинико-психопатологичесий (феноменологический) анализ клинических особенностей сопутствующих (коморбидных и иных) психических расстро-йств у стационарных соматических больных, касающийся диагностики психических расстройств по МКБ 10 и по «Глоссарию психопатологических си-ндромов и состояний», (А.К.Ануфриев, Ю.И. Либерман и В.Г. Остроглазов, 1990). Мы последовали рекомендации Ю.С. Савенко: «… заполняя статис-тические карты по МКБ-10, следует дополнять эту чисто статистическую классификацию традиционной отечественной классификацией …». Этот анализ показал следующие данные.
Наибольшая группа среди соматических больных с пограничными психическими расстройствами это (по МКБ-10): пациенты с органическими непсихотическими расстройствами – 8890 больных (35,5%) от всех выявленных больных /от 25072/).
Среди нозологических диагнозов у этих больных были выявлены по МКБ-10: F06.4 – Тревожное расстройство органической природы. F06.5 Органическое диссоциативное растройстово. F06.6 Органическое эмоционально лаби-льное (астеническое) расстройство. F06.7Легкое когнитивное расстройство. F07.0 Органическое расстройство личности. F07.1 Постэнцефалический синдром. F07.2 Посткоммоционный синдром.
В соответствии с «Глоссарием…» у этих пациентов были выявлены следующие неврозоподобные расстройства:
- неврозоподобные рас-тва у б-х ишемичес. болезнью сердца – у 1437 (5,7%)
- неврозоподобные рас-тва у б-х травмат. энцефалопатией – у 1327 (5,3%)
- неврозоподобные рас-тва у б-х гипертонической болезнью – у 995 (3,9%)
- неврозоподобные расстройства у б-х ожоговой болезнью – у 903 (3,6%)
- неврозоподобные рас-тва у б-х церебрал. атеросклерозом – у 884 (3,5%)
- неврозоподобные рас-тва у б-х другими соматичес. заболев.– у 3344 (13,3%)
Синдромологически, в соответствии с вышупомянутым «Глоссарием…», в этой группе больных были выявлены следующие неврозоподобные психопатологические состояния (синдромы):
- витально-астенические -у 2440 (9,7%) больных;
- неврозоподобные синдромы с преобл. вегето-сомат. р-тв – у 2178 (8,7%) б-х;
- полиморфные неврозоподобные состояния — у 2013 (8%) больных;
- астенические (неврастеноподобные) синдромы — у 866 (3,4%) больных;
- сенесто-ипохондрические состояния — у 609 (2,4%) больных;
- неврозоподоб. состояния с преобл. двигат. р-тв — у 258 (1%) больных;
- обсессивно-фобические — у 203 (0,8%) больных;
- неврозоподоб. состояния с преобл. сексуал. наруш. – у 199 (0,8%) больных;
- деперсонализационно-дереализационные рас-ва — у 124 (0,5%) больных.
Клинические особенности неврозоподобных расстройств у стационарных соматических больных с церебральным атеросклерозом, ишемической болезнью сердца, гипертонической болезнью, травматической энцефалопатией, ожоговой болезнью и некоторых других соматических болезней заключались в настолько незначительной выраженности этих психических расстройств, что преобладающее большинство этих пациентов ранее не обращались ни к психотерапевту, ни к психиатру, хотя некоторое время перед госпитализацией они уже имели довольно определенные неврозоподобные проявления.
Благодаря хорошему знанию интернистами ГКБ № 36 «7 критериев психического здоровья», лечащие врачи этих пациентов своевременно подавали заявки на консультации психотерапевта или психиатра.
Оценивая больных, относящихся по МКБ-10 к кластеру «Невротические, связанные со стрессом и соматоформные расстройства», начнем их рассмотрение с неврозов.
В соответствии с «Глоссарием…» различные неврозы составили подгруппу из 682-х больных (или 2,7%).
Нозологические формы выявленных неврозов:
- астенический невроз — у 479 пациентов (у 1,9%),
- истерический невроз — у 111 больных (0,4%),
- невроз навязчивости — у 92 больных (0,37%).
Особенность клинической картины неврозов, сопутствующих различным нетяжелым соматическим заболеваниям – их незначительная выраженность и простота. Это и было причиной того, что преобладающее большинство эт-их больных ранее не обращались ни к психотерапевту, ни к психиатру.
Подгруппа больных неврозами обнаружила следующие невротические синдромы:
- витально-астенический — у 320 пациентов (1,3%)
- астенический — у 186 пациентов (0,7%)
- сенесто-ипохондр. с функц. двигат. нарушениями — у 121 пац. (0,5%)
- обсессивно-фобический — у 55 пациентов (0,2%)
Была выявлена также подгруппа стационарных соматических больных с другими сопутствующими расстройствами невротического регистра (309 пациентов /1,2%/):
- тревожно-фобическими — у 52 пациентов (0,2%/)
- паническими расстройствами — у 46 пациентов (0,18%)
- острыми реакциями на стресс — у 66 пациентов (0,26%/)
- Посттравматическими стрессовым расстройствами — у 75 пациентов (0,3%)
- расстройствами адаптации – у 70 пациентов (0,28%)
Большую часть в этой подгруппе составили больные с различными соматоформными расстройствами 2211 пациентов /8,8%/, в том числе с:
соматизированными расстройствами — 638 пациентов (2,5%),
ипохондрическими расстройствами – 357 пациентов (1,4%),
соматоформными вегетативными дисфункциями (с указанием органа или системы, которые рассматриваются больными в качестве источника симптоматики):
сердце и сердечно-сосудистая система – 367 пациентов (1,5%),
верхний отдел желудочно-кишечного тракта – 296 пациентов (1,2%),
нижний отдел желудочно-кишечного тракта – 239 пациентов (0,95%),
дыхательная система – 154 пациентов (0,6%),
мочеполовая система – 92 пациентов (0,4%),
хроническое соматоформное болевое раст-тво – 70 пациентов (0,3%).
Аффективные синдромы невротического регистра были выявлены у 1439 (5,7%) пациентов.
Синдромологически у соматических больных они подразделялись на:
депрессии реактивно окрашенные, реактивные — у 120 пациентов (0,5%),
астенические субдепрессии — у 1319 пациентов (5,3%),
Нозологически аффективные непсихотические расстройства определены как: субдепрессивная фаза циклотимии – у 408 пациентов (1,6%),
гипоманиакальная фаза циклотимии — у 1-ой пациентки (0,004%),
дистимия — у 1030 пациентов (4,1%).
В соответствии с «Глоссарием …» синдромологически у больных циклотимией и дистимией были выявлены следующие синдромы:
вегетативно-соматические (маскированные) субдепрессии:
а) с преобладанием функциональных расстройств в сердечно-сосудистой и дыхательной системе – у 332 пациентов (1,3%), — наиболее частый тип маскированных депрессий, выражающихся тревожно-дистимической картиной с озабоченностью болезненным состоянием в сочетании с функциональными нарушениями церебрально-сосудистой, сердечно-сосудистой, дыхательной деятельности и паническими приступами;
б) с преобладанием расстройств ЖКТ – у 251 пациентов (1,0%), в отличие от предыдущего синдрома – больший удельный вес дистимических оттенков, в большая продолжительность панических атак, имитирующих «острый жив-от», множество дискинезий (спазмы горла и пищевода и т.п.);
в) с преобладанием функциональных двигательных расстройств – у 74 пациентов (0,3%) заключающихся в патологических ощущениях и функциональных двигательных расстройствах в опорно-двигательной системе на фоне явной дистимии с аффективным напряжением, тревогой и одновременно беси-лия, немощности;
простая субдепрессия – у 216 пациента (0,9%), с гармоничным сочетанием нерезко выраженных компонентов депрессивной триады с жалобами на печаль, грусть, с пессимистической оценкой будущего;
астеническая субдепрессия при которой, наряду с чувством необъяснимой усталости, соматической слабости и сниженным фоном настроения, на первый план выступает вялость и апатия – у 326 пациентов (1,3%);
ипохондрическая субдепрессия –которая характеризуется переживанием тоски, беспокойства, тревоги, связанных с представлением какого-то неопределенного заболевания, угрожающего здоровью или существованию (на фоне глубокого расстройства самочувствия с яркими патологическими ощущениями), но при отсутствии убежденности в наличии конкретного заболевания и с доступностью разубеждению – у 129 пациентов (0,5%);
тревожная субдепрессия –которая определяется смешанным аффективным состоянием, в котором преобладает безотчётная, немотивированная тревога с тягостными ощущениями в груди (вибрации, волнения, дрожи, жара), связывается с опасениями за своё психическое состояние, благополучие близких или своё собственное –у 111 пациентов (0,4%).
Группа больных с расстройствами личности составила — 143 пац. (0,6%).
Нозологически по традиционной классификации (по «Глоссарию…) это были больные с различными видами психопатий:
Астеническая 68 пациентов (0,27%)
Мозаичная (смешанный тип) 24 пациентов (0,09%)
Возбудимая 23 пациентов (009%)
Психастеническая 8 пациентов (0,03%)
Синдромологически эти больные распределись в тех же величинах и %% следующим образом:
- астенический тип – которому свойственна повышенная раздражительность, чувствительность, истощаемость и непереносимость психических и физических нагрузок в сочетании с вегетосоматической лабильностью (гипергидроз, повышенная сердечно-сосудистая лабильность), защитными реакциями (плач, капризы);
- мозаичный (смешанный) тип – к ним относятся личности, дифференциация которых затруднена из-за выраженной смешанности аномально личностных черт;
- возбудимый тип – для них свойственна возбудимость с вязкостью и застреваемостью аффективных реакций (недовольство, напряженная молчаливость);
- истерический тип – основное свойство этого типа – несоответствие притязаний потенциальным возможностям личности (стремление казаться больше, чем они есть на самом деле и демонстрировать переживания больше, чем в действительности), театральность, избыточная яркость эмоциональных проявлений;
- психастенический тип – наиболее характерны для него неуверенность в мыслях, действиях, склонность к сомнениям, нерешительность в выборе линии поведения, постоянные самопроверки, трудности при изменении жизненного стереотипа.
Группа соматических больных с самыми разнообразными физическими заболеваниями и сопутствующей шизофренией (962 пациента 3,8%) характеризовалась тем, что все они были в состоянии стойкой ремиссии (либо спонтанной, чаще терапевтической). Многие из них давно уже не принимали никаких психотропных препаратов, меньшая часть – принимала поддерживающие дозы мягкие нейролептиков (сонапакс, хлорпротиксен), легкий антидепрессант (азафен), транквилизатор (феназепам). Их психический статус чаще всего определялся астено-субдепрессивным состоянием, реже – астено-апатическим, иногда с психопатоподобным фасадом.
Группа соматических больных с сопутствующим алкоголизмом (2026 /8,1%/) и наркоманиями (436 /1,7%/) наблюдалась нами в периоде начала выхода из абстинентного синдрома, основными психопатологическими проявлениями у них были: соматогенная астения, повышенная раздражительность, склонность к дисфорическим реакциям и психопатоподобное поведение.
Группа лиц с различными соматическими заболеваниями и сопутствующей умственной отсталостью (1879 человек /7,5%/) в преобладающем большинстве случаев относились к легкой умственной отсталости с минимальными поведенческими нарушениями, поэтому они лишь изредка требовали психофармакологической коррекции этих поведенческих нарушений.
Психотерапевты отделения психотерапии (и частично психиатры) использовали следующие психотерапевтические методики: 1. аутогенная тренировка индивидуальная и групповая; 2. гипносуггестивная терапия индивидуальная групповая; 3. коллективная психотерапия (в сопровождении музыко-терапии); 4. психокоррекционная психотерапия; 5. психотерапия сексуальных расстройств; 6. рациональная и разъяснительная психотерапия; 7. семейная психотерапия индивидуальная и групповая; 8. эмоционально-суггестивная индивидуальная и групповая; 9. библио-психотерапия и другие психотерапевтические методики в зависимости от профессиональных возможностей специалистов и технического оснащения отделения.
Наиболее часто, практически регулярно (2 — 3 раза в неделю: по понедельникам, средам и пятницам с 14.30 до 15 часов) с больными проводились сеансы коллективной психотерапии.
Под коллективной психотерапии подразумевается специфический лечебный метод, который состоит в систематической психотерапевтической работе со специально подобранной группой пациентов. В этой ситуации психотерапевтическое воздействие психологической средой на группу пациентов оказывается одновременно, не используя ситуации взаимности и взаимодействия между пациентами. Преимущественная численность группы от 4-6 до 10-12 человек. При коллективной психотерапии решаются задачи, не затрагивающие особенности личности больного в целом. Преимущественно ее воздействие ограничивалось седативной, разъясняющей, отвлекающей активирующей психотерапией. Занятия с пациентами проводились в открытых или непрерывных группах, в которых каждый больной, заканчивающий курс психотерапии, замещается новым пациентом, без прекращения психотерапевтического воздействия у всей группы. Сеансы проводились в гетерогенных смешанных группах, состоящих из пациентов с разными заболеваниями, разного возраста, обоих полов. Психотерапевтическое воздействие предусматривалось также во время любых консультаций пациентов (за исключением психотических случаев), когда должна применяться рационально-корригирующая и иная адекватная ситуации и состоянию больного методика психотерапии. Форма проведения психотерапии специалистами отделения психотерапии: индивидуальная, групповая, семейная. Ориентация психотерапии: – проблемно-ориентированная (например, на симптомы заболевания), – личностно-ориентированная (на личностные особенности конкретного пациента). Перечисляя виды и методы психотерапии, которые должны применять специалисты отделения психотерапии, необходимо указать на то, что помимо общепсихологической направленности психотерапевтического воздействия, следует руководствоваться особенностями функционирования многопрофильной больницы.
Практически всегда вышеперечисленные методы индивидуальной и коллективной психотерапии сочетались с дифференцированной психофармакотерапией (избирательным применением различных психотропных препаратов). При проведении психофармакотерапии наиболее часто применяли следующие психотропные препараты: нейролептики — галоперидол, сонапакс, неулептил, азалептин, хлорпротиксен, трифтазин; антидепрессанты – амитриптилин, анафранил, людиомил, коаксил; транквилизаторы – феназепам, реланиум, тазепам, клоназепам, алпразолам; снотворные (имован, радедорм, реладорм), ноотропы – пирацетам, церебролизин, мексидол; а также финлепсин, паглюферал, кавинтон, стугерон. Особое внимание уделяли уровню доз психотропных препаратов у соматических больных, особенно с признаками органического поражения головного мозга. Наш клинический опыт показал, что в таких случаях необходимо использовать небольшие дозы психотропных препаратов, так как у этих больных возможны тяжелые побочные реакции. Так, нейролептики у соматических больных использовали в следующих дозах: сонапакс 20-75, неулептил 3-9, хлорпротиксен 12,5-50 мг/день; антидепрессанты: амитриптилн 12,5-50, анафранил 12,5-50, людиомил 10-30, коаксил 12,5-37,5 мг/день; транквилизаторы: феназепам 0,5-3, реланиум 5-15, тазепам 10-30, клоназепам 1-6, алпразолам 0,5-3 мг/день. Ноотропы назначали в средних дозах.
В результате использования в течении последних 12 лет психотерапевтами и психологами отделения (кабинета) психотерапии ГКБ № 36: – а) организационной модели «взаимодействие-прикрепление»; б) в сочетании с бригадным методом обследования и лечения; в) применения комбинацией различных методов психологической коррекции и психотерапии, дополняемой (в большинстве случаев) назначением небольших доз транквилизаторов, антидепрессантов и легких нейролептиков – соматические больные с коморбидными психическими расстройствами пограничного уровня своевременно выявлялись лечащими врачами-интернистами (предварительно прошедшими дополнительное обучение пограничной психиатрии и психосоматики на специальных семинарах, регулярно проводимых сотрудниками отделения психотерапии), в день выявления консультировались психотерапевтами и психологами, получали адекватную психокоррекцию, психотерапию и психофармакотерапию в наиболее благоприятных условиях многопрофильной больницы (с одновременным лечением основного соматического заболевания), без стигматизации и дискриминации (нередко случающееся в условиях психиатрического стационара), что способствовало быстрому купированию коморбидных пограничных психических расстройств и улучшению качества жизни подобных больных. Наш 12-летний клинический опыт подтверждает необходимость интеграции психиатрии, психотерапии и медицинской психологии в соматическую медицину.
Выражаю благодарность сотрудникам отделения (кабинета) психотерапии ГКБ № 36 (В.Н.Цыгановой, М.А.Сайкину, Т.В.Лященко, Л.И.Зонтовой), без ежедневной помощи которых, данная работа не могла бы быть осуществлена.
Необычная форма диссимуляции у больных алкоголизмом
А.Ю. Магалиф
На конкретных примерах описана особая форма диссимулятивного поведения у больных второй стадией хронического алкоголизма. Дается интерпретация с точки зрения транзактного анализа
Ключевые слова: хронический алкоголизм, диссимулятивное поведение, внутриличностный конфликт, транзактный анализ
Диссимуляция у больных алкоголизмом встречается часто и имеет разные формы. Как правило, это приуменьшение частоты потребления спиртного, его доз и отрицание неправильного поведения в опьянении. При появлении психических и соматоневрологических расстройств, связанных с хронической алкогольной интоксикацией, больные алкоголизмом часто стараются объяснить их другими причинами: переутомлением, работой в неблагоприятных условиях, трудными интерперсональными отношениями и т.д. Естественно, что всё это прямо коррелирует с особенностями личности больных и степенью ее алкогольного снижения. Стеничные, самоуверенные, нетерпящие критики долго не могут согласиться с тем, что стали алкоголь-зависимыми, упрямо отрицают очевидное. Это же часто делают также люди зависимого типа, неосознанно стараясь «до последнего» удержать привычный для них образ жизни. При выраженной степени алкогольной деградации, где отсутствие критики к болезни является одним из основных симптомов, подобная диссимуляция используется больными просто как личностная защита, нередко сочеталась с агрессивным поведением.
Вместе с тем в клинической практике могут встретиться и другие, не совсем обычные формы диссимуляции у больных алкоголизмом. Одну из них мы хотим описать в настоящем сообщении.
В процессе многолетнего амбулаторного лечения больных алкоголизмом спонтанно выявилась группа из 12 человек с особой формой диссимулятивного поведения.
В группе было 11 мужчин и 1 женщина в возрасте от 35 (женщина) до 52 лет. Все пациенты — вполне социально состоявшиеся люди, семейные, большинство имеющие свой бизнес, трое сочетающие бизнес с преподаванием в высших учебных заведениях.
У всей группы наблюдалась вторая стадия алкоголизма. Запои были непродолжительные, не более 3 дней, алкогольный абстинентный синдром (ААС) длился в среднем 1,5 — 2 дня. Промежутки между запоями достигали 2 – 3 недель. Они были заполнены частыми, бессистемными употреблениями алкоголя в дозах, не превышающих 100 – 150 гр. этанолового эквивалента в день. В большинстве случаев это было в нерабочее и вечернее время. Только у одного пациента, владельца среднего бизнеса, употребление баночных спиртовых коктейлей продолжалось на протяжении всего дня.
Все мужчины пришли к врачу на индивидуальный прием в сопровождении жен, после долгих уговоров. Женщина, доцент университета, пришла самостоятельно. Первая психотерапевтическая беседа включала в первую очередь определение структуры личности пациента, возможность критически оценивать себя в широком плане: устанавливались интерперсональные особенности отношений, особенности характера и способность при необходимости их коррекции, Переход к алкогольной теме почти всегда вызывал некоторое напряжение у пациентов, что проявлялось в мимике, позе, изменении тембра голоса. Жены больных также вначале держались несколько скованно, исподлобья поглядывали на мужей, которым не нравилось их присутствие на консультации. Лишь настоятельная просьба врача удерживала жен в кабинете. Только пациентка сразу же подчеркнуто эмоционально стала укорять себя в слабоволии, в том, что ей стыдно перед семьей, что она никогда не пьет на работе, искренне просила врача помочь ей, горячо обещала выполнять все советы доктора.
В результате совместной беседы втроем, аккуратного выяснения особенностей злоупотребления алкоголем, использования научно-практических доказательств (что, кстати, нравилось больным, т.к. они читали об алкоголизме и знали много примеров из жизни) пациенты приходили к общему мнению: алкогольная зависимость у них существует и требуется пройти курс лечения. В конце консультации больные были даже полны оптимизма, благодарили врача, обсуждали индивидуальный план лечения, соглашались на участие в этом жен, которые были счастливы.
Курс лечения строился следующим образом. Первое время больным рекомендовалось посещать врача с интервалом от 1 до 3 недель в зависимости от степени влечения, регулярности приема алкоголя, соматоневрологических расстройств. В дальнейшем при формировании ремиссии, а также с учетом большой занятости пациентов, рекомендовалось приходить на прием не реже 1 раза в месяц. В целом все больные, с их слов, выполняли назначения врача, регулярно приходили на сеансы лечения, в тех случаях, когда дела не позволяли им придти, звонили по телефону и переносили встречи. Интересно, что ни один пациент не приходил к врачу вместе с женой, ссылаясь на свою или ее занятость. Все больные без исключения полностью отрицали употребление алкоголя, были этим очень довольны, благодарили за лечение. С некоторыми из них на сеансах обсуждались не столько алкогольные темы, сколько проблемы их психологического статуса, отношения в семье и на работе. Трое пациентов продолжали курс лечения около 2 месяцев, 9 – около 3.
Все началось с пациентки. Однажды она пришла на прием в больших затемненных очках, за которыми просматривался небольшой кровоподтек. Больная была оживлена, многословна, кокетничала, шутила, говорила, что неловко споткнулась и теперь вынуждена одеть очки. Категорически отрицала употребление алкоголем. В подтверждение своего прекрасного состояния рассказала, что завтра они всей семьей на неделю едут на машине за границу, что она будет за рулем и пр. Просьба доктора о том, чтобы после возвращения сразу же показаться ему, была с уверенностью принята. Прошло около месяца, но больная не появлялась. Связи с ней не было. Неожиданно позвонил ее муж (он ни разу не был на приеме) и сообщил, что пациентка с начала лечения не употребляла алкоголь около 2 недель, потом пила практически так же, как и раньше. Врача обманывала. На просьбу доктора посодействовать ее приходу, сказав, что обман вскрылся, испуганно ответил, что никогда этого не сделает, иначе жена его «со свету сживет».
Второй случай был трагикомичен. Речь идет о 37 летнем владельце среднего бизнеса (более 100 человек в штате), регулярно потребляющем алкогольные коктейли. Он несколько раз бывал у врача в утренние часы по дороге на работу, всегда был трезв, приветлив, иногда подробно рассказывал о своей трезвой жизни, осуждал других за пьянство. Однажды он пришел на прием с отчетливым запахом спиртного. Судя по признакам нарастающего опьянения, выпил за несколько минут до прихода. Он так старался показаться трезвым, рассказывая врачу о своих успехах, что вызывал искреннюю жалость. Узнав, что у врача срочное дело, пациент поспешил ретироваться. Жена в телефонном разговоре сообщила, что он регулярно попивает, был один запой, а к врачу старается приезжать утром трезвым. Больше пациент никогда не приходил.
Третий случай был совсем неожиданным. Пациент 51 года, крупный бизнесмен, спонсирующий научные исследования. В течение 3 месяцев регулярно посещал врача, был всегда подтянут, элегантен, солиден. С его слов вел абсолютно трезвую жизнь. Увлекал врача научными рассуждениями о своей спонсорской деятельности. И вдруг позвонила жена. Она сообщила, что пациент не пил 2-3 недели, потом стал выпивать на работе, а вчера охранник привез его в глубоком опьянении, сегодня видимо начнется запой. На убедительную просьбу врача сообщить пациенту приглашение придти на прием жена отказалась, опасаясь реакции мужа. Видимо, она все же сказала ему о разговоре с врачом, и он больше не появился на приеме.
Четвертый случай был похож на предыдущий. Пациент 52 лет, заместитель ректора университета по науке. Регулярно посещал врача 3 месяца, отрицал употребление алкоголя, высказывал солидные познания в области социальной наркологии и пр. Однажды, через 3-4 дня после очередного приема жена сообщила по телефону, что пациент часто бывает пьян. На ее настойчивые просьбы рассказать об этом своему врачу жестко отвечал отказом. Жена умоляла позвонить врача мужу и уговорить его придти к нему. Врач, понимая нелепость ситуации (пациент только что был у него), все же поддался уговорам и позвонил. Больной сообщил, что все прекрасно, что он не пьет, в настоящий момент сам ведет машину и наслаждается окрестными пейзажами. Что было врачу сказать? Что больной его обманывает и должен немедленно к нему придти? Интересно, что пациент исчез на 3 года, а потом появился сам, без жены. Алкоголизм прогрессировал. В целях психотерапии врач, видя смущение больного, не стал «ворошить прошлого». Лечение дало хороший результат.
Приведенные описания были характерны и для остальных больных этой группы. Пациенты регулярно бывали на лечебных сеансах, даже проявляли при этом некую активность. Однако продолжали выпивать, умело обманывая врача. Как только они узнавали, что секрет раскрыт женой, контакт с врачом полностью прерывался.
Каков психологический механизм подобной диссимуляции? Естественно, самым простым объяснением является сохраняющееся влечение к опьянению, которое больные привычно скрывали от всех, включая и себя, считая пьянство постыдным слабоволием. Можно предположить, что практически все они еще в первой стадии зависимости вытесняли это чувство, не без основания считая себя волевыми, уверенными в своих действиях, способными всегда контролировать желание выпить наряду с другими желаниями. Однако многогранность опьяняющего действия алкоголя обусловливала усиление влечения и снижение волевых стимулов. Постепенно это приводило к формированию постоянного внутриличностного конфликта, служившего базой для возникновения невротических реакций и снижения уровня самооценки. Чем сильнее развивалась зависимость, тем активнее шло вытеснение влечения, тем жестче больные возражали своим близким, когда те пытались доказать им существование алкогольной проблемы.
С точки зрения традиционного транзактного анализа родственник больного выполнял функцию «родителя», каждый раз натыкаясь на сопротивление пациента – «ребенка», считающего себя «взрослым». В связи с этим в семьях часто возникали конфликты с истерическими, демонстративными реакциями, характерными для «ребенка». Главным на приеме у врача было создать контакт с больным в соотношении «взрослый – взрослый», что, как отмечалось, удалось во всех случаях. На протяжении дальнейшего общения с больными формат «взрослый – взрослый» внешне сохранялся, что вполне устраивало пациентов. Доверительное отношение с врачом, инфантильная уверенность в том, что проблема как-то сама решится, поднимала самооценку больных. На самом деле после возобновления употребления спиртного «взрослый» снова превращался в «ребенка», а врач – в «родителя». Как только обман раскрывался, солидные мужчины и женщина-доцент становились «детьми», у которых утаивание дурных поступков, стыд за них, избегание наказания заложено было в детстве. Естественно, что спрятаться от «родителя», стать в своих глазах снова «взрослым» было сильным мотивом прерывания контакта с врачом.
Анатолий Кузьмич Ануфриев в живой жизни
(по воспоминаниям коллег и современников)
Поколениям врачей и сестер Московской областной психиатрии
26.12.1922 – 18.12.1992
Вместо предисловия
Мы уходим…
Д.Е. Мелехов (1899-1979)
Жизнь выдающихся исследователей нередко сама становится предметом исследования ученых. Но эти научные работы не воссоздают их живого образа, а поток времени уносит его в Лету.
Цель настоящей публикации не научное исследование и не бюрократическое изложение карьеры выдающегося психиатра, а живая история, дух личности Анатолия Кузьмича и его времени, переданный живыми носителями, которые уже уходят. Она не существует в документах архивов и отделов кадров, а лишь в виртуальной памяти спутников жизни «Кузьмича» [ Кузьмич. В Московской областной психиатрии так называли только одного человека, и все знали, что это — проф. Анатолий Кузьмич Ануфриев. За точность легендарных клинических разборов к нему можно применить характеристику, данную Анри Эйем высочайшему клиническому мастерству Курта Шнайдера как «филигранного анатомирования морфологии ментальных явлений» (Psychopathologie heute/Stuttgart, 1962, — S.1.). ]. Она живая еще и потому, что не кончается, а продолжается и будет после нас.
Это не надгробные речи, из которых невозможно понять правду минувшего. Напротив, её задача – постижение истины через перекличку независимых, личностных точек зрения сотрудников, учеников, соратников А.К.Ануфриева и ветеранов больницы, которая по праву называется «Абрамцево советской психиатрии». Неизбежно поэтому в них проступает эпоха и история хотьковской ПБ №5, которой он руководил с 1959 по 1962 год (1, 2).
Но здесь мы решили сосредоточиться на личности «Кузьмича» и передать ее так, как она отражается в личностях его спутников. И тут возникла проблема выбора принципа изложения исторического материала: примата хронологической последовательности, либо личностного – для соблюдения цельности образа Анатолия Кузьмича в личной памяти его спутников? При выборе первого пути нарезания кусочков из разных воспоминаний у нас получался винегрет, хотя упорядоченный хронологически, но представляющий собой слишком грубую мозаику, в которой дробился и пропадал образ Кузьмича. При втором варианте — последовательного изложения воспоминаний разных авторов — сказались некоторые хронологические накладки и повторения, зато возникало целостное впечатление личности нашего героя в каждом, неповторимом её отражение в памяти другой личности.
В этих межличностных отражениях светился живой образ Анатолия Кузьмича, который, наверное, будет воспринят читателями, в т.ч. и теми которые никогда его не видели или не слыхали о нём. В этом выборе нас укрепил блестящий шедевр — вересаевские «Спутники Пушкина».
Это история в лицах и передана личностями, без которых такой очерк никогда не мог быть написан. Воспоминания без прикрас.
История – безусловная ценность и принадлежит вечности. Наш долг передать поколениям, что светилось в памяти её живых носителей. Эти воспоминания об Анатолии Кузьмиче воспроизведены по диктофонной записи и представляют собой документы, которые должны быть сохранены. А научный исторический очерк – дело будущего, для которого мы работаем как ученики Учителя. Собственно, в этом состоит клятва Гиппократа.
В.О. Ключевский заметил, суть политики — это история, т.е. то, что от нее остается. Этому соответствует вторая цель очерка – постижение уроков недавней истории советской психиатрии для решения ключевых проблем современности.
Ведь совсем недавно была разрушена лучшая в мире государственная система охраны психического здоровья во всех её аспектах – материальных, управленческих, социально-правовых, деонтологических, научных, теоретических.
Брошены на произвол дикого рынка тысячи психически больных — самых беззащитных граждан разваливаемой страны. А редкая в советское время аббревиатура «БОМЖ» на стандартном бланке «истории болезни» стала обыденной реальностью и обозначением огромной армии душевнобольных, не только деклассированных, но расчеловеченных и выброшенных на свалку истории, за пределы человеческого общежития. Они потеряли всё: имя, личный паспорт, родных, семью, Родину, возможность покаянной смерти и спасения души. Не вошли даже в безличную статистику вымирающего по миллиону в год коренного населения Росфедерации. «Никто не забыт»?
«Скоро утро, но еще ночь». Но уже снова есть место духовному подвигу: «Не надо отчаиваться» — на всю Россию разнесся призыв капитана Колесникова из погибающей АПЛ «Курск».
Пора собирать камни. И образ служения психиатрии неутомимого исследователя должен пробудить нас от спячки. «Бойтесь скучных людей», завещает юному поколению нобелевский лауреат Джеймс Уотсон.
Теперь российская психиатрия страдает двумя недугами: клановостью [ Исследование кланов в науке (КН) представляет актуальнейшее направление мировой социологии. Латентный недуг клановости в российской психиатрии, выступающий в маске коллегиальной и клубной солидарности, давно заслуживает ответственного разговора. Здесь приходится ограничиться его определением: это монополизация какого-либо государственного сектора или направления психиатрии и всех связанных с ними финансовых, социальных и научных благ. В РФ это форма госкоррупции посредством неформального объединения чиновников Минздрава и ученых из Институтов и академий психиатрии с целью извлечения взаимной выгоды из государства. Разгадка клановой солидарности заключается в том, что каждый его член считается ученым, доктором или кандидатом, профессором или академиком только в клане. Ибо вне клана его научное значение ничтожно. КН стоит «по ту сторону» научной морали и проблемы «научной истины и фикции» вообще. ] и «злокачественным нейролептическим синдромом», поглотившим всю клинику и психопатологию, почти всё научное время и пространство расплодившихся психиатрических журналов и книг. Оба недуга разлагают науку в тандеме как коморбидные синдромы или СПИД. Научная психиатрия стала скучной как спам и брошена на откуп мировому лекарственному рынку, где психиатры, конкурируя и предлагая себя через интернет, продают свои «услуги» клиентам и фирмам.
 В этом кризисе память о личности выдающегося психиатра должна светить маяком юным исследователям. Вся жизнь А.К. — непрерывный подвиг. Родившись в глуши чувашского городка Алатыря в самой простой чувашской семье, с 18 лет — с первых дней Великой Отечественной Войны — испытав плен, сыпной тиф и муки нацистских концлагерей (Райхенау, затем, Дахау) до самой Победы, а, потом, еще большие, (по его словам) моральные страдания интернирования, унижения и ограничения в правах в своём Отечестве, когда весь народ ликовал и праздновал Великую Победу; поступив в 1946-м в 1-й Московский медицинский институт (фото 1: Первый курс I ММИ (1946), второй слева в среднем ряду – А.К.) без права проживания в столице, ему приходилось исчезать из общежития и ночевать на железнодорожных вокзалах. Окончив Мед. институт лишь в 30 лет (фото 2: Выпуск 1952 г.) (фото 3: Психиатрический кружок с акад. Е.А.Поповым (в центре), слева от него Е.Юферева. А.К. – третий справа во втором ряду),пронеся непосильное бремя создания и распада двух семей, в которых его не понимали или боролись с главным смыслом его призвания; будучи впечатляющей личностью, не оставляющей равнодушным никого и раскалывающей свое окружение на друзей и врагов, Анатолий Ануфриев уже в 42 года был признан «восходящей звездой психиатрии» (А.В. Снежневский, В.М. Морозов, В.Н. Фаворина, А.Г. Галачьян, Г.В. Морозов, Д.Е. Мелехов, С.М. Корсунский, Г.А. Ротштейн и др).
В этом кризисе память о личности выдающегося психиатра должна светить маяком юным исследователям. Вся жизнь А.К. — непрерывный подвиг. Родившись в глуши чувашского городка Алатыря в самой простой чувашской семье, с 18 лет — с первых дней Великой Отечественной Войны — испытав плен, сыпной тиф и муки нацистских концлагерей (Райхенау, затем, Дахау) до самой Победы, а, потом, еще большие, (по его словам) моральные страдания интернирования, унижения и ограничения в правах в своём Отечестве, когда весь народ ликовал и праздновал Великую Победу; поступив в 1946-м в 1-й Московский медицинский институт (фото 1: Первый курс I ММИ (1946), второй слева в среднем ряду – А.К.) без права проживания в столице, ему приходилось исчезать из общежития и ночевать на железнодорожных вокзалах. Окончив Мед. институт лишь в 30 лет (фото 2: Выпуск 1952 г.) (фото 3: Психиатрический кружок с акад. Е.А.Поповым (в центре), слева от него Е.Юферева. А.К. – третий справа во втором ряду),пронеся непосильное бремя создания и распада двух семей, в которых его не понимали или боролись с главным смыслом его призвания; будучи впечатляющей личностью, не оставляющей равнодушным никого и раскалывающей свое окружение на друзей и врагов, Анатолий Ануфриев уже в 42 года был признан «восходящей звездой психиатрии» (А.В. Снежневский, В.М. Морозов, В.Н. Фаворина, А.Г. Галачьян, Г.В. Морозов, Д.Е. Мелехов, С.М. Корсунский, Г.А. Ротштейн и др).
 В 48 лет – эксперт по психиатрии ВАК Совмина СССР.СС Блестяще защитившийся в Академии Медицинских наук СССР доктор наук (1970), которого сразу после защиты акад. Снежневский запирал в своем кабинете на ключ, чтобы добиться согласия на любую профессорскую должность в своём Институте.
В 48 лет – эксперт по психиатрии ВАК Совмина СССР.СС Блестяще защитившийся в Академии Медицинских наук СССР доктор наук (1970), которого сразу после защиты акад. Снежневский запирал в своем кабинете на ключ, чтобы добиться согласия на любую профессорскую должность в своём Институте.
Вместе с тем, его деятельность истинного ученого, атеиста-идеалиста, «донкихота психиатрии» (по отзыву Аджубея) была живым укором московскому психиатрическому клану, от которого он не смог защититься, несмотря на поддержку акад. Г.В. Морозова и акад. А.В. Снежневского. Анатолий Кузьмич говорил: «В науке друзей нет». Но оказалось, что есть начальники и могущественные психиатрические кланы. Его третировали в Институте им. Сербского, изгоняли из Московского НИИ психиатрии за научные убеждения (директор проф. В.В. Ковалев), и как варяга не принимали в свой круг лидеры психиатрии в ВНЦПЗ АМН СССР, невзирая на поддержку стареющего директора акад. Снежневского.) Лишь через 20 лет после защиты докторской и за 2 года до смерти ему было присвоено звание профессора. Однако при всей личной скромности Анатолий Кузьмич всегда знал свою истинную цену.
 Кто-то заметил: каждый рождается принцем, но большинство погибает в изгнании.
Кто-то заметил: каждый рождается принцем, но большинство погибает в изгнании.
В полной мере это относится к судьбе проф. Ануфриева как лидера отечественной клинической психиатрии, особенно к последним одиноким и неухоженным годам его жизни и болезни в своем доме, на задворках хотьковской ПБ. Это было время агонии великой страны и начало «лихих 90-х», когда в перестройку и перестрелку были вовлечены руководящие сотрудники. Некоторые из них погибли, другие прятались, но прожили недолго. Было не до консультаций «Кузьмича» и не до него самого. Потерявшая равновесие жизнь больницы напоминала «психоз страха и счастья», один из полюсов которого был пронизан «идеями о собственном счастье» и празднике (Леонгард). Из-за частых застолий в кабинете, главврач передавал через секретаря пришедшему проф. Ануфриеву, будто его на работе нет, а вскоре, навеселе выходил в свой предбанник и сталкивался с обескураженным Анатолием Кузьмичем.
Его судьба — пример жизненного подвига, когда из провинциальной глуши гений и талант поднимается к мировым вершинам психиатрии вопреки всем жизненным невзгодам. При этом Анатолий Кузьмич не только остался личностью, но и достиг духовного и научного совершенства. К нему может быть отнесено и английское определение человека, который «сделал себя сам». На пути самосовершенствования личность стала настолько аристократичной, что изменилось её лицо. На фотографиях юности и студенческих лет его непросто узнавать среди сверстников. Но вот чудо: приобретя элегантный, профессорский облик его лицо полностью сохранило свои исконные простонароднейшие шукшинские черты (фото 4).
Вот почему эта жизнь – образец подражания начинающим психиатрам.
Воспоминания спутников Анатолия Кузьмича воспроизведены по диктофонной записи в форме свободного рассказа. Это не интервью. Лишь иногда я позволял себе перебивать эти воспоминания вопросами, которые мне казались необходимыми.
Мне хотелось выразить сердечную благодарность всем сотрудникам, соратникам Анатолия Кузьмича и ветеранам за добрые и искренние воспоминаниями о его личности, о создании и деятельности ГУЗ МОПБ №5 и её роли в развитии московской областной психиатрии, и также главному врачу Владимиру Ивановичу Ревенко за неизменную поддержку этой работы.
Психиатрия не должна страдать корсаковским амнестическим синдромом. Память о проф. А.К. Ануфриеве не угаснет, пока жива психиатрическая мысль.
Доктор медицинских наук
член Научного общества историков медицины России
Виктор Остроглазов
Литература
1. Остроглазов В.Г. К 70-летию МОПБ №5. Предистория ./ НПЖ, 2008, 3, с. 75-89.
2. Остроглазов В.Г. «Абрамцево» советской психиатрии»./ Сб. Вопросы социальной и клинической психиатрии. Орехово-Зуево, 2006, с.36-44.
Воспоминания спутников А.К. Ануфриева откроем уникальным свидетельством профессора кафедры психиатрии ф-та усовершенствования врачей РГМУ Юлия Иосифовича Либермана (зав. каф. – проф. В.Н. Краснов).
Автор — не ученик. Ануфриева. Однако, является действующим профессором и, одновременно, одним из старейших ветеранов академического Института психиатрии (с 1957 года!) и «последним из могикан» московской психиатрической школы акад. Снежневского. Он работал в академическом Институте (затем, ВНЦПЗ АМН СССР) еще при акад. В.А.Гиляровском, затем, с проф. Д.Д. Федотовым, а с проф. Снежневским – с самого начала директорства и до последних дней его жизни. Он – один из основателей отечественного клинико-эпидемиологического направления в психиатрии и составителей первого «Глоссария стандартизованных психопатологических синдромов шизофрении» (1968). И самое главное. Ю.И. Либерман был не только свидетелем последнего заключительного этапа научной деятельности проф. Ануфриева в ВНЦПЗ АМН СССР, но продуктивно сотрудничал с ним в рамках совместного комплексного исследования 2-х отделов, поддержанного акад. Снежневским.
Мои воспоминания о проф. А.К. Ануфриеве
(в беседах с В.Г. Остроглазовым 23.08.2010 и 4.09.2010 г.)
Ю.И. Либерман
В.О.: Ваше впечатление об АКА, когда он пришел на работу в ВНЦПЗ АМН СССР? И что Вы о нем раньше слыхали как о психиатре?
-Ю.Л. Нет, я о нем ничего не слыхал. Я его узнал, когда он в начале 1980-х стал сотрудником нашего Института. До этого я даже не знал, что он есть. Я работал уже много лет в Институте (далее — Центре), меня интересовала клиническая эпидемиология как таковая, как я ее придумал. Основная идея — это сплошное исследование, посмотреть в популяции как протекает процесс болезни и его формы течения с самого начала и до конца. Это был дополнительный критерий оценки динамики течения болезни и ее форм. Я был в нее погружен и узнал, что Ануфриев уже работает у нас. Все знали, что он – ставленник Снежневского.
А первое впечатление? — Простота, открытость и, главное, несоответствие его облика неожиданной интеллектуальной глубине его клинических разборов и прозрений. Слишком простое лицо, слишком простые манеры, отсутствие какой бы то ни было амбициозности, естественность консультативного осмотра и беседы с больным. Без подчеркивания и даже без ощущения дистанции между ним и пациентом. Весь его облик и стиль общения стирал дистанцию. Без снобизма, к которому мы привыкли у наших лидеров, особенно проф. Наджарова и проф. Смулевича. Они оба снобы.
А вот у Ануфриева этого не было. Но отношение к нему большинства сотрудников ВНЦПЗ вслед за подчеркнуто скептическим отношением лидеров было такое: ну, вот, проф. Ануфриев так говорит, хорошо, это хороший человек, но в психиатрии, это, все-таки, – далеко не Снежневский и не Наджаров, и не Смулевич. Иной уровень.
За Снежневским был ореол не только крупного организатора науки, её руководителя, дававшего направление в отечественной клинической психиатрии, основанное на изучении психического статуса и динамики. За ним была идея: сегодня в статусе у больного имеется не только то, что определяет диагноз, но так же, всегда есть что-то такое, что позволяет предвидеть будущее, прогноз и определить характер течения болезни. Надо только суметь увидеть эти клинические признаки. Для этого достаточно изучить психический статус больного, в нем есть вся необходимая информация. Просто мы еще её недостаточно знаем, и ее надо найти, описать, определить эти признаки, найти корреляции между всеми этими состояниями и тем, что из них будет вытекать: корреляции с типом течения процесса. И это — не только Снежневский, так думали все. Вся его школа за ним так считала. И то, что это не всегда получается, так это просто потому, что мы еще не все знаем, «не видим», как говорил Снежневский, не разработали. И это — задача исследования.
А на самом деле, это было не всегда так. Уже опыт систематических клинико-эпидемиологических исследований этой концепции не подтверждал, и подсказывал, что, может быть, этих корреляций нету?
И у меня выработался свой подход. Если в статусе мне не на что опереться, и я не могу предсказать, что будет, значит, что-то не так, раз я не знаю, не так меня учат или я не так понимаю? А раз я не понимаю, значит это надо исследовать. А в клинической эпидемиологии надо строить базис более весомый, более адекватный клинической реальности на синдромальной основе.
Вот, тогда писался Глоссарий, его первый вариант, тогда не было еще в Институте ни Ануфриева, ни Остроглазова. Там была сделана большая работа по стандартизации психопатологических синдромов шизофрении на основании клинических разработок школы Снежневского.
Это были синдромы шизофрении, главным образом, психотического уровня. Они были описаны в классической психиатрической литературе и особенно полно в диссертациях сотрудников Центра, которые были посвящены каждой форме течения шизофрении. Но там еще не было той глубины, которую я потом увидел у Ануфриева. Поэтому я старался привлечь и Ануфриева, и Остроглазова к развитию этой работы, особенно в непсихотической, пограничной области клиники эндогенных психозов.
Получилось таким образом, что необходимость продолжения и развития работы с Глоссарием, выдвинула, буквально, выпихнула меня к совместной работе с Ануфриевым и Остроглазовым. И это, несмотря на активную критику моих коллег и сотрудников, особенно острую в нашем отделе клинической эпидемиологии, где их не считали носителями клинической истины, скорее даже наоборот, и не только …
А началось все с того, что я начал ходить на консультации и клинические разборы Ануфриева, потому что меня интересовала клиника пограничных, непсихотичеких состояний, синдромология которых в нашем прежнем Глоссарии была не разработана и практически отсутствовала.
Например, сенестопатические синдромы и состояния, или удивительные психосоматические синдромы с т.н. спастической кривошеей, за которой скрывалась латентная для психиатров шизофрения. Я хотел их понять, их структуру, генез. И скоро убедился, что уровень его разборов иной, более глубокий, чем тот, который был традиционным для нашего Центра. И понимание этих синдромов стало приходить на его консультациях.
Для популяционных исследований нужно было зафиксировать течение болезни от её начала до исхода в стандартизованных состояниях, которые поддавались бы научному учету и счету. Я понимал, что таким состоянием, нужным для клинико-эпидемиологических исследований может быть только психопатологический синдром, который представляет собой этапы развития болезни.
Следовательно, стояла классификационная задача разграничения синдромов. При этом, впервые речь шла не просто о примере или образце пограничных синдромов, например, неврозоподобного или психопатоподобного, которые я мог взять из диссертаций нашего Центра о психопатоподобной и неврозоподобной шизофрении. В них подробно всё описано, в том числе, суммарно, и синдром как таковой. Но, чем дифференцировать в этой пограничной непсихотической области один синдром от другого, это оставалось неясным. А для задач клинической эпидемиологии было необходимо найти в каждом синдроме то основное структурное ядро, которое отделяет один синдром от другого. И вот это-то я увидел у проф. Ануфриева.
Глубина его разборов больных всегда была такая, что можно было прийти к пониманию сути синдрома. Почему, например, вот этот синдром можно выделить как синдромальную единицу, которая отличается от всех других синдромов этого непсихотического ряда расстройств.
Особенно важно это было в такой сложнейшей области как ипохондрия. Я ходил на разборы таких больных и Снежневского, и Наджарова, и Ротштейна (старшего, докторская диссертация которого была посвящена ипохондрической шизофрении) и всех других наших клиницистов. Но, при всей глубине их анализа, того, что мне было нужно для целей клинической эпидемиологии, я не находил. А эта необходимость чувствовалась. И все это я увидел и находил только у проф. Ануфриева.
Очевидно, у лидеров школы Снежневского была глубина клиническая, а глубина синдромального, психопатологического анализа была за Ануфриевым. И он показал привязанность неврозоподобных ипохондрических синдромов к сенестопатиям как первичному расстройству. Это было для меня прозрением, когда я вычитал это в диссертации Остроглазова и увидел в разборах Анатолия Кузьмича. Я это переживал как Архимед, воскликнувший «эврика», и для меня открылось, что это – вот что! Именно это первично! Это — правда!
А дальше эту правду надо было подтверждать или отвергнуть. И снова я иду на консультации и разборы наших лидеров-клиницистов и убеждаюсь, что этой правды нет у профессоров, Наджарова и того же Смулевича, несмотря на гладкость, прекрасное описание и глубину разбора внешних проявлений этих психопатологических состояний. Но что подлежит? Почему оно возникло? Что находится в его психопатологической основе? И в чем выражена эта основа? – Над всем этим они не задумывались, или, во всяком случае, не давали ответов на эти вопросы. Поэтому их разборы и никли перед лицом задач клинической эпидемиологии. А ответы я нашел у проф. Ануфриева. Это были 1984 – 1990 годы, до издания нашего совместного Глоссария.
А начал я работать в академическом институте психиатрии (который потом развился в ВНЦПЗ АМН СССР, мощнейший комплекс из 3-х НИИ, включавший академический Институт Мозга, и нацеленный на фундаментальные исследования) с середины прошлого века, еще при директоре акад. В. А. Гиляровском. А со Снежневским — с самого начала директорства и до последних дней его жизни.
Именно ему я обязан поддержкой в работе над докторской диссертацией. А отечественная психиатрия, помимо прочего, обязана ему гораздо большим — организацией и созданием нового направления клинической эпидемиологии, в научной необходимости которой многие профессора сомневались, и, главное, – мой руководитель отдела проф. Бориневич, считавший ее просто ненужной. Возникла борьба 2-х проектов, и исход ее решил Снежневский, который лучше всех видел перспективы нового направления.
Вообще зарождение этого направления и первая идея о клинико-эпидемиологическом изучении шизофрении была высказана в 1957 году Казанцом и горячо подхвачена нашим энергичным кружком клинических ординаторов (Вартаняном, Файвишевским, Казанцом и мной) [ В.А.Файвишевский и Э.Ф.Казанец в 1989 г. стали членами НПА России ], который через Марата Вартаняна быстро нашел поддержку у научного сотрудника, впоследствии парторга Института Дианы Дмитриевны Орловской.
Молодому поколению психиатров трудно представить всю революционность этой идеи в советской психиатрии. Она находилась в тисках с нескольких сторон.
Из-за пресса марксисткой догмы об отмирании социальных болезней, в т.ч. и психических, по пути к коммунизму, психиатрическая статистика была засекречена. И речь могла идти только об уменьшении заболеваемости и болезненности, которые были и так гораздо ниже реальных показателей. В роли жреца, сообщающего наверх статотчеты показателей болезненности психическими заболеваниями, в т.ч., шизофренией, выступал руководитель оргметодотдела (еще до Бориневича) проф. А. М. Рапопорт (тот самый – автор методики обнаружения паров алкоголя в выдыхаемом воздухе). Но его показатели оказались существенно ниже реальных, потом полученных нами.
Во-вторых. После павловской сессии патогенез в психиатрии был сведен к расстройствам высшей нервной деятельности, по Павлову. И этому патогенезу надо было присягать в статьях и учебниках.
И, наконец, «шизофрения» была буквально нафарширована «открытиями» экзогенной этиологии – вирусной, клещевой, бактериологической, травматической, токсикологической, рефлекторной и т.д. А ответить на эти вопросы могла клиническая эпидемиология.
Вот, в такой непростой ситуации весь риск решения и ответственности за последствия, за публикацию возросших в разы реальных показателей психиатрической болезненности взял на себя Снежневский.
Но это уже отдельная тема, относящаяся к истории советской психиатрии. Дополню только, что решением Снежневского победила клиническая эпидемиология, а проф. Бориневича сменил проф. Жариков. И скоро были получены новые результаты, отраженные в монографии Жарикова об эпидемиологии шизофрении, а затем, в 4 докторских и 21 кандидатских диссертаций и в Глоссарии стандартизованных синдромов шизофрении.
Итак, для меня как клинического эпидемиолога, проработавшего в Центре до прихода проф. Ануфриева три десятилетия, встреча с ним явилась открытием новых горизонтов клинической эпидемиологии. А последующая совместная работа в его отделе над Глоссарием сыграла роль практики, которая подтвердила истину. Результат известен – это одобренный акад. Снежневским, чл.-корр. АМН В.М. Морозовым и др. «Глоссарий психопатологических синдромов и состояний. Методическое пособие для унифицированной клинической оценки психопатологических состояний. Составители : доктор мед. наук проф. А.К. Ануфриев, доктор. мед. наук Ю.И. Либерман, доктор мед. наук В.Г. Остроглазов. Изд. ВНЦПЗ АМН СССР. Москва, 1990 год». Кстати, в редколлегии Глоссария место умершего акад. Снежневского занял В.С. Ястребов, но «научным редактором» остался проф. Ануфриев. Кроме того, Анатолием Кузьмичем как составителем Глоссария, были написаны «Психопатические типы» — один из наиболее сложных разделов пограничных состояний и малой психиатрии вообще.
— Да. И, пожалуй, в нашей психиатрии впервые они были представлены столь рельефно и в такой клинически сжатой форме, четко отграниченной не только от психических заболеваний как процессов, но и от акцентуированных личностей Леонгарда, которые вообще не относятся к области патологии.
Но, давайте вернемся к положению Анатолия Кузьмича в отечественной психиатрии. Как воспринимали проф. Ануфриева клиницисты, лидеры и ведущие научные сотрудники ВНЦПЗ АМН СССР?
— Кто как. Большинство вполне лояльно, но отнюдь не как одного из лидеров психиатрии, какими считались, например, проф. Наджаров, проф. Смулевич и др. А в отделе эпидемиологии (где я работал старшим научным сотрудником) моя увлеченность клинической психопатологией с учетом отношения к Ануфриеву и Остроглазову критиковалась почти всеми. Руководителем отдела проф. Шмаоновой – сдержано, без запретов, но иронически как прилежной ученицей Снежневского.
А вот, для старшего научного сотрудника В.Г. Ротштейна (сына проф. Г.А. Ротштейна) я был как отступник и как человек, занимающийся «не тем, за что ему деньги платят». Словно, я ухожу куда-то налево или пытаюсь понять какие-то несуществующие оккультные знания. Он пытался образумить и убедить меня, что вся клиника Ануфриева включая сотрудников, особенно, доктора мед. наук. Остроглазова, (с которым я тесно сотрудничал в сплошном клинико-эпидемиологическом исследовании населения терапевтического участка территориальной поликлиники №53 и в составлении Глоссария) представляет собой очевидное и далеко не случайное заблуждение. Ввиду отсутствия научных аргументов в ход шли ссылки на интеллектуальные расстройства как причину некритичности этих заблуждений. По его мнению, моя увлеченность направлением Ануфриева, продолжение комплексного исследования с группой Остроглазова, некритичная увлеченность идеями, которые они пропагандируют, все это говорит, что я и сам такой же, раз этого не понимаю. Другие сотрудники направление Ануфриева воспринимали как очевидно ненаучное. Таково было подчеркнуто ироничное отношение.
— А в Центре, в целом, как относились к клинике Ануфриева?
Когда пришел Анатолий Кузьмич, то все знали, что он ставленник Снежневского, который его принял на работу, продвигал его; но все равно относились скептически. Это отношение было общим и разлитым как бульон. Кто конкретно я не могу сказать. Да, дело и не в лицах, а в факте общего отношения, которое осложняло работу проф. Ануфриева и, самое главное, наше сотрудничество с ним в рамках комплексного клинико-эпидемиологического исследования.
Конечно, в этом демонстративно-ироничном отношении были лидеры – напр., член-корр. АМН ССССР проф. Наджаров, или руководитель отдела малопрогредиентных форм шизофрении проф. Смулевич. Немалое значение имело и то, что Р.А. Наджаров, как самый талантливый ученик Снежневского и его заместитель по науке, был вторым, (и, наверное, даже больше чем вторым) лицом в ВНЦПЗ АМН СССР. А остальные считали, что надо учиться клинике у Снежневского, у Наджарова, у Смулевича как настоящих носителей клинических знаний и идей. И в отношении к Ануфриеву они ориентировались на своих лидеров. И это было естественно. Оно было в общем-то хорошим, как к хорошему доктору наук, но как к клиницисту, который, все-таки, не достиг таких высот, как названные ученые-клиницисты школы Снежневского. Возможно, были отдельные сотрудники, которые понимали значение проф. Ануфриева и ценили его по достоинству. Но Эриха Яковлевича Штернберга уже не было.
Насколько я помню, Анатолий Кузьмич ассоциировался и ценился в связи с особым взглядом на параноидную шизофрению. Снежневский ценил его и особенно считался с мнением Ануфриева в оценках динамики, развития, симптомообразования шизофрении, особенно параноидной.
Конечно, в жизни все это сложнее было. Может быть, я слишком прямолинейно это описываю, но это только некоторые, хотя характерные черты отношения к проф. Ануфриеву в нашем Центре. А, может быть, были и личные мотивы, так как наши лидеры сами защитили докторские диссертации по пограничным, малопрогредиентным формам эндогенных психозов, по вялотекущей шизофрении, проблемам паранойи и в известной мере могли видеть в Ануфриеве научного конкурента? Возможно. Это гипотезы. Но я предпочитаю говорить о фактах отношения, уже относящихся к истории.
Анатолий Кузьмич защитил докторскую в 1970 году, а я – в 1971. Мы развивались параллельно, но очень отдельно. Он – клиницист. А эпидемиология клинику ассимилировала через Глоссарий синдромов. А дальше давала свои представления о течении, которые были отражены, в т.ч., и в моей докторской.
Но клиницисты не всегда понимали клиническую эпидемиологию и результаты статистики, им надо, чтобы я сказал, например, как течет болезнь, конкретно, у Иванова. А Снежневский хорошо понимал вклад и перспективы клинической эпидемиологии. Поэтому и поддерживал нашу совместную работу над Глоссарием синдромов, правил его и готовил предисловие к нему. Однако смерть помешала ему это завершить.
Ведь это он направил наши исследования из системы РПНД в общемедицинскую сеть здравоохранения, а именно, в контингент пациентов терапевтического участка территориальной поликлиники №53 г. Москвы. И результаты (опубл. в корсаковском Журнале) показали, что реальная психиатрическая болезненность населения терапевтического участка в 4 раза выше прежних показателей по данным территориального РПНД. Потом это было подтверждено и более подробными исследованиями болезненности населения психическими расстройствами и их структуры (Ротштейн В.Г., Смулевич А.Б. и др).
А.В. Снежневский определял эти исследования как становление 3-го исторического этапа научной психиатрии, за которым должен последовать 4-й этап – ее выход непосредственно в население. Но его смерть в 1987 и последующий развал СССР поставили крест на этом научном направлении, хотелось надеяться, что не навсегда.
— Какое место или ранг Вы отводите проф. Ануфриеву в научной психиатрии второй половины ХХ века?
— Прежде всего, самостоятельное. Тут-то, он идет в первом ряду: Снежневский, Ануфриев, Мелехов, т.е. лидеров психиатрии, которые имели и развивали собственное научное направление. Например, если речь заходила о приступообразно-прогредиентной, параноидной шизофрении, то слово Ануфриева было даже важнее, чем слово Снежневского. Уровень анализа Ануфриева был таков, что это принималось Снежневским как новое и как развитие его собственных исследований шизофрении.
Всё же, по рангу на 1-е место я ставлю Снежневского, а все остальные идут в этом ряду после него. И среди них, и Ануфриев. Ведь, кроме Снежневского, мало кто выдвинул какую-то концепцию, которая увлекала людей, и кому удалось создать ведущую в стране научную психиатрическую школу. Снежневскому отечественная психиатрия во многом обязана спасением и сохранением клинико-психопатологического направления после объединенной павловской сессии. Собственно, наследию его школы обязана и сохранившаяся научная психиатрия НЦПЗ РАМН.
А Анатолию Кузьмичу, к сожалению, не удалось создать школу и обеспечить продолжение и развитие своих исследований. И его уже не очень-то помнят и знают. Это факты.
— Но есть еще один вопрос, касающийся нашей темы об Ануфриеве. Есть клиника, а есть психопатология как более глубокий научный уровень. Вот в этом ракурсе, как Вы сравните Ануфриева и, допустим, Снежневского?
— Я думаю, что уровень психопатологии, анализ на этом уровне более свойственен Снежневскому.
— … более, чем Анатолию Кузьмичу?
— ….Нет, …и Анатолию Кузьмичу…я думаю, … в равной мере. Тут акцент как раз на том, на понимании подосновы внешнего выражения болезни. Что подлежит под депрессией, под аффектом, страхом….
— Снежневский был бы удовлетворен, что Вы не уступаете его никому. И я думаю вместе с Вами, что глубже его в его Институте клиническую психопатологию, наверное, не знал никто; взять хотя бы проблему бреда.
Но все же, полагаю, что в психопатологии Ануфриев был ещё глубже, хотя Снежневский знал, глубоко понимал и ценил психопатологию в традиции Ясперса. Ориентируясь на это руководство, чтобы научить отечественную психиатрию и вернуть её клинике после редукции её к павловскому учению и к расстройствам процессов возбуждения и торможения ВНД, он и прочел т.н. валдайский курс лекций. А Александром Александровичем Соколовым (главным врачом Валдайской психиатрической больницы) он был издан как «А.В. Снежневский. Общая психопатология. Курс лекций 1962 года. Кафедра психиатрии ЦИУ. Валдай, 1966 год» (выделено мной – В.О.).
Это был необходимый как воздух для отечественной психиатрии курс пропедевтики общей психопатологии с мастер-классом применения клинико-психопатологического метода и блестящими клиническими разборами. Собственно, об этом же верно сказал в своём «предисловии» сам А. Соколов: «для молодых врачей лекции представляют хорошую школу клинических знаний и клинического мышления». Хотя название, скопированное с руководства Карла Ясперса, было скорее всего увлечением и советским ответом капиталистическому Западу. Мол, у них есть Ясперс с его «Общей психопатологией», а у нас – Снежневский.
— Снежневский в этом отношении как раз образец того, как надо изучать клинику. И куда должны идти клинические исследования – они должны идти в психопатологию.
— Да, но в этом отношении ему не хватило времени жизни, и он не успел распространить психопатологический подход на пограничные психические расстройства, преобладающие в общемедицинской сети. Мне даже казалось, что акад. Снежневский по своему неизменному клинико-нозологическому направлению — это, скорее, Крепелин советской психиатрии.
— Но ученики его клинической школы, но Остроглазов сам пошел дальше. Что значит: Снежневский не успел? — Для Остроглазова это стало необходимым …
— Вы сказали. Но если это возможно, так предположить, то потому, что я считаю себя учеником Ануфриева?
И еще вопрос. Как Вы, с учетом содержания моего предисловия («А.К.Ануфриев в живой жизни. Вместо предисловия»), оцениваете его карьеру и судьбу в отечественной психиатрии? Был ли он оценен по его научному достоинству, или все-таки психиатрический клан чинил ему достаточные препятствия и помешал реализовать научные потенции и таланты полностью?
— Я думаю, что он все-таки добился и был оценен. Мы его знаем, мы о нем сейчас публикуем какие-то воспоминания. Потому что он отличался в нашей психиатрии оригинальностью. И у него была собственная позиция. У очень многих профессоров ее не было и нет. А у Анатолия Кузьмича была. Может быть потому, что эта самостоятельность присуща личности, а не школе. А Ануфриев был самостоятельный. Он не нуждался, проще говоря, в клане или в школе, он самостоятельно работал, у него были собственные исследовательские интересы.
— А более конкретно, в сравнении с первыми лицами и лидерами в школе Снежневского — проф. Смулевичем, проф. Наджаровым, например?
— Они все вторичны. А Ануфриев в науке сам по себе, и поэтому он имеет самостоятельный вес и научное значение в психиатрии.
— Вы очень аккуратно говорите про научного мэтра Снежневского никак не уступаете никому. Но все же я считаю, что с таким редким талантом Ануфриев, хотя и не был вытеснен кланом за пределы Институтской научной психиатрии, но оттеснён был; получил признание, но далеко не адекватное его таланту.
— Нет! Ну, как? Ведь он мог писать научные работы, печататься. И печатался, в т.ч. в Журнале им. Корсакова.
Да. Но самое главное, — ему не дали реализовать свой талант, чинили препятствия, удалили из ВАКа за научную принципиальность, изгонял из МНИИПа в 1981 году директор Ковалев…
— Но это уже – Ковалев.
И все же, мне кажется, тут больше, чем просто случай или особенность личности Ковалева. Поэтому не соглашусь с Вами. Тут клан и механизм вытеснения настоящего оригинального ученого. В частности, директором Ковалевым за то, что Ануфриев верил в любимый Ковалевым конёк «неврозов» только как в синдромы.
— Ну, а вот мою докторскую диссертацию Ковалев принял на ура.
Итак, наши позиции прояснились. Приходится констатировать, что даже мы, Вы и я, ценящие проф. Ануфриева как выдающегося отечественного психиатра, так контрастно расходимся в оценке карьеры талантливого ученого, который, как вижу я, не нашел поддержки, был оттеснен психиатрическим кланом и не исчерпал своего призвания полностью, или, как считаете Вы, напротив, не был сильно затерт кланом и реализовал отпущенный Богом талант в полной мере.
Пусть нас рассудят читатели и история.
/продолжение следует/
К истории психиатрической службы Республики Алтай
И.Д.Санашева (г. Горно-Алтайск)
Психиатрическая служба Республики Алтай в своем развитии во многом повторяла и повторяет этапы, вообще свойственные становлению психиатрии в ряде регионов нашей страны и, в первую очередь, регионов Сибири. Правда, здесь следует сделать существенную оговорку. Это развитие, в отличие от служб соседних территорий, шло с заметным опозданием.
Очевидно, подобное положение было обусловлено рядом причин. Среди них «окраинное» расположение территории, «второстепенность» административного образования – Республика до недавнего времени входила в Алтайский край на правах автономной области (образована в 1922 г. как Ойротская АО, переименована в 1948 г. в Горно-Алтайскую АО, с 1992 г. –Республика Алтай).
В Ойротской области своих врачей психиатров не было, да и местное население вообще не стремилось к медицинской помощи. Как писала в то время завоблздравотделом доктор Клеткина: «Туземное население издавна привыкло пользоваться услугами знахарей и камов, весьма неохотно идет в больницы». В случае крайней необходимости психически больных приходилось отправлять за многие сотни километров в Томскую психиатрическую больницу, единственную на тот период времени в обширном сибирском регионе. В 50-е и 60-е г.г. прошлого века в Алтайском крае в г. Барнауле и г. Бийске были открыты психиатрические больницы, куда и стали направляться больные из Горно-Алтайской автономной области.
В самой же автономной области первое психиатрическое отделение, да и то на 6 коек, было открыто только в 1962 г. в Горно-Алтайской областной больнице в небольшом деревянном домике. В последующем шло постепенное расширение коечного фонда. Причем отделению предоставлялись, как это типично для российской психиатрии, освобождавшиеся не нужные другим службам хозяйственные постройки или помещения отделений соматического профиля. Не случайно одно из таких помещений назвали «курятником». В итоге психиатрическое отделение, функционировавшее в структуре областной больницы, расширилось до 90 коек, сохраняясь в таком виде в течение многих лет. После организации отделения кроме заведующей в нем из-за нехватки врачей вахтовым методом работали психиатры из г. Бийска. Постепенно отделение укомплектовывалось специалистами.
Несмотря на слабость материальной базы и нехватку старшего медицинского персонала, коллектив отделения стремился внедрять активно развивавшиеся в те годы формы помощи больным, организуя разные виды трудотерапии. Больные выращивали цветы, занимались заготовкой овощей на зиму, работали на пищеблоке, вели подсобное хозяйство в областной больнице, занимались пошивом, изготавливали детские игрушки.
В течение почти 20 лет психиатры оказывали и наркологическую помощь, принимая как психиатрических, так и наркологических больных в городской поликлинике.
С 1981 г. ведет свою история наркологическая служба области. В этом году на базе областной больницы при промышленных предприятиях Горно-Алтайска было открыто наркологическое отделение на 60 коек. В 1987 г. решением Исполкома области в свете проводимых в стране мер «по борьбе с пьянством и алкоголизмом», приказом по отделу здравоохранения Горно-Алтайского облисполкома открыт областной наркологический диспансер на 60 коек. Он получил свое помещение, был укомплектован соответствующим штатом.
С 2007 г. начался качественно новый этап развития психиатрической службы республики. 1 мая 2007 г. постановлением Правительства
Республики Алтай и приказом Министерства здравоохранения Республики Алтай образована, как самостоятельное учреждение, Горно-Алтайская республиканская психиатрическая больница. Ей было передано здание 1933 года постройки, в котором прежде размещалась областная больница, что потребовало его коренной реконструкции.
В настоящее время больница представляет собой больнично-поликлиническое объединение. Она располагает 120 психиатрическими и 30 наркологическими койками. В ее составе стационарные мужское, женское, детское и наркологическое отделения, отделение амбулаторной судебно-психиатрической экспертизы, амбулаторно-поликлиническое наркологическое отделение, ряд диагностических и лечебных кабинетов и лаборатория.
За небольшой отрезок времени с момента образования, в больнице проведена большая организационная работа, осуществляется мониторинг работы психиатрической и наркологической службы, совершенствуется работа по оказанию специализированной помощи, улучшается материальная база больницы, решается остро стоявшая кадровая проблема, улучшилось взаимодействие с муниципальными учреждениями здравоохранения.
Рассматривая становление психиатрической службы Республики, необходимо отметить, что ее развитие во многом диктовалось и диктуется территориально-географическими факторами и низкой плотностью населения. Площадь Республики Алтай составляет 92,6 тыс. кв. км. Более 90% ее поверхности занимают горы. Они рассечены глубокими речными долинами, вдоль которых, в основном, и проживает население. В Республике 10 районов, многие населенные пункты которых на сотни километров удалены от республиканского центра, в котором и расположена единственная в республике психиатрическая больница. В этих условиях она и стала координатором деятельности психиатрической и наркологической службы в республике. В больнице разрабатываются для фельдшеров и врачей районов методические рекомендации, ведется обучение специалистов. Установлено взаимодействие с кафедрой психиатрии Алтайского государственного медицинского университета, совместно с сотрудниками которой начаты научные исследования и работа по повышению квалификации врачебных кадров.
В качестве комментария к сообщению И.Д.Санашевой
Вначале об авторе. Ирина Дмитриевна Санашева — врач высшей категории. В 2005г. возглавила Горно-Алтайский республиканский наркологический диспансер. С 2007 г. главный врач Горно-Алтайской республиканской психиатрической больницы. Главный психиатр-нарколог Республики Алтай.
Как-то так получается, что мы привыкли к историческим относить события глобального плана. Поэтому сообщение И.Д.Санашевой, посвященное в общем то локальной теме — вехам становления психиатрической службы в Республике Алтай, кому-то может показаться обыденным и не заслуживающим внимания. Между тем, любые масштабные дела и обстоятельства слагаются из частностей. И вот эта частность, представленная автором, мне кажется интересной и поучительной.
Эмоциональная сторона комментария. Впервые я побывал в психиатрическом отделении Горно-Алтайской областной больницы в 1985г., когда мы с коллегами из Московского НИИ психиатрии проводили там семинар. Здание, в котором располагалось это отделение, скорее всего, и было «курятником», упоминаемым в сообщении, поэтому нет необходимости останавливаться на его описании. Спустя время, оказавшись в Горно-Алтайске проездом по личным делам и зная, что в нем организована психиатрическая больница, я решил побывать в ней. Отыскивая больницу, я в первый момент не мог поверить, что расположенное на ухоженной территории и современно выглядящее здание, на которое мне указали, она и есть. Таков был контраст между ожидаемым и увиденным.
Теперь, имея уже достаточно прочные профессиональные контакты с врачами больницы и ее главным врачом, врачами районов, могу оценить и положение дел в психиатрии республики.
В первую очередь, хочу отметить, что одна из самых отсталых еще совсем недавно не только в Сибирском регионе, но и в стране психиатрическая служба Республики Алтай функционально, а по ряду позиций и организационно, объединенная с наркологической, динамично развивается. В этом я вижу большую заслугу ее главного специалиста и несомненную заинтересованность и помощь руководства республики.
В труднейшее для медицины в экономическом плане время, когда многие психиатрические учреждения стоят на грани выживания, материальная база психиатрии в республике расширяется и укрепляется, оснащается современным диагностическим оборудованием, что особенно наглядно демонстрирует открытие больницы. Заметно повышается профессиональный уровень врачей, растет их интерес к приобретению знаний. Районы почти полностью укомплектованы психиатрами и психиатрами-наркологами. Большое внимание стало уделяться научной работе, которая до недавнего времени вообще не проводилась. При этом акцент ставится на актуальные для республики аспекты — эпидемиологический и этнокультуральный.
Б.Н.Пивень
Седьмой пироговский съезд
Седьмой Пироговский съезд, прошедший в Москве в конце 2010 г., впервые возобновил традицию двенадцатого и двух последних чрезвычайных Пироговских съездов, традиции свободного критического, независимого от ведомства мнения медицинской общественности, описанной в предыдущем выпуске нашего журнала.
Не случайно, нынешний министр Минздравсоцразвития впервые нарушила традицию непременного присутствия на таких съездах, и предоставленное ей место зияло провалом все дни съезда. Именно провальным было сочтено большинством участников съезда руководство министерства и продвигаемая им реформа здравоохранения, что было прямо записано в резолюции съезда. Все недавно принятые законы в области здравоохранения только ухудшают положение врачей и больных, в частности, закон «Об обороте лекарственных средств» и скандальное отобрание у Россздравнадзора функций за качеством лекарств и госзакупок, результатом чего стало, в частности, снижение ассортимента лекарств в аптеках и рост цен на них. Коррупция, клановость, монополизм, непрофессионализм и административный волюнтаризм определяют современный стиль руководства, остающегося безнаказанным.
Съезд объединил усилия всех крупнейших медицинских общественных организаций на пути возвращения профессиональному сообществу функций, узурпированных министерством. По результатам оглашенного на съезде анкетирования 80 тысяч медиков всех регионов страны 87% отрицательно оценивают проводимую реформу здравоохранения. Таким образом, XIIIсъезд НПА России реалистично уловил и выразил фактическое единодушие не только своих членов, но и членов РОП, и всех медиков страны.
XVI Консторумские чтения
17 декабря 2010 года в Москве в Наркологическом диспансере №1, от 10 утра и до 19 вечера, состоялась XVI ежегодная научно-практическая конференция «Консторумские чтения». Тема – «Психотерапия и мир». Как и прежде, конференция была организована обществом клинических психотерапевтов НПА России (председатель общества – М.Е.Бурно, заместитель председателя – Б.А.Воскресенский). Два первых отделения (с перерывом на чай) – доклады некоторых участников конференции и обсуждения докладов. Третье, вечернее, отделение – традиционный концерт (Психотерапевтический реалистический театр (НПА России, НД №1, Кафедра психотерапии и сексологии РМАПО)). Выступали, как и прежде, пациенты и психотерапевты (художественный руководитель театра – ассистент кафедры, кандидат медицинских наук Инга Юрьевна Калмыкова)
В своем вступительном слове Президент НПА России Юрий Сергеевич Савенко отметил, что психотерапия есть «применение в медицинских целях врачами-психотерапевтами научно-апробированных методов». Эти же методы «в руках священников, психологов, самого пациента есть уже совсем другое». А здесь методы психотерапии восстанавливают целительную коммуникацию личности пациента с личностью врача. Психотерапия — в подлинном смысле индивидуальная работа с больным, тогда как психолог работает с душевно здоровыми.
Психиатр, психотерапевт Юрий Иосифович Полищук в докладе «Психотерпия как искусство, искусство как психотерапия» подчеркнул, что сегодняшнее стремление к стандартизации, в том числе, и в психотерапии, входит в противоречие с древним клиническим положением – лечить не болезнь, а больного. «Психотерапия, будучи медицинской специальностью, врачебной профессией, является в то же время искусством, искусством врачевания. Об этом писали Г.И.Россолимо, Р. Конечный и М. Боухал, А.Ф.Билибин, В.Е. Рожнов. В.В.Макаров от имени Профессиональной психотерапевтической лиги России заявляет: «В России мы рассматриваем психотерапию в ее триединстве: наука, искусство и ремесло». Далее Ю.И. Полищук сказал следующее. «Психотерапия на протяжении всего своего существования включала в себя элементы и средства искусства, способы эстетического воздействия на больных с лечебной целью. При Всемирной психиатрической ассоциации функционируют секции «Искусство и психиатрия», «Литература и психиатрия». Эффективность психотерапии с помощью средств духовной культуры не вызывает сомнений. Подлинное искусство способно коренным образом изменить психическое состояние больного человека, избавить его от переживаний отчужденности, смыслоутраты, одиночества, устранить или смягчить депрессивные и невротические расстройства. В психотерапии наука и искусство дополняют друг друга. Союз медицины и искусства в области психотерапии является наиболее тесным и плодотворным по сравнению с другими областями медицины. Его необходимо дальше творчески развивать как в теории, так и в практике».
Психиатр, психотерапевт Борис Аркадьевич Воскресенский в докладе «О некоторых аспектах творчества Иосифа Бродского (размышления психиатра-психотерапевта)» отметил, что «одной из важнейших в психиатрии, психотерапии и искусстве является категория переживания». «На примерах из произведений И.Бродского была предпринята попытка показать как своеобразие душевной организации, взаимодействуя с изначальной языковой литературной одаренностью, приводит к появлению произведений универсального, непреходящего экзистенциального звучания».
Психиатр, психотерапевт Любовь Александровна Тарасенко в докладе «Об особом «прояснении» своего отношения к жизни, к людям с помощью терапии творческим самовыражением М.Бурно (ТТСВ) у некоторых пациентов с шизотипическим расстройством» рассказала о пациентах, у которых обнаруживалась «особая душевная запутанность в окружающем мире, в отношениях с собой и во взаимоотношениях с другими людьми на фоне переживания одиночества и мыслительной разлаженности». «Разнообразные приемы ТТСВ (здесь, в процессе лечения – М.Б.) обращены к чувству, а не к <…> рассудочному, что помогает пациенту, опираясь на (посильно почувствованные, усвоенные – М.Б.) характеры людей, сосредоточиться на собственном (в сравнении с иным – М.Б.) видении мира, на своем отношении, на своих чувствах, вчувствоваться в себя». Таким образом, психотерапевтическая работа – «разобраться в проблемах» — обращена не к бессознательному, не к логике рассудка, а к чувству, которое уточняется, «проясняется» в различных приемах ТТСВ».
Психиатр, психотерапевт Антон Маркович Бурно в докладе «Негативные эмоции: естественные и проблемные» «предлагает в психотерапевтических целях разделять негативные переживания, предъявляемые пограничным (в отечественном смысле слова) пациентом, на две большие группы: негативные естественные эмоции и субъективно-избыточные, или проблемные эмоции. Первые, хотя и доставляют дискомфорт, субъективно воспринимаются как уместные и само собой разумеющиеся — и способствуют разрешению вызвавшей их ситуации (стимулируют к конкретным действиям). Вторые субъективно воспринимаются как «слишком сильные», «разрушающие», и мешают разрешению вызвавшей их ситуации (блокируют активность или вызывают бесплодную суетливость). Автор считает, что для разрешения психологических трудностей вполне достаточно психотерапевтически «удалить» проблемные эмоции. Докладчик подчёркивает, что естественные негативные эмоции сами по себе (то есть тогда, когда они не «перемешаны» с субъективно-избыточными) воспринимаются в качестве «технической» проблемы или «судьбы» и не вызывают внутреннего психологического конфликта. Автор обнаруживает особое когнитивное содержание проблемных эмоций (представление о том, что можно прямым усилием воли управлять своими чувствами) и кратко описывает методику когнитивной дискуссии».
Татьяна Константиновна Шемякина, психиатр, заведующая отделением Алексеевской психиатрической больницы, Татьяна Викторовна Николаева, клинический психолог, и Наталья Николаевна Катречко, специалист по социальной работе, в докладе «Опыт комплексной психиатрической реабилитационной работы при расстройствах шизофренического спектра» представили «взаимосвязанные методики психотерапевтически-реабилитационной работы в условиях общепсихиатрического отделения». «В комплекс входили музыкопсихотерапия, сказкотерапия, разнообразные формы арт-терапии и художественного творчества, культурно-просветительные мероприятия».
Надежда Леонидовна Зуйкова, психиатр, психотерапевт, в докладе «Из опыта работы в духе клинической психосоматической психотерапии» рассказала о клинической групповой работе с пациентами старше 60 лет, проводимой в Клинике неврозов (г. Москва) под названием «Психотерапия старшего поколения». «Как известно, многие пожилые больные считают, что их жизнь бессмысленна, что они лишь обуза для родственников и общества. Идея группы: каждый пожилой человек (от слова «пожил») несёт в себе бесценный опыт жизни и неиссякаемый ценностный смысл её для своих потомков. Для утверждения этой идеи использовались различные методы психотерапии. Так, применяемые здесь трансактный анализ и рациональная психотерапия, помогают пациентам осознать, что в любом возрасте личность будет тем полноценнее себя ощущать, чем полноценнее будут проявляться и гармоничнее взаимодействовать между собой все три её эго-состояния: детское, родительское и взрослое. А элементы арт-терапии, музыкотерапии, терапии творческим самовыражением, терапии воспоминаниями дают возможность самовыражения и выхода за привычные ограничивающие и повреждающие рамки жизни и наполняют взаимообогощающим опытом и необходимыми навыками. В обстановке круглого стола, пациенты старшей возрастной группы обсуждают понятие содержательной жизни с учётом возраста и состояния здоровья и вопросы о том, как можно, следуя личным предпочтениям и личностным особенностям, сделать свою жизнь эмоционально насыщенной и интересной. В группе создаётся социально-психологическая поддержка ровесников, позволяющая «нормализовать» свой возраст, уменьшить чувство изоляции, разделить неприятные переживания и усилить положительные. В задачу входит и прояснение смысла «осени жизни» и поддержка реалистических намерений сделать жизнь как можно более полноценной. Автор отметила несомненное улучшение душевного состояния пациентов в процессе проведения настоящих занятий и оценила, опираясь на высказывания самих пациентов и лечащих врачей клиники, что представленная «Психотерапия старшего поколения» в подобном интегративном варианте достаточно эффективна и перспективна, позволяет пациентам в комплексе с лекарственной терапией лучше себя чувствовать и конгруэнтно проживать свой возраст».
Психиатр, психотерапевт Андрей Аркадьевич Шмилович в докладе «Поиск путей коррекции стигмы в психиатрии» рассказал: о 1) взаимосвязи стигмы и терапии шизофрении,2) о разновидностях стигмы в психиатрии, 3) о социальной стигме, 4) о путях преодоления социальной стигмы, 5) о возможных путях преодоления семейной стигматизации, 6) о путях преодоления врачебной стигматизации,7) о психофармакологических путях преодоления самостигматизации,8) о психотерапевтических и психосоциальных путях преодоления самостигматизации («реинтеграция «Я» больного, коррекция границ его личности; психотерапевтическая проработка психологических проблем больного, связанных с самостигматизацией ; сепарация «Я» от проявлений болезни, обучение навыкам саморегуляции, совладания с симптомами болезни; выработка позиции дистанцирования от проявлений стигматизации обществом; повышение социальной и коммуникативной компетентности больного; обеспечение больному возможностей социализации, адекватных его состоянию, в том числе в сообществе психически больных ; создание благоприятного микроклимата в семье»).
Психиатр, психотерапевт, онколог Татьяна Витальевна Орлова в докладе «Клинический случай применения терапии творческим самовыражением М. Бурно (ТТСВ) в паллиативной онкологии у пациентки с отказом от противоопухолевого лечения» рассказала о сложной искусной работе с незаурядной пациенткой (реалистоподобный аутистический склад; талантливая поэтесса, в процессе психотерапии стала фотографом-художником). «В последние дни, — сообщает об этой пациентке докладчица, — из предложенных ей предметов природы набрала камней, которые хотела бы «как часть себя» подарить внуку на день рождения. Восхищалась теплым оранжевым цветом сердолика. С благодарностью говорила, что от врачей ей важно внимание и личностные контакты, помощь в гармонизации личного душевного пространства, и она это получила и получает. Была весела и добра ко всем. Умирала легко и беззаботно. Умерла во сне. Была всегда красивой».
Анна Яновна Басова, психиатр, в докладе «Некоторые аспекты поведенческих расстройств при шизофрении» рассказала о «поведенческих расстройствах <..> в русле одного из направлений когнитивного подхода». Дана «комплексная клиническая и психологическая оценка поведенческих нарушений при разных по прогредиентности вариантах расстройств шизофренического спектра».
Софья Даниловна Левина, психиатр, психотерапевт, Людмила Анорбековна Назаренко, клинический психолог, в докладе «Место психотерапевтических техник в комплексном лечении расстройств шизофренического спектра» рассказали, в том числе, следующее. « Мы применяли рационально-поведенческие методики. В рамках этого подхода проводились совместные познавательные беседы с пациентами и их родственниками, межотделенческие мероприятия — кулинарный поединок, постановка спектаклей силами больных. При этом пациенты участвовали в выборе сценария, жюри, распределении ролей, и, таким образом, чувствовали себя полноправными участниками творческого процесса. Использовалась зоотерапия. Больные контактировали со специально обученными собачками, при этом переживая массу положительных эмоций и находя способы их выражения. Участие собачек как бы стирало различия между индивидуальными и групповыми занятиями, придавало обстановке отделения домашнюю теплоту.Из гипносуггестивных методик мы использовали эриксонианский гипноз, поскольку он недирективен, что снижает опасность взаимодействия с бредовой фабулой. Таковы наши склонности и пристрастия, а личность психотерапевта не может оставаться за рамками лечебного процесса. Это обстоятельство нашло свое отражение в большей части руководств по психотерапии, и именно оно делает психотерапию неповторимой и индивидуальной». Доклад сопровождался фильмом о трогательных психотерапевтических отношениях тяжелых душевнобольных с добрыми и нежными к ним таксами.
Галина Николаевна Иванова психиатр, психотерапевт (в прошлом дерматолог), из Волгограда (остальные докладчики были москвичи), в докладе «Артанализ в психотерапии соматических пациентов в условиях центра реабилитации» рассказала следующее. «… Мои пациенты — <…> постинфарктные, перенёсшие операции на сердце, операции на жёлчном пузыре, желудке. Многих из них болезнь настигла в <…> в душевной неудовлетворённости, безысходности”. Интеллектуально сохранные из них «в процессе психотерапии становятся живее, активнее, приосаниваются, выпрямляются». К моему удивлению постинсультные пациенты или совсем отказывались от участия в артанализе, или рисовали незатейливые, бытовые сценки, в которых участвовали многочисленные родные и близкие. Лишний раз убедилась в том, что инсульт чаще случается у самоотверженных психастеников, не привыкших уделять внимание себе, своим страданиям» (может быть, под «психастениками» здесь чаще понимаются тревожные синтонные люди? – М.Б.). Докладчица демонстрировала рисунки больных с разными диагнозами и особенностями характера — на тему «Я и моя болезнь». Болезнь изображалась как живое существо, с которым «надо найти общий язык, подружиться», как «гири, привязанные к ногам», как «злая собака», крокодил, которых надо накормить, «задобрить», как «оса огромных размеров», «червяк, грызущий корни могучего дерева». «Выздоровление сравнивается с восходом солнца и расцветающим цветком». И т.д.
Думается, что и в нынешних Консторумских чтениях (в докладах, ответах на вопросы, обсуждениях-дискуссиях, выступлениях председателей конференции, в психотерапевтическом концерте) отчётливо обнаружились попытки сбережения отечественного психиатрически-психотерапевтического клиницизма, обогащённого , тоже, прежде всего, отечественной, духовной культурой. Об этом думаешь, когда Ю. И. Полищук говорит, что настоящий психотерапевт не обслуживает больных, а служит им с врачебным искусством, соединенным с наукой. И когда Б.А. Воскресенский приводит слова Иосифа Бродского из Нобелевской лекции о том, как именно Бродский понимает «замечание Достоевского, что «красота спасёт мир»», о том, что «зло <…> всегда плохой стилист», понимаешь, что это тоже имеет прямое отношение к подлинной психотерапии.
Семинар пациентских организаций
25 февраля 2011 г. в конференц-зале Московского НИИ психиатрии прошел семинар на тему «Вопросы признания гражданина недееспособным и восстановление дееспособности. Семинар был организован общероссийской общественной организацией инвалидов вследствие психических расстройств и их семей «Новые возможности». Московский офис организации расположен в помещении Института психиатрии Росздрава и его сотрудники работают в тесном взаимодействии с созданным недавно отделением внебольничной психосоциальной реабилитации. Такое объединение усилий общественной организации и специалистов-профессионалов дает хорошие плоды и можно с уверенностью сказать, что социальное восстановление лиц с психическими проблемами и снижение влияния болезни на их семьи постепенно выходит на новый качественно более высокий уровень. В работе отделения предусмотрен большой комплекс различных форм помощи, в том числе развитие навыков самостоятельного проживания, развитие социальных (успешное общение, уверенное поведение и самопредъявление, решение проблем) и трудовых (соблюдение трудовой дисциплины, планирование рабочего времени, взаимодействие с коллективом) навыков, а также кружковая работа (английский язык, компьютерная грамотность, типографское дело, участие в работе литературной студии в обществе самопомощи «Новые возможности»). При этом повышается качество жизни больных и их близких.
Серьезной проблемой для многих людей с психическими расстройствами и их родственников по-прежнему является несовершенство российского института недееспособности. Задуманный как гуманная структура, призванная обеспечить реализацию прав тех людей, которые по своему психическому состоянию оказались беспомощными, он в последние годы превратился в источник серьезных злоупотреблений и нарушений прав граждан с психическими расстройствами, и вызывает справедливые нарекания как внутри страны, так и со стороны международных органов.
Общественные организации не впервые обращаются к обсуждению этой темы, в последние два года НПА России инициировала целую серию круглых столов и конференций, касающихся обсуждения реформы российского института недееспособности с учетом международных рекомендаций. Семинар, организованный «Новыми возможностями» был адресован людям с психическими расстройствами и членам их семей, и перед собравшимися выступили юристы, работающие в области правового законодательства по недееспособности (Дмитрий Г. Бартенев, Психиатрический правозащитный центр, Максим Б. Ларионов, РООИ «Перспектива»), директор Института психиатрии Росздрава проф. В.Н.Краснов и исполнительный директор НПА России Л.Н.Виноградова. Проф. Краснов нарисовал широкую панораму ситуации с правами людей с психическими расстройствами в обществе, обрисовал основные болевые точки в этой области. Адвокат Дмитрий Бартенев и юристы организации «Перспектива» рассказали о правовых последствиях признания гражданина недееспособным и правовых и организационных проблемах восстановления дееспособности. Л.Н.Виноградова рассказала об экспертной практике по делам о недееспособности, о склонности многих судебных экспертов к гипердиагностике недееспособности и основных ошибках при проведении судебно-психиатрических экспертиз. Подобного рода экспертизы, особенно если они проводятся в отношении лиц старческого и преклонного возраста, подчас занимают не более 10-15 минут, а само заключение умещается на 2-3 страницах.
Представители организации инвалидов «Перспектива» отметили особую необходимость в привлечении внимание общества к проблемам людей с психическими расстройствами и обеспечении открытого обсуждения нарушения прав граждан, признанных недееспособностями. С этой целью планируется создание фильма, в котором будут показаны конкретные истории людей с психическими расстройствами. Одна из основных задач здесь — дать слово людям с психическими расстройствами, стимулировать их и их близких на то, чтобы открыто рассказывать свои истории перед камерой и заставить общество обсуждать эти проблемы.
Поездка в Санкт-Петербург
3-5 марта накануне весенних праздников делегация НПА России в составе Ю.С.Савенко, Л.Н.Виноградовой и Н.В.Спиридоновой посетила Санкт-Петрербург с целью установления постоянных контактов с новым председателем Правления Российского общества психиатров, директором Психоневрологического института им. В.М.Бехтерева проф. Н.Г.Незнановым и новым председателем Этического комитета РОП заведующим кафедрой психиатрии и наркологии Санкт-петербургского государственного медицинского университета им. акад. И.П.Павлова проф. Е.В.Снедковым, а также освидетельствования двух пациентов, проходящих лечение в Санкт-петербургской психиатрической больнице № 1 им. Кащенко и санкт-петербургской психиатрической больнице специализированного типа с интенсивным наблюдением по просьбе их адвоката.
В открытой дружественной атмосфере, в ходе обстоятельной и откровенной беседы был обсужден широкий круг проблем, связанных с развитием отечественной психиатрии и конструктивным сотрудничеством РОП и НПА России. Мы убедились в общности наших устремлений и взглядов по основным профессиональным позициям и прониклись глубоким удовлетворением в связи с тем, что руководство Российским обществом психиатров перешло в надежные руки трезво и творчески мыслящего человека, открытого широкому обсуждению актуальных проблем нашего предмета.
В Санкт-петербургской психиатрической больнице № 1 им. П.П.Кащенко (главный врач О.В.Лиманкин), многочисленные новации которой мы уже описывали в нашем журнале, делегация НПА встретилась с врачами больницы и освидетельствовала пациента Л., признанного недееспособным и уже в течение 13 лет с перерывами по 8-10 дней находящегося на лечении в психиатрическом стационаре. В прошлом году его опекун отказался от выполнения опекунских обязанностей, нового до сих пор не назначили, и больница отказывается его выписывать. Пациент и адвокат настаивают на выписке, поскольку считают, что состояние не соответствует критериям недобровольной госпитализации. Комиссия НПА также пришла к выводу, что пациент может быть выписан, но под наблюдение опекуна, поскольку самостоятельно он проживать не может. И дело не в том, что он не может самостоятельно реализовывать свои основные жизненные функции, как пишет больница, оформляя недобровольную госпитализацию по пункту «б» статьи 29 Закона о психиатрической помощи, а в том, что у него резко снижена критика к своему состоянию, и он нуждается в контроле за приемом лекарств. Без этого его состояние может быстро ухудшиться (такой опыт уже был), а он к тому же склонен к приему психоактивных веществ. Главный врач больницы О.В.Лиманкин открыт к переговорам и поиску взаимно приемлемого варианта, но для этого необходима активность отдела опеки, который не торопится осуществлять свои основные функции. Как быть?
В Санкт-петербургской психиатрической больнице специализированного типа с интенсивным наблюдением (главный врач В.Д.Стяжкин) вот уже в течение 9 лет находится на лечении известный в прошлом правозащитник У. Комиссии НПА была предоставлена возможность изучить все документы и освидетельствовать пациента. Комиссия согласилась, что пациент нуждается в продолжении лечения именно в стационаре, поскольку по-прежнему может представлять опасность для себя или других лиц и безусловно может принести иной существенный вред. Теоретически можно было бы ходатайствовать об изменении формы принудительного лечения и переводе его в психиатрический стационар специализированного типа, однако он сам не хочет этого. Действительно, атмосфера и условия пребывания в этой больнице тюремного типа значительно лучше и гуманнее, чем в иных стационарах общего типа.
Больница расположена в здании бывшей тюрьмы и выглядит в целом довольно мрачно. Однако стены зданий талантливо расписаны огромными красочными картинами, которые вселяют дух оптимизма и благоговения пред природой. Автор этих картин – художник –энтузиаст Иванов, который расписал стены вместе с пациентами больницы. Больница рассчитана на 900 человек, на момент посещения ее комиссией в ней находилось на лечении 602 пациента, и главный врач был удовлетворен таким положением дел, поскольку это позволяет улучшить условия пребывания пациентов и индивидуализировать лечение, что особенно важно с учетом контингента больницы. Здесь автоматическое применение стандартов недопустимо и порой опасно. Если исходить из установленных Минздравом норм палатной площади, в больнице следует оставить 380 человек. Больница включает в себя приемное отделение, где некоторое время находятся все вновь поступившие пациенты, лечебные отделения и реабилитационное отделение, куда поступают пациенты, которых готовят к выписке или переводу на другой режим принудительного лечения. В лечебных отделениях имеются палаты на 2-3 человека и большие на 10-12 человек, а также комнаты общего пребывания, где больные могут проводить свой досуг, общаться друг с другом. Пациентам разрешено покупать различные вещи, в том числе видео-технику, которая после выписки владельцев поступает в распоряжении других пациентов. На каждого пациента помимо обычной медицинской истории болезни составляется функциональная реабилитационная история, где отражаются все особенности его жизни и социального функционирования и результаты реабилитационной работы в отделении. На базе больницы работают группы анонимных алкоголиков и наркоманов, которые посещают как жители Санкт-Петербурга, так и пациенты больницы. Конечно, в последнем случае об анонимности можно говорить условно, но работа групп является востребованной и желающим предоставляется возможность их посещать. Ведут группы социальные работники, сами в прошлом страдавшие зависимостью от психоактивных веществ. Один из заместителей главного врача занимается исключительно реабилитационной работой и в его подчинении находятся психологи и психотерапевты, работающие в каждом отделении. Есть лечебно-трудовые мастерские, где больные получают деньги за свою работу. В советские времена в лечебно-трудовых мастерских могли одновременно трудиться до 600 человек, они выполняли заказы механического завода и пациенты неплохо зарабатывали, однако сейчас заказы прекратились, лечебно-трудовые мастерские пришлось сократить, и сейчас там работает не более 60-100 человек.
Внешнюю охрану больницы осуществляют сотрудники ФСИН, которые не подчиняются главному врачу и порой даже вступают с ним в конфликтные отношения. Именно они встречают посетителей при входе в больницу и создают атмосферу тюремного режима. На доске объявлений висит образец заявления о совершении преступления, стены проходной пестрят объявлениями с различными запретами в императивной форме (Не передавать! Не более 15 человек в комнате для свиданий! Не более 2 посетителей к одному человеку! Свидание не может длиться более 1 часа!). сотрудники охраны требуют установить специальное оборудование в комнате для свиданий в виде непробиваемой стеклянной перегородки между пациентом и посетителями и телефонных трубок для разговора и установить глухой забор вокруг прогулочного дворика.
Реабилитационный блок больницы существует с 1960 г., однако в последние годы он был существенно реформирован: появились новые подходы, изменилось отношение к целям нахождения на лечении, к активности самого пациента. В настоящее время реабилитационный блок занимает отдельных корпус, где на двух этажах располагаются отделения, каждое на 55 коек, а на первом этаже – различные помещения для психотерапевтический и реабилитационной работы. В каждом отделении имеются стенды с законом о психиатрической помощи и правилами внутреннего распорядка. Палаты большие – на 10 человек, но пациенты приходят в палату только на время ночного сна, весь остальной день жестко расписан различными занятиями и процедурами. У каждого имеется тумбочка для хранения личных вещей, а в общей кладовой – у каждого свой ящик для продовольственных передач. Там же хранятся сигареты, которые персонал выдает по просьбе больных, но не более 6-8 в день. Администрация больницы не решается ввести запрет на курение и лишь ограничивает количество потребляемого никотина. В туалетных и душевых комнатах сделаны перегородки, так что пациент может удовлетворять свои физиологические потребности в условиях хотя и не полного, но уединения. Разрешено пользоваться мобильными телефонами, за сохранностью которых следит старшая сестра, они выдаются по первому требованию.
Оборудована православная церковь, куда регулярно приходит батюшка и организует совместные молитвы, здесь же совершаются обряды крещения, причащения и исповеди. Местный батюшка строг, может и отказать в исповеди: «Это слишком просто: согрешил и покаялся. Ты сначала подумай». Мусульман и иудеев в больнице существенно меньше, чем христиан, так что пока в регулярных визитах муллы и рабби необходимости нет, но при наличии такого запроса их приглашают из ближайших мечети и синагоги.
Психотерапия начинается с порога. Вас встречает местный любимец кот Васька, которому сделан специальный «Васькин дом». На стенах – стихи, красочные стенды, плакаты: «Нет плохих людей, просто все люди разные», «Нет плохих взаимоотношений, есть неудачные расстояния» и самый директивный «Реабилитация необратима!». Попробуй при таком сопровождении отказаться от занятий в психокоррекционных группах, спортзале, мастерских. Все знакомы с планом психологической работы, которая включает как индивидуальные занятия с психологом, так и групповую психотерапию, направленную на понимание своей болезни, осознание возможностей по ее преодолению, выработку реалистичных и конструктивных планов, гармонизацию своей внутренней структуры и отношений с окружающими. Спортзал оборудован различными снарядами, а во дворе больницы имеется футбольное поле и волейбольная площадка, стоят турники.
В большой комнате для трудотерапии можно заниматься столярными и слесарными работами, выставлены образцы творчества пациентов, портреты пациентов, написанные местным художником. Уходя из больницы, они могут забрать их с собой. Коридоры больницы и помещения отделений увешаны интересно подобранными сериями картин, исполненных больными. Имеется учебная кухня, где пациенты могут готовить еду под присмотром персонала, для некоторых – это первый опыт самостоятельного приготовления пищи, который пригодится, когда они выйдут из больницы. Есть и компьютерный класс, куда администрация собирает списанную технику, давая пациентам возможность получить навыки компьютерной грамотности и освоить информационные технологии. 40-50 человек получают среднее образование в условиях больницы, регулярно приходят преподаватели, оборудован учебный класс. Окончание школы знаменуется специальным праздником вручения аттестатов, к которому готовятся и который отмечают всем отделением. 2 человека заочно учатся в ВУЗе.
В больнице создан доброжелательный психотерапевтический климат, и администрация видит свою основную задачу в лечении и реабилитации пациентов, а не в защите общества от людей с психическими расстройствами. Конечно, тяжесть совершенных пациентами преступлений учитывается, однако тут перестраховкой занимается суд, а не больница. Средний срок пребывания в СПБСТИН – 2 года и 8 месяцев. Причем некоторые уходят потом прямо домой, переводятся на амбулаторное принудительное лечение.
Реабилитационные новации больницы носят деловой практический характер, в них нет ничего показушного.
Семинар в Пскове
15 февраля сего года в Управлении Федеральной службы государственной регистрации, кадастра и картографии по Псковской области состоялся научно-практический семинар «Обеспечение правовых гарантий и реализация прав граждан, признанных недееспособными». По приглашению начальника отдела опеки и попечительства Главного государственного управления социальной защиты населения Псковской области В.В.Черновой на семинаре с докладом на тему: «Правовые основы деятельности органов опеки и попечительства по защите прав и законных интересов граждан, признанных недееспособными» выступила руководитель юридической службы НПА России Ю.Н.Аргунова.
Семинару предшествовало обсуждение органами опеки и попечительства Псковской области в декабре 2010 года пособия Ю.Н.Аргуновой «Права граждан с психическими расстройствами», в ходе которого выяснилось, что некоторые важные законодательные нормы, призванные защитить права недееспособных граждан, в регионе не исполняются, в частности суд не сообщает о вступившем в законную силу решении о признании лица недееспособным в орган госрегистрации, что не позволяет последнему предотвратить совершение неправомерных сделок с недвижимостью недееспособных граждан. Руководство органов опеки и попечительства области обратилось к председателям областного и городского судов с требованием о незамедлительном направлении такой информации за истекший период времени, а также с просьбой провести обобщение судебной практики рассмотрения дел о признании граждан недееспособными, что было частично выполнено.
На семинаре председатель Псковского городского суда Т.П.Синилова доложила, что за 2 последних года было удовлетворено 106 заявлений о признании лица недееспособным. Отказ в удовлетворении заявления имел место по 9 заявлениям, в т.ч. в случаях, когда эксперты в своих заключениях не смогли прийти к определенным выводам и рекомендовали проведение стационарной СПЭ.
Президент Нотариальной палаты Псковской области В.К.Николаева в своем выступлении отметила трудности, которые возникают у нотариусов не только при удостоверении документов формально дееспособных (но вызывающих сомнения в части их психического состояния) граждан, но и при осуществлении нотариальных действий от имени недееспособных граждан их опекунами. Нотариусы, по ее словам, не имеют доступа к базе данных о лицах, признанных недееспособными. Неизвестно также, в какой именно суд следует направлять запрос, поскольку гражданин мог быть признан недееспособным любым судом. Наибольшую сложность вызывает оформление завещаний, т.к. большинство завещателей – лица пожилого возраста, и они, следовательно, входят в группу риска. Докладчик поделился методами своей работы по выявлению дееспособности граждан, участвующих в сделках.
С докладом на тему: «Взаимодействие органов опеки и попечительства с органами и организациями по защите прав и интересов недееспособных граждан» выступила начальник отдела опеки и попечительства Главного государственного управления социальной защиты населения Псковской области В.В.Чернова. Как показала проведенная ею проверка, 90% личных дел недееспособных подопечных недоукомплектованы, в личных делах недееспособных, находящихся в ПНИ, как правило, отсутствует решение органа опеки о помещении лица в ПНИ, принятое на основании заключения врачебной комиссии с участием врача-психиатра, как того требует ст.41 Закона о психиатрической помощи. Нерешенным, по мнению докладчика, является вопрос о том, кто должен осуществлять функции законного представителя ребенка, родившегося у недееспособной матери. Чтобы ребенок смог получить пособие, нужно признать его ребенком, оставшимся без попечения родителей, т.е. в данном случае ограничить такую мать в родительских правах, что не всегда можно считать обоснованным.
Неясным также, по мнению В.В.Черновой, является вопрос о том, как следует поступать органу опеки и попечительства при защите прав несовершеннолетнего при отчуждении квартиры, сособственником которой он является, если он в силу психического расстройства не способен выразить свое отношение к такой сделке.
Организаторы семинара, на котором присутствовали представители органов опеки и попечительства населенных пунктов Псковской области, руководство Псковского отделения Ассоциации юристов России, проявили большую искреннюю заинтересованность в поиске решений правовых вопросов недееспособности и опеки, а также в сотрудничестве специалистов в данной сфере по выработке практических рекомендаций. НПА России, в свою очередь, выражает готовность к такому сотрудничеству.
Ю.Н.Аргунова
Обитатель Венеры
И.Б.Якушев (Северодвинск)
«Я позабыл имя той потаскухи. Да что
уж там! Припомню на Страшном Суде».
Ш. Бодлер «Дневники».
Писатель умер в психиатрической лечебнице доктора Бланша в 1893 году. Неуклонно прогрессировавшая болезнь разрушила его личность. Последний год жизни прозаика ничем не напоминал о скандальной популярности парижского бонвивана, «вульгарность» произведений которого не мешала их высоким тиражам.
В то время как газеты регулярно печатали бюллетени о его здоровье, писателю казалось, что «соль сделала три отверстия в его черепе, и мозг вытекает через них» [1, 466] Он видел на полу «насекомых, извергающих морфий на большое расстояние» [1, 464]. Он втыкал в землю ветку, говоря: «На следующий год здесь вырастут маленькие Мопассаны» [1, 466]. Он воображал себя соленым овощем. Он советовал папе Льву XIII «сооружение таких могил, где холодная и горячая вода обмывала бы мертвые тела, а оконце в куполе мавзолея позволяло бы общаться с покойниками…» [1, 465]. Он требовал, чтобы двери в его комнату были постоянно открытыми – «чтобы дьявол мог уйти из нее» [1, 464]. Он удерживался от естественных отправлений, так как «в моче бриллианты», и он их «никому не отдаст…» [1, 467]. А после того, как у него несколько раз (25 марта, 25 апреля и 25 мая 1893 года) повторились приступы эпилептиформных судорог, по продолжительности (около шести часов) напоминающие эпилептический статус, его удавалось покормить только с ложки.
Открутим киноленту этой трагедии к самому началу, вернее почти к началу, ибо день внедрения болезни в организм писателя сейчас установить невозможно.
От момента проникновения в организм бледной спирохеты до развития клинической картины проходит немалый срок. Еще больше времени проходит от заражения до развития прогрессивного паралича с его шокирующей клинической яркостью, сопровождающейся неизменной деградацией личности. Эйфорическая бравада 27-летнего человека, написавшего приятелю: «У меня сифилис, наконец-то настоящий, а не жалкий насморк… нет, нет, самый настоящий сифилис, от которого умер Франсуа I» [3], еще не сменилась депрессией, бредом, мигренями и глазной патологией. А пока что писатель гордился своими достижениями на этом поприще больше, нежели литературными успехами.
То, что мы знаем достоверно, — история этой болезни началась на заре 80-х годов позапрошлого века с частых головных болей — по типу мигренозных, приступов бессонницы и страшной болезни глаз, вынуждающей все больше времени отдыхать в темноте. К 1885 году правый глаз писателя не переносит даже минутного напряжения. Приступы мигрени сопровождаются потерей кожной чувствительности рук и спины. Утомляемость и раздражительность принимают тревожные размеры. К невропатологической симптоматике присоединяется и психопатологическая. То во время прогулки в окрестностях Грасса он встречает привидение, то ему кажется, что рыбное филе, съеденное за завтраком, попало в легкие, и он от этого умрет…
В 1887 году выходит сборник рассказов писателя «Орля». Одноименный рассказ – дневник человека, постепенно теряющего рассудок. Удивительно тонкий самоанализ ощущений героя, несомненно, принадлежит автору. Несомненно и то, что сама психопатологическая симптоматика ему знакома.
От едва приметных зарниц, предвещающих развитие заболевания: «Последние дни меня немного лихорадит, как-то неможется, вернее, тоскуется» [4, 326], автор ведет своего героя через неуклонное прогрессирование болезни, в которой все большее место занимает сначала безотчетный, беспричинный страх: «Мне страшно… Чего?… До сих пор я не знал никаких страхов… Распахиваю шкафы, заглядываю под кровать… и прислушиваюсь… прислушиваюсь… К чему?…» [4, 327]. Затем к страху присоединяется бредовая настроенность. Герою рассказа начинает казаться, что его кто-то преследует, «крадется след в след так близко, что вот-вот коснется…» [4, 328]. Временные спонтанные улучшения состояния носят относительный характер, так как сопровождаются раздражительностью и беспричинными перепадами настроения.
То, что происходит с героем рассказа писателя на данном этапе, носит в психиатрии название феномена «воплощенного присутствия», который в немецкоязычной науке получил наименование «Das Anwesencheit» (К. Ясперс, 1923 год). Французская психиатрия это явление называла «Sentiment de presence». Для него характерно ощущение присутствия постороннего существа в непосредственной близости от больного. Эти состояния возникают при непомраченном сознании, сочетающемся с одиночеством больного в замкнутом помещении (например, дома), реже – на открытом пространстве. Воплощенное присутствие отличается от истинных галлюцинаций отсутствием факта восприятия без наличия объекта, а от бреда – отсутствие непреложной уверенности в своей правоте, что заставляет больного прибегать к поискам подтверждения своей правоты. (Персонаж рассказа «Орля» начинает в связи с этим «проделывать опыты», в которых ставит продукты на стол, ожидая, что с ними будет; исчезнут они или нет: «Хочу понять, действительно ли я сумасшедший» [4, 339]).
Суть феномена несводима к чувственному обману, так как чувственный-то элемент при этом напрочь отсутствует. Феномен присутствия может быть связан с галлюцинаторными симптомами, которые иногда называются «галлюциноидами». Их отличает ирреальность, незавершенность, нечеткость: тени, силуэты, которые, являясь неуловимыми, исчезают при попытке пристально в них вглядеться: «…я перемахнул через всю комнату с единственным желанием схватить его, задушить, убить!.. Но тут кресло опрокинулось, точно кто-то успел отбежать в сторону… стол покачнулся, лампа упала и погасла, окно захлопнулось, как будто ночной вор, застигнутый врасплох, выскочил из него, обеими руками ухватившись за створки…» [4, 343-344].
Некоторые исследователи полагают, что галлюциноиды занимают промежуточное положение между истинными (проекция вовне) и псевдогаллюцинациями (связь с патологией мышления, отсутствие ассимиляции с внешним антуражем, ирреальность, независимость от органов чувств). Нередко этот феномен приобретает сходство с экстракампинными галлюцинациями, так как «образы» видятся вне пределов полей зрения или на их периферии: «… у меня появилось чувство, нет, уверенность, что он тут, рядом, что он читает через мое плечо, почти касаясь уха» [4, 347].
Некоторые исследователи очень остроумно считают данный феномен «оживлением архаической психопатологии», «психиатрическим атавизмом», и что он обнаруживает патологию первой сигнальной системы при филогенетическом недоразвитии второй. При этом данная симптоматика трактуется, как «нарушение границ ареала обитания (собственно симптоматика присутствия)… В этом контексте зрительные галлюциноиды и собственно Anwesencheit следует трактовать, как оживлении сигналов о вторжении противника на территорию обитания, а гаптические (схватывания) галлюцинации–как оживление сигналов о нападении противника на индивида» [2]. («…какая-то потусторонняя сила наваливается на меня, останавливает, загораживает дорогу, велит повернуть назад» [4, 340]). Появление же такого клинического феномена свидетельствует о том, что «…архаичные мозговые механизмы оживились перед началом развернутых психопатологических картин галлюцинаторно-параноидной, парафренной и аффективно-бредовой структуры» [2]. Все так и происходит.
Менее, чем через два месяца от начала болезни герой «Орля» начинает галлюцинировать: «…стебель одной из роз вдруг склонился, словно его пригнула незримая рука, а затем сломался… Потом роза описала кривую – казалось, кто-то поднес ее к лицу понюхать…» [4, 339]. Еще через три месяца происходит кристаллизация бреда: «…рядом со мной существует кто-то невидимый… он пьет воду и молоко, дотрагивается до вещей, поднимает их, переставляет с места на место, то есть вполне материален, хотя и неуловим для наших органов чувств…» [4, 339]. Этот «кто-то» вселяется в хозяина дневника – автора рассказа и «диктует… все поступки, все мысли, все движения!» [4, 341]. Попытки нейтрализовать «невидимку», избавиться от него и даже убить его – безуспешны.
Наконец бред становится глобальным, планетарным, всеобъемлющим: «Царству человека настал конец. Он пришел: тот, кого предчувствовали охваченные первобытным ужасом наши простодушные предки…» [4, 344]. Дальнейшее поведение больного в учебниках психиатрии квалифицируется как «преследуемый преследователь». Установление железных жалюзи и решеток на дверях сопровождается идеей уничтожения «невидимки», и автор дневника поджигает дом, но это не избавляет больного от бреда. Рассказ завершается фразой: «… мне остается одно – убить себя!» [4, 350].
«Взгляните, Франсуа, что я сделал! Я перерезал себе горло… Это уже чистое безумие…» [1, 463]. Последняя фраза уже не из рассказа – из воспоминаний о его авторе.
После попытки самоубийства (07 января 1892 года) писатель помещен в лечебницу доктора Бланша в Пасси. Рану на шее удалось залечить, но дальнейший распад личности принимает катастрофические темп и масштаб. Незадолго до смерти литератор перестает общаться с окружающими, недовольно отворачиваясь от них при попытке разговора. Воспоминания о нем в этот период жизни [1, 467]. описывают человека с лицом землистого цвета, сгорбленными плечами и полуоткрытым ртом. Не обращая внимания на происходящее вокруг, не реагируя на обращенную к нему речь, он беспрестанно поглаживает свой подбородок… То, что происходит на Земле, больше не интересует его. Другая планета завладела разумом, телом и душой писателя.
Кинолента неотвратимо движется к финальным титрам: «В роли писателя Ги де Мопассан».
Симптоматика тяжелого поражения нервной системы при сифилисе на протяжении многих лет была клиническим раритетом. Студенты медицинских ВУЗов, да и многие врачи с приличным стажем знали клинику этого заболевания сугубо теоретически. Наполеоны в газетных треуголках и Габсбурги с орденами из жестяных крышек, как казалось, канули в прошлое – вместе с пирогенной терапией этого заболевания путем прививки малярии. Однако, если судить по статистике кожно-венерологических диспансеров, количество случаев заболевания сифилисом растет в геометрической прогрессии. При этом надо иметь в виду и то, что люэса неучтенного (нелеченного или леченного плохо, «подпольно»), очевидно, еще больше. Все это крайне печально, так как неминуемо приведет к ренессансу прогрессивного паралича уже через несколько лет. Первая в истории психиатрии самостоятельная нозологическая единица возвращается в психиатрические стационары в виде полузабытой диковинки.
Сифилис – болезнь, которую в XVIII-м веке называли «французской». Ее последствия в виде прогрессивного паралича имеют все шансы в XXI-м веке получить наименование «русской болезни».
Литература:
1. Бунин И.А. Собрание сочинений: в 9 томах. / И.А. Бунин. — М.: Художественная литература. 1967. Т. 9. – С. 463-467.
2. Калинин В.В. Симптоматика воплощенного присутствия как предвестник развернутых психозов у больных шизофренией. / В.В. Калинин. // Психиатрия и психофармакотерапия. Т. 04. № 5. 2002. — С. 15-23.
3. Лану А. Мопассан. / А. Лану. — Москва. 1997. — С. 134.
4. Мопассан Г. де Собрание сочинений: в 7 томах. / Г. де Мопассан. – М.: Правда. 1977. — С. 326-328, 339-341, 343-343, 347, 350.
Как сказать
Сэмюэль Беккет
безумие –
безумие что от –
что от –
как сказать –
безумие что от сего –
начиная от –
безумие начиная от –
учитывая –
безумие учитывая что от сего –
увидев –
безумие увидев это –
это –
как сказать –
вот это –
вот это вот —
это вот –
все вот это вот –
безумие учитывая все это –
увидев –
безумие увидев все вот это вот что от –
что от –
как сказать –
видеть –
предощущать –
верить предощущать –
желание верить предощущать –
безумие что от желания верить предощущать что –
что –
как сказать –
и где –
что от желания верить предощущать что где –
где –
как сказать –
там –
вот там –
вдали –
вдали там вон там –
едва –
вдали там вон там едва что –
что –
как сказать –
увидев все это –
все вот это вот –
безумие что от того что видеть что –
предощущать –
верить предощущать –
желание верить предощущать –
вдали там вон там едва что –
безумие что здесь от желания верить предощущать что –
что –
как сказать –
как сказать
29.10.1988
Перевод Марка Дадяна
Рекомендации
- Гуссерль Эдмунд. Логические исследования, т. 2, ч. 1. Исследования по феноменологии и теории познания. – М., 2011 (перевод монографии, в которой излагается феноменологический метод)
- Шпет Густав. Философия и наука. – М., 2010
- Марьон Жан-Люк. Перекрестия видимого. – М., 2010
- Петровская Елена. Теория образа. – М., 2010
* * *
- Эйнштейн о религии. – М., 2010
- Лэнгле Альфред. Виктор Франкл. Портрет. – М., 2011
- Михайлов И.А. Макс Хоркхаймер. – М., 2010
- Арсенов Олег. Григорий Перельман и гипотеза Пуанкаре. – М., 2010
- Черчилль Уинстон. Мои великие современники. – М., 2011
* * *
- Малиновский Бронислав. Секс и вытеснение в обществе дикарей. – М., 2011
- Лакан Жак. Семинары. Кн. 10. Тревога. – М., 2010
- Кампер Дитмар. Тело, насилие, боль. – СПб., 2010
- Налимов В.В. Облик науки. – СПб. – М., 2010
* * *
- Дарецкий Л.И. Живопись и медицина. – М.,2010
- Попов Гавриил. Русская народно-бытовая медицина. – Рязань, 2010
* * *
- Белый Андрей. Линия жизни. – М., 2010
- Сотникова Наталья. Кучинский календарь Андрея Белого. – М., 2010
- Талалаевский Игорь. Коломбина, Пьеро, Арлекин… Любовь Блок – Александр Блок – Андрей Белый: привал комедиантов. – СПб., 2010
- Нерлер Павел. Слово и «дело» Осипа Мандельштама. Книга доносов, допросов и обвинительных заключений. – М., 2010
- Гинзбург Лидия. Проходящие характеры. Проза военных лет. Записки блокадного человека. – М., 2011
- Иванов Георгий, Одоевцева Ирина, Гуль Роман. Тройственный союз (переписка 1953-1958) – СПб., 2010
- Быков Роллан. Я побит – начну сначала! Дневники. – М., 2010
- Ходорковский Михаил. Статьи, диалоги, интервью. – М., 2010 (в частности, «Россия в ожидании суда»)
* * *
- Мещеряков А.Н. Япония в объятиях пространства и времени. – М., 2010
- Михайлов А.Д. От Франсуа Вийона до Марселя Пруста. – М., 2010
- Литературная матрица (учебник, написанный писателями), в 2 томах – СПб. – М., 2010
- Варламов Алексей. Андрей Платонов. – М., 2011
Abstracts of scientific works of Independent Psychiatric Journal (IPJ), 2011, 1
TO 120-th ANNIVERSARY OF OSIP MANDELSTAM and 90-th ANNIVERSARY OF THE SERBSKI STATE CENTER FOR SOCIAL AND FORENSIC PSYCHIATRY
One of the organizers of the Serbski State Center for social and forensic psychiatry prof. E.Krasnushkin in 1931 initiated sharp narrowing of the number of exculpated psychopaths from 46,5% to 3%. Having examined Osip Mandelstam in 1938, who in 1934 suffered from reactive psychosis E.Krasnushkin diagnosed psychopathia, and sent the poet to his ruin.
TO 90-th ANNIVERSARY OF PROF. A.K.ANUFRIEV, THE MOSCOW RESEARCH INSTITUTE OF PSYCHIATRY AND THE SERBSKI STATE CENTER FOR SOCIAL AND FORENSIC PSYCHIATRY
Prof. Anatoli Anufriev – unsurpassed master of clinical psychopathological studies, for a longtime worked in all three central psychiatric establishments of the country and in the last two years of his life was the active member of the Independent Psychiatric Association of Russia.
CRISIS OF SCIENTIFIC RATIONALISM AS A CULTURAL BACKGROUND OF EMERGENCE AND DEVELOPMENT OF ANTI-PSYCHIATRY (PART 1)
P.D. Tischenko
Anti-psychiatry is a partial manifestation of crisis of scientific rationality, transfer from monologism to dialogism, to dialogues of procedures of explanation and understanding, benevolent attitude to a different trend of thought.
Key words: anti-psychiatry, scientific rationality
THE END OF EPOCH OF DOCTORING
V.D.Topolianski
It is shown how narrow professionalization of medicine and new technologies lead to formalization, technologization and mechanization of the art of doctoring, destroying it humanistic base. The new generation of doctors has been raised by this acquisition of consumer society. It is the end of the epoch of doctoring.
Key words: contemporary history of medicine, technologization, commercialization
POSITION OF THE IPA OF RUSSIA CONCERNING SUBSTITUTION THERAPY
Almost unanimous negative attitude of Russian psychiatrists and narcologists to substitution therapy of drug addicts and its ban in Russia is based on identification of old and new substitution therapy. The latter one requires substantial financing, which in combination with high level of corruption makes such therapy premature. However, experience of such therapy should be actively studied.
SUBDEPRESSIVE CONDITIONS AT CHRONIC ALCOHOLISM
Yu.E.Varfolomeeva
Broad prevalence of depressive disorders among patients with chronic alcoholism necessitates early revelation of sub-depressive conditions during relief of alcohol abstinence syndrome and prescription of adequate therapy by antidepressants. It is shown that assignment of antidepressants as drugs suppressed attraction to alcohol pathogen is pathogenetically reasonable on each stage of treatment of alcohol addiction.
Key words: pathological attraction to alcohol, depressive disorders at alcoholism
PATHOCHARACTEROLOGICAL AND PSYCHOPATHOLOGICAL PREMORBID OF PATIENTS WITH SCHIZOPHRENIC SPECTRUM PSYCHOSIS PROVOKED BY PSYCH-TRAUMATIC EFFECTS
A.A.Shmilovich
It was shown on 320 inpatients with schizoaffective disorder and paranoid schizophrenia that premorbid of patients whose psychosis was provoked by psycho-traumatic effect was characterized by definite predominance of epileptoiod, psychasthenic, hysteric and cycloid features of character as well as intention to overestimated ideas, while patients with unprompted psychosis of schizophrenic spectrum demonstrated prevalence of hysteric disorders and endoreactive dysthymia. The conclusion has been done that high proportion of pathocharacterological characteristics of erethitic circle, psychogenic neurotic disorders and endoreactive depression in premorbid of patients, whose psychosis was provoked by psychotraumatic influence, indirectly indicates original reactive lability of these patients and in some degree predisposes to psychogenic induction of endogenous psychosis.
Key words: premorbid character, psychogenic induction
UNUSUAL FORM OF DISSIMILATION OF ALCOHOLISM
A.Magalif
Unusual form of dissimulative behavior of patients in the second stage of chronic alcoholism is described on concrete examples. The interpretation from the point of view of transact analysis is presented.
Key words: chronic alcoholism, dissimulative behavior, internal personal conflict, transact analysis

