![]() Скачать №4 2014 г. в формате PDF
Скачать №4 2014 г. в формате PDF
СОДЕРЖАНИЕ
25-летие членства НПА России в WPA
К 25-летию борьбы за независимую судебно-психиатрическую экспертизу
- Обязательное условие обеспечения научной обоснованности и объективности психиатрической экспертизы (1991 г.) – Б.А.Протченко, А.И.Рудяков
- Открытое письмо главному психиатру Минздрава России проф. З.И.Кекелидзе
Актуальные проблемы психиатрии
- Психическое и соматическое – мнимый дуализм – В.Д.Тополянский
- О природе аутоперсонамнезии – клинический пример — А.Я.Перехов, П.Б.Крысенко, Н.И. Никитенко (Ростов-на-Дону)
Клинические разборы
- Шизотипическое расстройство – проф. М.Е.Бурно, Л.А.Малькова
Психиатрия и право
- Право прокурора на получение сведений, составляющих врачебную тайну — Ю.Н.Аргунова
- Помощь в реализации дееспособности людей с ментальной инвалидностью в свете новой редакции Гражданского кодекса Российской Федерации – Д.Г.Бартенев (Санкт-Петербург)
Социальная психиатрия
- Размышления о существе и общественной значимости конформности и конформизма – Б.В.Воронков (СПб)
- Электро-судорожная терапия: осведомленность, опыт и отношение больных шизофренией — Е.Б.Любов и группа исследователей
- Удовлетворенность трудом медицинских работников психиатрических больниц и определяющие ее факторы – Т.Г.Светличная, Е.А.Смирнова (Архангельск)
Из досье эксперта
Обзоры
- Аутизм у детей: эпидемиология (обзор) – В.Е.Каган (Берлин, ФРГ)
Отклики, рецензии
- К вопросу об освещении истории отечественной психиатрии
- Российско-украинские психиатрические связи
- Еще дальше в советское прошлое
- По поводу статьи «О некоторых проблемах отечественной наркологии»
Хроника
- XVI Конгресс ВПА в Мадриде
- Контроль за оказанием медицинской помощи в местах принудительного содержания: возможности общественных наблюдательных комиссий
- Снова: «карательной психиатрии не было» и: «она должна быть»
Психопатология и творчество
25-летие членства НПА России в WPA
Объясняются основания принятия НПА во Всемирную психиатрическую ассоциацию и ее успешной деятельности, вопреки всем разнообразным препятствиям.
Ключевые слова: история постсоветской психиатрии, Независимая психиатрическая ассоциация, Всесоюзное общество психиатров
17 октября 1989 года на Генеральной ассамблее IX конгресса WPA в Афинах НПА России была единогласно (при 6 воздержавшихся) избрана действительным членом Всемирной психиатрической ассоциации.
Для отечественной психиатрии это было поистине историческое и, казалось, неожиданное событие. Впервые при советской власти общественная, т.е. образованная снизу, а не по выбору министерства, организация вышла на международный уровень, не управляемая и даже не направляемая партийными и иными инстанциями. Нас часто спрашивали: «Как вас, маленькую группу, спустя всего полгода после основания могли принять в ВПА?». Конечно, здесь сыграли немалую роль и наша репутация, и наша деятельность, и наша позиция.
Среди учредителей ассоциации – известный диссидент-правозащитник автор «Карательной медицины» (1979) Александр Подрабинек, осужденный за свою книгу в общей сложности на 8,5 лет, член знаменитой «Рабочей комиссии по расследованию использования психиатрии в политических целях при Московской группе содействия выполнению Хельсинских соглашений в СССР» (1977-1981). Средства НПА предоставил психиатр, консультант этой «Рабочей комиссии» Анатолий Корягин, осужденный на 12 лет и лишенный кандидатской степени по психиатрии за публикацию за рубежом итогов этой своей деятельности — «Пациенты поневоле» (1981). Выпущенный под влиянием международных протестов в Швейцарию, как политэмигрант, он был выбран почетным членом Американской, Британской, Нидерландской и Всемирной психиатрических ассоциаций и награжден премией имени Фритьофа Нансена. Выступать на Конгрессе в Афинах мы уполномочивали Семена Глузмана, прославившегося своей заочной экспертизой по знаменитому делу генерала Петро Григоренко и заплатившему за это 10-ти летним сроком. Наконец, в наших рядах был Семен Гурвиц, подготовивший психиатрическую часть вопросов для адвоката генерала Григоренко Софьи Калистратовой. Деятельное участие этих широко известных людей в нашей ассоциации не могло не вызвать доверия.
Но главным залогом успеха был сам дух Времени1. Важно понимать, что все развитые страны и уж конечно все советологи, которые рисовались нашим прежним режимом в образе коварного врага, на деле с бόльшей надеждой, тревогой и сочувствием следили за судьбой демократических преобразований в нашей стране, чем иные наши демагогические ревнители этих преобразований2. В нашем случае определяющим было не количество членов, не массовость, а достойная программа активно осуществляемых действий. Важную роль сыграло приглашение на наш трехдневный учредительный съезд делегации американских психиатров, как раз находившейся тогда в Москве. Уровень съезда и намеченная программа произвели должное впечатление.
Прием в ВПА заставил всех обратить серьезное внимание на нашу первую образовательную программу в 1992 году, и она произвела сильное впечатление своей содержательной наполненностью, как до этого на учредительном съезде на американскую делегацию. Это было реальное восполнение пробелов отечественной психиатрии, да еще в унисон с ее традиционной клинической направленностью, и в силу цельности охвата и конгруэнтности клинической пропедевтики и ее теоретико-методологической основы – феноменологического метода, серию лекций о котором прочитала ведущий отечественный специалист по феноменологии Гуссерля проф. Н.В.Мотрошилова. Это положило начало последующим разнообразным интердисциплинарным семинарам. Вульгарное понимание феноменологического метода, как основная прореха современной психиатрии, — по-прежнему наиболее актуальная собственно профессиональная проблема. Эта наша громко заявленная позиция привела к переводу всех психиатрических работ Карла Ясперса, заложившего прочный парадигматически новый фундамент нашего предмета.
Главные психиатры Минздрава СССР и РСФСР вначале не могли поверить, что выдающийся клиницист проф. А.К.Ануфриев – любимец А.В.Снежневского – вошел в члены НПА, и атаковали его расспросами. Между тем, Анатолий Кузьмич, с которым у нас задолго до этого сложились дружеские отношения и который целиком разделял программу Ассоциации, был одним из первых ее активных членов. Его статьей «Антипсихиатрия по-нашенски» открывался первый выпуск вестника НПА – Независимый психиатрический журнал 1991 года. Он участник нашего первого образовательного семинара 1992 г., на котором взялся провести несколько клинических разборов, что стало для нас важной формой деятельности. Мы специально начали свое регулярное издание с антипсихиатрии, чтобы отмежеваться от тех, кто отождествлял психиатрию с ее использованием в немедицинских целях.
В результате, почти все участники первого семинара – известная профессура со всей страны и многие главные врачи крупных психиатрических больниц стали членами ассоциации.
Но у иных само именование «независимая» вызывало раздражение — в нем видели выпад против себя: «А мы что, зависимые что ли?». А в том, что нас не раздавили, усматривали наличие какой-то крыши, без которой такое не мыслилось. И это действительно так. У нас была и сохраняется самая надежная крыша. Это наличие не только в обществе, но даже на всех этажах власти, немалого числа людей, сочувствующих таким как мы, понимающих, чего стоит специалист, лишенный профессиональной независимости. А стремление к ней – естественное чувство настоящего профессионала. Нас поддерживал даже один из членов ЦК КПСС – Отто Лацис, благодаря которому в журнале «Коммунист» появились две высоко значимые публикации ведущих юристов в области психиатрии А.И.Рудякова и Б.А.Протченко, ставших юрист-консультантами ассоциации. В трудные 1990-е годы наш журнал поддерживал Минатом, как в 1950-е – генетиков. И это повторялось на протяжении всей нашей деятельности.
Однако, наряду с этим, нас всегда сопровождало и диаметрально противоположное отношение. С момента принятия в ВПА на нас обрушился целый каскад всевозможных провокаций: активная попытка захвата руководства внедренными агентами спецслужб, а когда это не удалось, создание под нашим именем подставной организации, в которой психиатров первоначально вообще не было, но которую скоропалительно зарегистрировал Минздрав СССР и которая два года морочила голову ВПА, пересылая туда письма больных, а также предохранение от неоднократных судебных исков другой мошеннической организации, которая за деньги выдавала справки о психическом здоровье, широковещательно идентифицируя нас с ней. А в дальнейшем — торпедирование наших зарубежных поездок, подмена текстов в сборниках, выключение микрофонов при наличии иностранных гостей, попытки дезорганизации наших мероприятий, выемка документов, вызовы в следственный комитет Генеральной прокуратуры и хамские допросы по лживым доносам, угрозы по телефону, шантаж со стороны известных людей, попытки диффамации политиканствующим менеджером «Женевской инициативы», обслуживающим все стороны, издевательские требования Минюста и двухлетняя судебная тяжба с ним, явно спровоцированный налет на квартиру за день до поездки на завершающее заседание суда в Ростове-на-Дону по делу полковника Ю.Буданова и т.д.. Наконец, нас на пушечный выстрел не подпускали к финансовым источникам (наши образовательные программы, лекции и наши издания) и фармакофирмам, которые поддерживают журналы и конференции государственной психиатрии. Это усугублялось и нашим наивным чистоплюйством в этом отношении. За каждым из приведенных упоминаний — яркие конкретные истории3.
Но все это имело и свой позитив по принципу «хороша только гонимая церковь», тогда она чиста.
17 октября 1989 года не только наш юбилей: если НПА, как рожденная новым духом времени, была сразу принята действительным членом ВПА, то Всесоюзное общество психиатров на этом конгрессе было принято условно до выполнения пяти условий: признания злоупотреблений психиатрией, реабилитации пострадавших, принятия закона о психиатрической помощи, смены руководства и принятия инспекций. Возглавлявшему делегацию Всесоюзного общества, опытному дипломату Юрию Решетову удалось уверить Генеральную ассамблею в парадоксальной идее: мол, испытательный срок будет действеннее в случае приема до, а не после исполнения этих условий4. В результате, делегация вернулась из Афин в такой эйфории, что уже сходя с трапа самолета, отрицала факты злоупотреблений психиатрией. А отпраздновав в Доме кино принятие в ВПА, руководство Всесоюзного общества отправило руководству ВПА беспрецедентную просьбу: изменить стенограмму, написав вместо «злоупотребления имели место» — «могли иметь место», что вызвало естественную отповедь. Хотя заверения, данные в Афинах, не были опубликованы в Советском Союзе в доступных изданиях, их все же старались выполнить. Они не были для руководства страны новостью, к ним заранее готовились. Еще за год до этого, в январе 1988 года, был принят на редкость прогрессивный, как «революция сверху», Указ Верховного Совета СССР «О порядке оказания психиатрической помощи», психиатрические спецбольницы были переданы из системы МВД Минздраву, а академик Г.В.Морозов внезапно в момент перевыборов председателя Правления на последнем VIII съезде Всесоюзного общества в октябре 1988 года был снят с голосования и заменен Н.М.Жариковым, хотя остался почетным председателем. В 1990 году Г.В.Морозов был снят с поста директора Института судебной психиатрии, который возглавлял 32 года (с 1957), но остался почетным директором Института.
Также половинчато были исполнены и другие условия. Реабилитация пострадавших ограничилась снятием с психиатрического учета 1,5 – 2 миллионов человек, чему предшествовали упорные попытки спешно созданной Этической комиссии Всесоюзного общества дискредитировать нашу экспертную деятельность, пока в совместных заседаниях и по итогам ее собственной деятельности не был получен тот же результат. Исковерканные судьбы в счет ею не брались.
Также и в разработке первого в истории отечественной психиатрии закона о психиатрической помощи НПА, благодаря своему статусу, приняла весомое участие. Окончательно согласованный после бурных дискуссий текст закона был незаконным образом подпорчен, но все же сохранил в обеих редакциях международный правовой минимум.
Всевозможные препятствия чинились и приезду инспекции ВПА, которая все же преодолела их и после трех недель напряженной работы представила доклад, подтвердивший все положения нашего меморандума. Этот доклад, представленный на сессию исполкома ВПА (в дни путча в Москве) послужил основанием для ликвидации не только провокационной одноименной с нами организации, активно поддерживаемой Минздравом СССР и Всесоюзным обществом, но и решению об аннулировании в октябре членства Всесоюзного общества психиатров.
26 октября 1991 года Всероссийское общество психиатров приостановило членство во Всесоюзном обществе и конституировалось как самостоятельная организация (председатель проф. В.В.Ковалев), которая и была принята в ВПА. В Устав Российского общества психиатров была внесена статья о сотрудничестве с НПА. Ликвидация Минздрава СССР не помешала главному психиатру Минздрава России продолжать прежнюю линию против НПА, но через полгода он был смещен. Новый директор Института им. Сербского Т.Б.Дмитриева выразила готовность принять чуть ли не все наши планы и первоначально включала нас в СПЭ комиссии Института, приглашала на институтские конференции. Мы писали тогда: «Станут ли эти заявления, эти планы – делом? Конечно, есть огромная разница между теми, кто следовал этим установкам по убеждению во все времена, когда это было небезопасно, и теми, кто быстро усвоил новый язык, желая остаться во главе новой армии. И все же важнее старых счетов, чтобы все эти люди в самом деле перешли от слов к делу, погрузились в него»5.
Членство в ВПА сделало НПА для официоза значимым субъектом гражданского общества, с которым приходится считаться, что – разумеется – заодно прибавило всевозможных рисков. Мы получили квоту на бесплатные поездки на конференции для молодых ученых, на получение информационной и печатной продукции ВПА, на возможность поднимать актуальные для нас вопросы непосредственно на Генеральных ассамблеях ВПА и несколько раз воспользовались этим: на IX конгрессе ВПА в Рио-де-Жанейро, на XI конгрессе в Гамбурге (1999), на XII Конгрессе в Иокогаме (2002) и на XVI Конгрессе в Мадриде (2014). У нас складывались очень доброжелательные отношения с президентами ВПА Хуаном Хосе Лопес-Ибором, Норманом Сарториусом, Ахмедом Окашей, Марио Маем и, особенно, с Хуаном Меззичем. Наши открытые письма, дающие незатемненный взгляд на грубые просчеты безответственной и безнаказанной власти, иногда заставляют ее не уклоняться от хотя бы полумер.
На протяжении всех конгрессов ВПА, начиная с VI в Гонолулу (1977)6 этическая проблематика была одной из центральных и активно обсуждаемых. После событий в Украине и прежде далеко не лучшее отношение к России, что выражается в отсутствии все эти десятилетия представителей России в руководстве ВПА, еще более омрачает дальнейшие перспективы. Движение России в сторону советского прошлого и его апология, имперские приоритеты и притязания всем очевидны. В этих условиях роль НПА в отношении поддержания доверия к отечественной психиатрии делается особенно значимой.
Ю.С.Савенко
1 Если в январе 1989 г. в Праге полиция жестоко разогнала демонстрацию в годовщину советского вторжения и заключила Вацлава Гавела в тюрьму, то в декабре он уже Президент Республики. На протяжении года в Польше, Венгрии, ГДР, Чехословакии и Румынии коммунисты оказываются в меньшинстве. В ноябре разрушается Берлинская стена, в декабре Дж. Буш и М.Горбачев объявляют об окончании холодной войны. Учредительный съезд НПА 9-11 марта 1989 г. проходил в условиях исключительной политической активности в стране – подготовки 26 марта первых за 72 года свободных выборов органов власти, а спустя год, в марте 1990 г., была отменена 6 ст. Конституции, закреплявшая руководящую роль КПСС, и августовским Указом возвращено гражданство высланным из страны диссидентам. Первый съезд народных депутатов в мае 1989 года раскололся на Межрегиональную депутатскую группу (А.Сахаров, Ю.Рыжов, А.Собчак, Б.Ельцин и др.) и консервативное большинство. Массовым официальным явлением было нравственное одичание, антисемитизм и мистицизм (М.Геллер. История России, т. 4 – М., 1996). Мрачным предзнаменованием стало убийство 09.091990 г. отца Александра Меня.
2 Пути обновления психиатрии. Материалы III съезда НПА под редакцией Ю.С.Савенко – М., 1991
3 Характерны градус и противоречивость информационных диверсий последнего времени против НПА. Так, в монографии «Диссиденты и безумие» (2009) руководителя Женевской инициативы ван Ворена имеется такой провокаторский пассаж: «идея создания НПА зародилась в американском посольстве». Причем, якобы со слов многолетнего медицинского директора Американской психиатрической ассоциации Мелвина Сабшина, почетного члена НПА. Мы тотчас послали ему просьбу прокомментировать это место и получили ответ с дезавуацией. Наконец, с января 2014 г. более полугода на сайте Российского общества психиатров в качестве наиболее актуальной новости было размещено письмо руководителя в прошлом экспертного отдела Центра им. Сербского проф. В.Ф.Кондратьева, где сообщалось, что президент НПА является агентом ЦРУ со слов двух директоров Центра им. Сербского – акад. Г.В.Морозова и акад. Т.Б.Дмитриевой. Любому ясно, чем чреват подобный публичный донос в современной России. К тому же это компрометация своих руководителей. Вот только на кого работает ван Ворен?
4 НПА протестовала против этого, а А.Корягин даже публично отказался от почетного членства ВПА.
5 Пути обновления психиатрии. Вып. 2. Материалы IV съезда НПА под ред. Ю.С.Савенко. – М., 1992
6 В 1973 г. был учрежден Комитет по этике, в 1979 – Комитет по расследованию злоупотреблений в психиатрии. Это дало возможность подготовить и принять в 1977 г. Гавайскую Декларацию, в 1983 г в Вене – Гавайскую Декларацию II и в 1996 г – Мадридскую Декларацию.
Обязательное условие обеспечения научной обоснованности и объективности психиатрической экспертизы (1991 г.)
И.А.Протченко, А.И.Рудяков1
Показано, что Минздрав СССР через посредство Института им. Сербского полностью подчинил себе судебно-психиатрическую экспертизу, создав систему строгой ведомственной подчинённости экспертов-психиатров и присвоив себе функции суда, что породило линию политизации психиатрии. Обосновывается необходимость независимой психиатрической экспертизы.
Ключевые слова: независимая психиатрическая экспертиза, политизация психиатрии
Психиатрия, являясь отраслью медицины, специфична тем, что в руках врачей-психиатров сосредоточивается огромная, пока почти не контролируемая власть над людьми, принимаемые ими решения нередко сопряжены с риском наступления для пациента негативных правовых последствий в виде нарушения его прав и свобод. Представляется возможным и целесообразным выделить психиатрическую экспертизу из системы Минздрава, высвободить эту своеобразную службу из пут ведомственного диктата с тем, чтобы она могла действовать самостоятельно, творчески, гласно, открыто для общества и под посторонним контролем.
Особое место в психиатрии занимает экспертиза психического состояния человека. Юридическая значимость выводов судебно-психиатрической экспертизы, излагаемых в заключении или акте, весьма существенна. Достаточно сказать, что на основании такого заключения суд может признать лицо, совершившее общественно опасное деяние (преступление), невменяемым, т.е. невиновным в содеянном, и освободить его от уголовной ответственности. Заключения судебно-психиатрической экспертизы служат для суда основанием признания человека недееспособным, что сопряжено с лишением его конституционного избирательного права, признанием недействительным брака, договора, завещания, любого совершенного с его участием действия, лишением возможности самостоятельного пользования своими имущественными и неимущественными правами. Число проводимых психиатрами экспертиз огромно.
Между тем действующая организационная структура и систем производства судебно-психиатрической экспертизы не отвечает ни требованиям закона, ни интересам правосудия.
Согласно статье 51 Основ законодательства Союза ССР и союзных республик о здравоохранении «порядок организации и производства судебно-психиатрической экспертизы устанавливается Министерством здравоохранения СССР по согласованию с Прокуратурой СССР, Верховным судом СССР, Министерством юстиции СССР и Министерством внутренних дел СССР». Таким образом, суть данного предписания закона состоит в том, что Минздрав должен разработать и определить, во-первых, порядок организации судебно-психиатрической экспертизы в соответствии с установленными процессуальным законодательством ее видами: стационарной, амбулаторной, комиссионной, единоличной, заочной, посмертной, а также экспертизы на стадии предварительного расследования и в суде, экспертизы осужденных; во-вторых, порядок производства данной экспертизы, т.е. специализированную методику проведения непосредственно исследования психического состояния лица и составления экспертного заключения или акта о наличии (отсутствии) у него конкретного психического заболевания, способности психически больного сознавать характер совершаемых им действий или руководить ими, способности лиц давать осознанные объяснения относительно таких событий.
В статье 51 Основ не определено, что судебно-психиатрическая экспертиза органически входит в систему органов здравоохранения им подчиняется, хотя такой вопрос может решаться только на уровне законодателя. Не исключено, а весьма вероятно, что предполагала организация экспертизы на независимых началах, поскольку в принципе она должна быть объективной, вневедомственной. В соответствии с уголовно-процессуальным законодательством (ст.80 УП РСФСР) эксперт дает заключение от своего имени на основании произведенных исследований и несет за данное им заключение личную ответственность.
Тем не менее всесильное министерство решило вопрос в собственных интересах, чему способствовало пассивное отношение к столь важной проблеме указанных выше правоохранительных органов. Во всяком случае, Минздрав СССР полностью подчинил себе судебно-психиатрическую экспертизу как рычаг власти. В пункте 2 Инструкции о производстве судебно-психиатрической экспертизы в СССР (утвержденной 27 октября 1970 г. Минздравом СССР и согласовании с Прокуратурой, Верховным судом и МВД СССР (Министерство юстиции почему-то «выпало», хотя и имело поручение законодателя прямо указано, что экспертные судебно-психиатрические учреждения находятся в ведении органов здравоохранения, которые осуществляют руководство экспертизой через республиканских, краевых, областных и городских психиатров, хотя, как сказано выше, такие полномочия Минздраву не предоставлялись. Методическое и научное руководство Минздрав взял на себя, реализуя его, как сказано в Инструкции, через Институт им. Сербского, которому «предоставляется право контроля за качеством и сроками проведения экспертизы». Иначе говоря, фактическое руководство экспертизой было возложено на данный институт, поскольку он был наделен функциями контроля.
В пункте 3 Инструкции экспертам предписывается руководствоваться наряду с законами также и инструкциями, издаваемыми Министерством. Производство судебно-психиатрической экспертизы в особо важных случаях возложено на тот же институт. В пункте 17 Инструкции указано, что эксперты подотчетны органам здравоохранения и институту им. Сербского.
Итак, волевым путем была создана система строгой ведомственной подчиненности экспертов-психиатров, что заведомо обрекло их на самостоятельность в практической, а также научной деятельности, как правило в условия, при которых экспертам не обеспечивалась полная возможность проводить во всех случаях глубокие исследования психического состояния испытуемых и давать научно обоснованные, объективные заключения в соответствии с требованиями закона.
Но ведь смысл, доказательственное значение экспертного исследования и заключения как раз и состоит в том, чтобы психическое состояние лица было определено точно на основании медицинских критериев и специальных знаний эксперта независимо от чьего бы то ни было влияния со стороны. Конечно, иерархическая структура построения и подчиненности судебно-психиатрической экспертизы не в состоянии обеспечить независимость эксперта, а следовательно, гарантировать соблюдение прав и законных интересов лица, подвергаемого экспертизе.
Все это и породило линию на политизацию экспертизы, приводило к фактам дачи заведомо необоснованных экспертных заключений, незаконных помещений в психиатрические больницы. Это явилось порождением сращивания ведомственных интересов медицинских организаций и органов расследования, имевших возможность получать такие заключения экспертом, которые их устраивали. Постепенно Минздрав присвоил себе функции суда: по его указанию эксперты повсеместно стали давать заключения по такому исключительно правовому вопросу как невменяемость лица, совершившего общественно опасное деяние (преступление). И это вполне устраивало органы расследования, Прокуратуры и Суды, с готовностью самоустранившиеся, вопреки требованию закона, от ответственного подхода к решению главного вопроса по уголовным делам о душевнобольных — о вменяемости или невменяемости лица, добровольно переложив его на специалистов-психиатров. Возникла даже «теория» о некомпетентности юристов рассматривать и разрешать вопрос о невменяемости подсудимого, яко якобы под силу только психиатрам, хотя, собственно говоря, никто не отрицает, что невменяемость — категория правовая, а не медицинская. Наступила (и продолжается до сих пор) эпоха беззакония при расследовании и судебном разбирательстве по делам о применении принудительных мер медицинского характера. Поскольку окончательное решение целиком поставлено в зависимость от экспертного заключения, такие дела расследуются крайне поверхностно, в ходе расследования и судебного разбирательства сплошь и рядом допускаются процессуальные нарушения, ущемление прав лиц, дела которых рассматриваются, нередки факты «списания» на душевнобольных нераскрытых преступлений, совершенных неустановленными лицами, крайне слабо осуществляется прокурорский надзор за соблюдением законности по таким делам. Все отдано на откуп психиатрам. Даже на судебные заседания эксперты вызываются очень редко: суд ограничивается оглашением заключения экспертизы и на этом шатком основании принимает решение по существу дела.
Наряду с этим немалая часть ошибочных экспертных заключений обусловливается сомнительными в научном отношении установками. Так, одна из них, исходящая из Института Сербского, состояла в том, что лица, заболевшие шизофренией, во всех случаях якобы должны признаваться невменяемыми и, следовательно, освобождаться от уголовной ответственности. Эта совершенно неправильная позиция встречающая резкую критику со стороны многих ученых-психиатров состоит «на вооружении» экспертов, в том числе и работающих в данном институте, хотя общеизвестно, что шизофрения характеризуется ремиссиями, т.е. временными ослаблениями проявления болезни, причем ремиссия нередко продолжается в течение многих лет и десятилетий. В такие периоды лицо способно отдавать себе отчет в своих действиях и руководить ими, поэтому должно нести ответственность за совершенное преступное деяние. Тем не менее, известно множество уголовных дел, по которым эксперты давали заключение о невменяемости лица исходя лишь из того, что во время совершения преступления он болел шизофренией. А суды легко соглашались с такими необоснованными выводами и освобождали от уголовной ответственности опасных преступников. Немало подобного рода судебных определений отменяется вышестоящими судебными инстанциями, и виновные в совершении преступлений получают по заслугам.
Факты дачи научно необоснованных заключений судебно-психиатрической экспертизы отмечались и по гражданским делам.
Обращает на себя внимание отсутствие состязательности в деятельности экспертов-психиатров. Мы, например, не встречали таких заключений, которые содержали бы особое мнение членов экспертной комиссии. Но разве не бывает разногласий между ними? Конечно, бывают. Можно лишь догадываться, что решающим здесь является должностное положение председателей экспертных комиссий, а также та диагностическая школа, которой придерживаются руководители экспертных учреждений.
Сказанное приводит нас к выводу, что судебно-психиатрическая экспертиза должна получить право на самостоятельное существование вне рамок ведомственной зависимости от Минздрава и Института им. Сербского. Необходимо создать независимую организацию судебных экспертов, может быть близкую по типу к добровольному объединению адвокатов. В коллегиях экспертов-психиатров должны состоять имеющие соответствующее высшее медицинское образование специалисты, как работающие в медицинских учреждениях и учебных заведениях, так и не работающие (пенсионеры), но непременно обладающие высокой профессиональной подготовкой. Право давать экспертное заключения о психическом состоянии людей во всех случаях должны иметь только члены этого объединения, а также специалисты, привлекаемые коллегиями для участия в проведении конкретных экспертных исследований.
Независимая психиатрическая экспертиза должна носить не только судебный, но и общий медицинский характер при оспаривании наличия и вида психического заболевания. Представляет в связи с этим интерес предложение о возможности проведения по этому поводу международной экспертизы, высказанное Ю.Решетовым («Аргументы и факты» № 27 от 8-14 июля 1989 г.).
Создание независимой организации судебных экспертов-психиатров отвечает содержанию и смыслу действующего законодательства, интересам правосудия, соблюдения прав и законных интересов граждан. Без этого вряд ли удастся разорвать заколдованный круг, в котором находится советская судебно-психиатрическая экспертиза.
Следовало бы предусмотреть в законе право каждого гражданина, несогласного с выводом врачей-психиатров о состоянии его психики, ставить вопрос о проведении экспертизы и получать на руки ее заключение, а также требовать проведения повторной экспертизы. В настоящее время добиться этого гражданину чрезвычайно трудно: жалобы такого рода, как правило, отклоняются органами здравоохранения и правоохранения под различными предлогами, причем далеко не всегда обосновано.
Эксперты-психиатры могут руководствоваться исключительно своими специальными медицинскими знаниями и научными медицинскими критериями, но не приспосабливать заключение к предположениям следователя о происшедших событиях и действиях лица, так как о совершенном правонарушении и виновности субъекта вправе высказать окончательное мнение и решение только суд. К сожалению, это непреложное правило часто не соблюдается, многие эксперты принимают за истину и берут за основу своих выводов предположительные рассуждения органа расследования, высказываемые в постановлении о назначении экспертизы задолго до завершения следствия. Редко в таких случаях эксперты оговаривают, что их заключение исходит из данных предварительного характера, а окончательное заключение будет дано в судебном заседании. Более того, многие эксперты уклоняются от участия в судебном заседании по делу, по которому они давали свое заключение, хотя участие в суде нередко помогает выявить новые данные о психическом состоянии лица. Такая практика вредит правосудию, приводит к принятию судами неправильных решений.
В интересах развития науки психиатрии и совершенствования практики в духе демократии, законности, соблюдения гарантий прав граждан крайне необходимо открыть архивы психиатрических больниц и учреждений, в первую очередь — ВНИИ общей и судебной психиатрии, с тем чтобы ученые, психиатры, юристы, социологи и другие, занимающиеся проблемами этой отрасли медицины, могли наконец по-настоящему, на основе первоисточников изучать историю советской психиатрии на всех этапах жизни нашего общества. Полученные материалы послужат ценнейшими источниками научного видения проблем психиатрии в условиях строящегося правового государства и позволят со знанием дела совершенствовать законодательство во имя защиты конституционных прав и законных интересов советских людей.
В жалобах на жестокое обращение с больными персонала психиатрических больниц граждане возмущаются тем, что в составе этого персонала используются лица, осужденные за совершение преступлений. Хотя эти лица осуждены условно к лишению свободы с обязательным привлечением к труду, тем не менее, среди них немало таких, которые совершили серьезные преступления. Неудивительно, что подобные «медбратья», выполняющие свои обязанности в психиатрических больницах по принуждению в порядке отбывания уголовного наказания, допускают в отношении больных неуважение и жестокость.
Принципы здравоохранения предполагают, что обслуживание больного человека, каким бы заболеванием он ни страдал, должно быть гуманным, благожелательным, квалифицированным, служить улучшению здоровья больного. По понятным соображениям, на работу санитаром в психиатрическую больницу нелегко подыскать добровольца. Это те случаи, когда государство не вправе скупиться; кстати, экономить здесь большие средства невозможно. Тяжелый, неприятный, порой опасный труд должен хорошо оплачиваться. Но и в теперешних условиях органы здравоохранения могут многое предпринять, чтобы исправить ненормальное положение. Ведь существуют организации и отдельные граждане, готовые оказать помощь ближнему бесплатно, нужно только найти контакты с ними. Есть, вероятно, и такие возможности. Например, представляется оправданным освобождения от военной службы тех, кто отказывается ее нести по религиозным или иным убеждениям, и с их согласия заменять ее иной повинностью, означающей обязанность в течение 2—3 лет за определенную плату работать в качестве санитаров в психиатрическом стационаре. Такое правило целесообразно
1 Юрист-консультанты НПА с момента ее создания и участник редакции ее Устава и правовой программы.
Александр Иосифович Рудяков (1908-1991) – создатель первой и единственной службы защиты прав и законных интересов психически больных (43 года вел юридический прием в Московской областной ПБ, консультируя более 2000 человек в год и проводя учебные семинары); автор единственного (и как тогда водилось, «для служебного пользования», руководства по защите прав лиц с психическими расстройствами, член комиссии первой редакции закона о психиатрической помощи.
Борис Андреевич Протченко (1917-1990) – военный прокурор, полковник юстиции, сотрудник ВНИИ советского государственного строительства и законодательства, автор более 60 работ, канд. дисс. «Принудительные меры медицинского характера…»; в издательстве «Юридическая литература» осталась объявленная на 1991 г. его монография «Невменяемость и ее правовые последствия».
Подробно о них см. НПЖ, 1991, 1.
Открытое письмо главному психиатру Минздрава России, директору Федерального медицинского исследовательского центра психиатрии и наркологии проф. З.И.Кекелидзе
Глубокоуважаемый Зураб Ильич!
Полгода назад на XIV съезде НПА России, посвященном ее 25-летию, мы отметили в качестве одного из своих достижений отказ судебных психиатров от заключительной формулировки экспертных актов, которая в советскую эпоху и некоторое время после нее звучала так: «Подэкспертного N, как страдающего хроническим психическим заболеванием, следует считать невменяемым». Здесь все было неверным.
Во-первых, «хроническое психическое заболевание» не предопределяет ответа на вопрос суда, — необходимо конкретизировать и обосновать, отмечалась ли психотическая глубина психического расстройств на рассматриваемый юридически значимый момент.
Во-вторых, эксперты (психиатры, психологи и др.) вправе только на свой профессиональный частный аспект рассмотрения того, «мог ли подэкспертный осознавать фактический характер и общественную опасность своих действий и руководить ими?». Заключительное обобщение – решение о не/вменяемости является прерогативой суда.
В-третьих, директивное выражение «следует считать» является не только неуместным и некорректным по тону, но грубым упрощением судебной процедуры и научно несостоятельным, как и все предыдущие формулировки.
Каково же было нам увидеть воскрешение этой советской формулировки в заключении, подписанном руководителем одной из центральных судебно-психиатрических экспертных служб Москвы от 29.08.2014 г.? Возвращение к советскому стилю не в столь полном объеме присутствует в десятках других заключений.
Не думаю, что следует называть конкретные имена, достаточно Вашего публичного ответа на это наше письмо, чтобы четко подтвердить на сайте РОП позицию отечественной судебной психиатрии по этому вопросу, тем более, что возглавляемое Вами учреждение является головным по подготовке судебных психиатров-экспертов.
Президент НПА России Ю.С.Савенко
Психическое и соматическое – мнимый дуализм
В.Д. Тополянский
Автор показывает, что необходимо отказаться от взгляда на больного как на конгломерат «объективных» и потому достоверных признаков. Субъективные проявления не должны противопоставляться объективным, а биохимические и физиологические исследования — подменять изучение целостного организма.
Ключевые слова: функциональное и органическое, психическое и соматическое
Проблема маскированных соматическими симптомами депрессивных состояний отнюдь не принадлежит к новейшим достижениям медицины. Как и многие другие свершения, эта тема перманентных дискуссий ведет нас обратно в прошлое и «принадлежит к числу открытий, которые делаются каждые 15 лет» [Шоу Б. «Дилемма доктора»], к числу бесценных сокровищ «в старом доме классической медицины», разбросанных в подвалах и на чердаках, забытых, оставленных без внимания, покрытых пылью [Залманов А.С, 1966]. С незапамятных времен известно, что соматическая симптоматика может успешно камуфлировать лежащие в ее основе аффективные нарушения, превращая эмоционально нестабильных людей в «вечных больных многих врачей». Это положение отчетливо прослеживается и в отечественной, и в зарубежной литературе уже свыше двух веков. Неизменная актуальность данной проблемы объясняется, прежде всего, чрезвычайной распространенностью психосоматических нарушений в широкой врачебной практике.
Отсутствие заметных морфологических изменений внутренних органов попрежнему обрекает, однако, миллионы людей, страдание которых обусловлено исключительно или преимущественно эмоциональными факторами, на бесконечные скитания по врачам и позволяет врачам говорить о воображаемых, мнимых болезнях (о чисто субъективной природе недуга, якобы не имеющего под собой никакой объективной, структурной платформы). невозможность объективно подтвердить причину недомогания больного или чувствующего себя нездоровым человека при формировании структурных изменений на нейрогуморальном, клеточном, субклеточном или молекулярном (т.е. в основном метаболическом или энергетическом) уровне почти неизбежно делает термин «функциональные расстройства» своего рода симптомоммишенью, свидетельством непонимания или даже сознательного игнорирования важнейшего биологического принципа единства структуры и функции.
Бытующее в практической медицине подразделение патологических состояний на «органические» (безусловно имеющие какуюто морфологическую основу) и «функциональные» (как бы не имеющие ее) почти безоговорочно квалифицируют нередко как неправомерный отрыв функции от структуры, как незаконное их противопоставление, порождающее «соблазн пренебрегать некоторыми психологическими факторами в одних болезнях и некоторыми соматическими факторами – в других» (13-й доклад Комитета экспертов ВОЗ по психогигиене, 1965). Более или менее четкое, хотя и очень условное по существу, разграничение функциональных расстройств и органических заболеваний, необходимость которого диктуется так или иначе разным происхождением, прогнозом и, главное, различной терапией этих патологических состояний, расценивают подчас как опасную тенденцию к метафизике и физиологическому идеализму, прямую или в известной мере завуалированную угрозу абсолютизирования функционального начала в живом организме (чуть ли не витализма как такового).
Структура и функция, или, иначе говоря, форма и содержание, представляют собой определенные философские категории. По Г. Гегелю («Наука логики»), «содержание есть не что иное, как переход формы в содержание, а форма – переход содержания в форму». На биологическом уровне под формой понимают структуру, а под содержанием – функцию.
Структуру как философскую категорию рассматривают как некую совокупность не только элементарных объектов, организованных определенным образом во времени и пространстве, но и тех материальных взаимодействий между ними, благодаря которым данная совокупность «образует единый материальный объект со своей качественной и пространственновременной определенностью» [Сержантов В.Ф., 1972]. Структура как медикобиологическая категория выступает в свете этого тезиса как пространственновременная организация функции.
Любое (не только во время болезни, но и в процессе нормальной жизнедеятельности) изменение функции влечет за собой соответствующую перестройку структуры; любое преобразование структуры приводит к закономерному изменению функции. Таким образом, структура и функция (как материальный субстрат и его динамика) неразделимы; «в конце концов, структура тела эволюционировала для того, чтобы лучше выполнять определенные функции», – замечает не без иронии J. Hassett (1981). Не только функциональные нарушения, но и вообще любые функциональные сдвиги всегда имеют известную метаболическую основу. Отсутствие конкретных морфологических изменений, «адекватных» тем или иным функциональным расстройствам, в представлении лечащих врачей и узких специалистов, отнюдь не означает еще действительного отсутствия какоголибо материального субстрата страдания.
На практике понятие структуры как медикобиологической категории попрежнему сводят, однако, к определенной анатомической основе страдания (обязательному наличию той или иной морфологической перестройки в виде воспалительных, дистрофических, некротических или других изменений на клеточном, тканевом, органном либо системном уровне). Сложнейшие и нередко скоротечные (вследствие крайней нестойкости целого ряда нейропептидов, а также медиаторов и относительной легкости перехода их в другие соединения) биохимические и энергетические превращения, обусловленные острым эмоциональным стрессом или хронической психотравмирующей ситуацией и отражающие по существу те или иные психофизиологические закономерности, функциональные взаимосвязи различных биологических процессов в целостном организме, к структурным сдвигам чаще всего не относят изза отсутствия собственно морфологических изменений. Функциональные расстройства внутренних органов, возникающие за счет тончайших, еще до конца не расшифрованных энергетических и биохимических трансформаций (как следствие динамической корковоподкорковой дисфункции при эмоциональных перегрузках у миллионов людей), неправомерно включают в итоге в разряд ирреального – не имеющего якобы никакой структурной подоплеки вообще. Принципиальное игнорирование функциональных висцеровегетативных расстройств центрального происхождения (со структурной основой на энергетическом и биохимическом уровне) заставляет врача видеть в своих многочисленных «проблемных» пациентах либо чуть ли не симулянтов, либо (особенно в немолодом уже возрасте) тяжелых больных с хроническим органическим поражением внутренних органов или нервной системы.
Каждому клиницисту известно вместе с тем, что функциональные нарушения нередко предшествуют анатомическим, заметно обгоняя их в своем развитии на определенных этапах болезни [Давыдовский И.В., 1958, 1962]. Любое соматическое заболевание неизбежно обрастает вторичными функциональными наслоениями за счет отрицательных эмоций, что позволяет говорить о «всеобщем характере» психогении [Галачьян А.Г., 1954], требующей адекватного врачебного (в частности, психотерапевтического) вмешательства. Нет таких областей в патологии, где не участвуют психосоматические механизмы, где не было бы своих функциональных проявлений в начале заболевания и своих функциональных последствий при уже остановившемся или даже полностью отзвучавшем патологическом процессе.
Какиелибо соматические недуги в анамнезе, не позволяющие с уверенностью исключить известную недостаточность органа, означают в конечном счете не только повышенную готовность к рецидивам того или иного заболевания (например, бронхиальной астмы или дуоденальной язвы), но и безусловную «соматопсихическую» настроенность на них центральной нервной системы с «воскрешением», по Д.Д. Плетневу (1927), былой соматической симптоматики (возрождением следовых реакций в коре головного мозга) в виде так называемого соматоформного расстройства, или, иными словами, невроза органа. Давно уже доказанная возможность воспроизведения при депрессии клинической картины перенесенного некогда патологического состояния ложится в основу нередко стереотипных (по типу клише) жалоб и функциональных расстройств, реализующихся центробежным путем (по условнорефлекторному механизму). Даже такие, сугубо локальные, казалось бы, нарушения, как приступы сердцебиений или пароксизмальной гипервентиляции, упорная тошнота по утрам или кожный зуд по ночам, оказываются лишь одним (хотя и наиболее ярким) из более общих и распространенных расстройств высшей нервной деятельности, лишь одним из компонентов патологического состояния центральной нервной системы с доминирующим в клинической картине психосоматическим синдромом.
Продолжительные либо часто повторяющиеся изменения функции того или иного органа могут обусловить, однако, его анатомическую перестройку. Достаточно вспомнить, например, о формировании стабильной легочной гипертензии и гипертрофии правых отделов сердца у жителей высокогорья. Бесчисленные взаимосвязи между психическим состоянием и органами внутренней секреции, между эмоциональной сферой и вегетативной нервной системой означают постоянную готовность каждого человека к почти мгновенному вегетативноэндокринному ответу на любое изменение его аффективного статуса. Вполне обоснованно поэтому издавна говорят об аффектации, разрушающей иногда больше, чем действительное соматическое заболевание [Hufeland Н.W., 1857]. Исходом аффективно обусловленных функциональных нарушений, вызывающих ряд последовательных структурных изменений, может стать, в конце концов, тяжелое органическое заболевание с выраженным морфологическим субстратом последнего. Так, лабильная apтериальная гипертензия, связанная с отрицательными эмоциями, постепенно трансформируется в стабильную с органическим поражением сосудистой системы.
Наличие какоголибо морфологического субстрата обычно расценивают «по молчаливому соглашению» как свидетельство необратимости патологического состояния [Савицкий Н.Н., 1964], что далеко не всегда соответствует действительности. Предполагаемая необратимость патологических изменений может быть связана на самом деле с интеркуррентными инфекциями и любыми другими дополнительно астенизирующими факторами, хронической психотравмирующей ситуацией или повторными психогениями, личностными особенностями пациента или применяемыми им лекарственными средствами, влияющими на функциональное состояние высших интегративных центров.
Кардинальное различие функциональных и органических изменений заключается в принципиальной обратимости первых и относительной стойкости (но отнюдь не обязательном пожизненном характере) вторых. Своевременное распознавание и адекватная терапия психосоматических расстройств (даже на этапе формирования стойкой, казалось бы, морфологической перестройки ткани или органа) означает, тем не менее, возможность компенсации либо полного восстановления исходной функции данного органа или физиологической системы в прежнем объеме.
Основная задача врачевания состоит в целенаправленном восстановлении нарушенной функции, а не в исправлении анатомического дефекта. Даже в тех случаях, когда врач вмешивается в течение тяжелого органического заболевания, пытаясь, например, ограничить зону инфаркта миокарда или оперируя язву желудка, сопоставляя костные отломки при переломах или пересаживая кожу при обширных ожогах, выздоровление означает всегда более или менее полную компенсацию функции поврежденного органа или физиологической системы и, следовательно, реадаптацию индивида к обычной жизнедеятельности.
Очень грубые повреждения определенной ткани, возникающие на высоте эмоционального стресса или вследствие хронических психотравмирующих воздействий, действительно способны пожизненно нарушить функцию данного органа. Индивидуально подобранная, патогенетическая психофармакотерапия и своевременно начатая психотерапия позволяют, однако, затормозить висцеровегетативные реакции, снять функциональные наслоения и прояснить подлинный удельный вес органического поражения в клинической картине страдания. Нормализация аффективного статуса больного уменьшает опасность рецидивов уже не столько психосоматического, сколько соматопсихического процесса, предупреждает в известной мере постепенное ухудшение физического состояния пациента и создает предпосылки для более полной компенсации данного органа и адаптации всего организма к новым физиологическим условиям.
С чисто анатомическими тенденциями в учении о структуре и функции сопряжено, наконец, и все еще бытующее во врачебной практике представление об относительной лабильности, изменчивости функции при относительном консерватизме, неподвижности структуры. Любое отклонение от принятых в медицине среднестатистических, жестко фиксированных нормативов неправомерно расценивают в связи с этим как объективный показатель патологического процесса.
Постоянство внутренней среды, необходимое для выполнения самых различных функций, не исключает, по И.В. Давыдовскому (1969), относительно высокой ее лабильности. Более или менее быстрые и значительные изменения структуры во времени, наряду с ее определенной пространственной организацией, – одна из основных особенностей живого. Именно динамический характер структур, постоянно саморазрушающихся и самовосстанавливающихся в ходе претворения функции, и отличает живое, базирующееся на принципах обратной связи и саморегуляции, от неживого. Именно известная подвижность структуры создает возможность адаптации организма к меняющимся условиям существования не только при различных патологических состояниях, но прежде всего в процессе нормальной жизнедеятельности. Само понятие нормы включает в себя, таким образом, широкий диапазон функций (различных степеней функционального напряжения органа или физиологической системы), характеризующийся количественными изменениями структуры. Чем жизнеспособнее человек, тем шире его границы нормы, тем больше его функциональный оптимум и возможности адаптивных модификаций, не переходящих на патологический уровень саморегуляции.
Попытки установить абсолютно четкие пограничные линии, отделяющие психические нарушения от психической нормы, представляются достаточно сомнительными. Наличие очень широкой промежуточной области с крайней неустойчивостью и неопределенностью границ обусловливает бесчисленное множество самых разнообразных клинических вариантов, которые не могут быть отнесены без известного насилия над фактами ни к норме, ни к патологии и находятся, по П.Б. Ганнушкину (1908), как бы на грани душевного здоровья. Даже бесспорные (врожденные или приобретенные) отклонения, выявляемые психиатром при целенаправленной беседе, могут сохраняться многие годы, не развиваясь в болезнь, и не мешают этим людям доживать до глубокой старости, не вызывая особых нареканий со стороны окружающих.
Наличие невротических расстройств далеко не всегда свидетельствует об известной психической неполноценности индивида – подобные преходящие нарушения могут возникнуть при определенных условиях у любого человека. Речь идет по существу лишь о допустимом, максимальном для данного организма стрессовом уровне, не превышающем компенсаторные возможности индивида, об определенной выносливости центральной нервной системы, способности личности встречать и выдерживать воздействие самых разнообразных факторов как внешней, так и внутренней среды (т.е. определенном нейродинамическом стереотипе высшей нервной деятельности, с одной стороны, и сумме более или менее благоприятных или, наоборот, неблагоприятных ситуационных влияний – с другой). Чем неблагополучнее исходная почва, тем легче формируется невротическое состояние. Тенденция возводить динамическое аффективное состояние индивида в данный конкретный момент или период его жизни в ранг стабильного психического статуса влечет за собой иногда самые трагические последствия и для этого человека, и для его близких.
Отсутствие объективных критериев психического здоровья и психосоматического расстройства в области пограничных состояний постоянно ставит врача перед дилеммой: все еще физиологическое или уже патологическое. Вопрос, где же кончается норма и начинается болезнь, остается по существу открытым (также нередко, как и вопрос, где кончается болезнь и начинается норма); границы между ними становятся все более смазанными и расплывчатыми по мере приближения к норме. Значительная емкость понятия нормы, включающего в себя довольно обширное и разнообразное содержание «в пределах от и до» со всеми их «прихотливыми зигзагами», представить в виде прямой невозможно [Осипов В.П., 1939].
Понятие нормы в области психики, таким образом, совершенно не установлено и рассчитывать на разрешение этой задачи в скольконибудь близком будущем было бы, по П.Б. Ганнушкину (1908), ничем не оправданной иллюзией. Попытки отождествления «нормального» и «среднего» по аналогии с соматическими процессами неизбежно привели бы к тому, что «здоровым и нормальным человеком пришлось бы считать только серую посредственность», а все, не подходящее под среднюю мерку (в том числе и лучшие образцы вида homo sapiens – «атлеты ума и воли, не удовлетворяющиеся готовыми формулами традиционной мысли и прокладывающие новые пути»), оказалось бы в одинаковой степени ненормально [Каннабих Ю.В., 1913; Bumke О., 1926]. Как заметил однажды В.Ф. Тендряков, «математической формулой или бесстрастным выводом естествоиспытателя не объяснишь существование людей, где созидающий дух поднялся над многоликими превращениями белковых тел» («Чрезвычайное»).
Подмена «нормы» средними величинами неминуемо создает парадоксальную ситуацию, когда нарастающая невротизация людей в условиях нашей стрессовой эпохи именно патологические по существу показатели делает «средними». «Современный культурный человек никак не может считаться добродушным, спокойным и здоровым», – писал еще в конце XIX века R. KrafftEbing (1890) о «фатальном распространении нервозности» вследствие непрерывно возрастающих темпов жизни и требований к работоспособности индивида; «но что сказал бы он, – спрашивает Н. Glaser (1967), – если бы ему пришлось судить об образе жизни современного цивилизованного человека?».
Поиски средних величин в области психики и психосоматики полностью игнорируют тот факт, что норма для одного может быть явно чрезмерной или абсолютно недостаточной для другого. Нельзя исключить, что патогенное влияние аффективных перегрузок в каждом отдельном случае смогут оценивать в будущем по колебаниям потенциалов биоэлектрического поля или динамическим изменениям концентрации тех или иных нейропептидов в центральной нервной системе. Но в каких общепринятых единицах вычислить сейчас индивидуальное пагубное действие эмоционального стресса: в килокельвинах вынужденной разлуки или расторжения брака, в меганьютонах страха за свое здоровье или тревоги за жизнь близкого человека, страдающего какимто тяжелым заболеванием, в гигапаскалях утомительной, не приносящей чувства удовлетворения работы или в скромных децибелах бытовых конфликтов? Попытки перевести психическую деятельность на язык палаты мер и весов могут оказать в итоге плохую услугу любому эмоционально нестабильному человеку и буквально сбить с ног всю медицинскую статистику.
Отчетливая зависимость физиологических процессов от условий существования и эмоционального состояния человека, чрезвычайная конкретность и специфичность индивидуальной нормы (различная чувствительность и строго индивидуальный тип реагирования на одни и те же стрессовые факторы) резко ограничивают или полностью нивелируют диагностическую ценность выявляемых отклонений от тех или иных усредненных показателей. Наиболее важное значение в широкой врачебной практике приобретают, очевидно, не столько интер, сколько интраиндивидуальные корреляции. Стереотипное врачебное мышление, опирающееся на формальный набор ординарных нормативов, обусловливает в итоге не только вероятность, но и неизбежность по существу ошибочных диагностических заключений по поводу природы физиологических сдвигов и тяжести состояния пациента, и адекватной медицинской помощи «проблемные» больные чаще всего так и не получают.
Впрочем, лица с явными структурными изменениями какоголибо органа или физиологической системы тоже лишены фактически полноценной врачебной помощи в условиях, когда медицинская администрация требует от своих подчиненных лечить не конкретного больного, а некий выписанный этому безликому подданному (по международной классификации болезней) патологический процесс как не подлежащий сомнению и, тем более, обсуждению ярлык. В такой ситуации к индивидуальным особенностям больного относят лишь тот или иной вариант его страхового полиса. По государственному страхованию любой гражданин имеет право на минимальное медицинское «обслуживание», по добровольному (с дополнительной оплатой) – на максимальное, но в пределах положенного ему диагноза и согласно стандартам данного лечебного учреждения, города или региона.
Перманентная калькуляция издержек и доходов, внедренная в общеврачебную практику, и жесткая система медицинского страхования при доминирующих в клинической картине функциональных нарушениях почти всегда оборачиваются против страдающего индивида. Однако «никакой экономический анализ не может установить, целесообразны ли затраты, способствующие формированию у больных чувства собственного достоинства; это вопрос человеческих ценностей, а не экономики» (доклад научной группы ВОЗ по лечению психических расстройств, 1993).
Всякое количественное отклонение от нормативов, установленных чиновниками страховых компаний (достаточно абстрактных эталонов, соответствующих чаще всего статистическому идеалу нормы), расценивают фактически как отражение качественного сдвига – органического (соматического или неврологического) заболевания. Любую дисфункцию того или иного органа квалифицируют как клиническое проявление текущего патологического процесса, любую болезнь предлагают считать в конечном счете органической, хотя субъективные жалобы и чувство страдания у пациента обусловлены в сущности именно функциональными или преимущественно функциональными, а не морфологическими изменениями.
Скоропостижная и, главное, безапелляционная диагностика органического заболевания обусловливает, в свою очередь, столь же неадекватную и в лучшем случае бесполезную терапию с органолокалистических позиций, когда эмоционально нестабильного пациента лечат то «от сердца», то «от живота», а то «от головы». Только патогенетическое лечение психотропными средствами в сочетании с психотерапией может нормализовать настроение и состояние таких больных, освободить их от чувства страдания и клинических проявлений вегетативноэндокринной дисфункции. Игнорировать этот чисто практический аспект проблемы функциональных расстройств в клинике аффективных нарушений, – значит, обрекать миллионы людей, самочувствие которых может быть заметно улучшено или полностью нормализовано за 2–4 недели, на многолетнее или даже пожизненное хождение по врачам, на безуспешное рутинное местное лечение и «радикальные» хирургические вмешательства; значит, отказаться от наиболее действенной профилактики тех же сердечнососудистых или желудочнокишечных заболеваний, развивающихся чаще всего на основе психосоматических механизмов; значит, просмотреть реальную возможность снижения заболеваемости и смертности вследствие множества патологических процессов, хотя бы вторично связанных с психосоматическими факторами; значит, упустить неожиданный шанс повышения эффективности труда и официального перевода медицины из сферы обслуживания населения в разряд действительно производительной отрасли народного хозяйства.
Решение проблемы соматизированной депрессии требует, однако, коренного пересмотра взглядов на больного как на конгломерат «объективных», а посему достоверных признаков, сопровождающихся субъективными жалобами. Субъективные проявления, считающиеся «несерьезными» при отсутствии органических изменений, не должны противопоставляться объективным, – роль этих субъективных симптомов в патопластике болезни настолько велика, что они сами по себе становятся объективной информацией, подлежащей специальному анализу. Несерьезно, в конечном счете, лишь расчленение симптомов на серьезные и несерьезные, на то, что заслуживает внимания, и то, что можно якобы опустить.
Инвазивные и неинвазивные, инструментальные и лабораторные методы исследования не могут помочь узкому специалисту, когда речь идет об аффективной жизни больного. Исследования, направленные по пути от общего к частному и от частного к еще более частному, превращают искусство диагностики и лечения не то в бесстрастный химический анализ кусочков смальты, из которых скомпонована мозаика болезни, не то в самобытный медицинский гороскоп, составленный на основании разнородных инструментальных и лабораторных показателей. Упрощенный физикоматематический или биохимический разбор данного «случая» и попытки лечения каждого симптома в отдельности способны лишь нанести дополнительную ятрогенную травму эмоционально нестабильному человеку, но отнюдь не улучшить его соматическое и психическое состояние. Узкий специалист всегда останется поэтому только экспертом; вопрос о состоянии целостного организма может решать лишь врач широкого профиля.
Современная медицина не должна повторить ошибок микробиологии, забывшей о личности больного в апофеозе все новых и новых открытий. Пора признать наконец или, вернее, снова психосоматическое единство страдающего человека. Никто не оспаривает целесообразность все более основательных изысканий на тканевом, клеточном, субклеточном, молекулярном, а когданибудь, может быть, и субатомном уровне. Нельзя лишь забывать, как заметил однажды Г. Селье (1967), что «чем дальше вы расчленяете эти живые комплексы, тем дальше вы уходите от биологии, и в конце концов вам остаются только величественные, вечные и всеобъемлющие физические законы неживой природы». Очень важно поэтому, чтобы углубленные биохимические и физиологические исследования не подменяли собой изучения целостного организма, чтобы в неиссякаемом потоке новейшей медицинской информации не растворялось само представление о страдающем индивиде, чтобы последовательное накопление строго проверенных фактов сочеталось с методическим, субъективным обследованием больного по канонам врачебного искусства.
О природе аутоперсонамнезии – клинический пример
(эндогенное психическое расстройство с двумя эпизодами аутоперсонамнезии)
А.Я.Перехов1, П.Б.Крысенко, Н.И. Никитенко2 (Ростовская область)
На клиническом примере эндогенного психического расстройства с двумя эпизодами аутоперсонамнезии показано, что этот феномен не имеет отношения к амнестическому синдрому, а является проявлением деперсонализационного или диссоциативного расстройства .
Ключевые слова: аутоперсонамнезия, биографическая амнезия, деперсонализация
ВВЕДЕНИЕ: Феномен аутоперсонамнезии встречается все чаще в психиатрической практике и достаточно часто обсуждается и «смакуется» в средствах массовой информации. Подробные клинические разборы публикуются в больших психиатрических журналах: «Независимый психиатрический журнал», «Журнал неврологии и психиатрии им. С.С.Корсакова», «Российский психиатрический журнал», «Психиатрия и психофармакотерапия». Достаточно много работ посвящено диссоциативной биографической амнезии [12,13,14,15]. В ГНЦ социальной и судебной психиатрии уже успешно защищаются диссертации [1], посвященные биографической амнезии или аутоперсонамнезии. Основными дискутантами, выступающими с диаметрально противоположными точками зрения, являются д.м.н. В.Г. Остроглазов (предложивший сам термин аутоперсонамнезии) [2,3,4,5,6,7,8,] и проф. З.И.Кекелидзе [9,10]. З.И. Кекелидзе с сотрудниками указывают на появление нового синдрома нарушения памяти, вроде бы не известного ранее психиатрам, предполагают, что это расстройство относится к группе органических заболеваний головного мозга, всегда связанного с интоксикацией психотропными веществами, причем какими-то ранее неизвестными для врачей. В.Г. Остроглазов отстаивает точку зрения, что аутоперсонамнезия встречалась и ранее, была описана классиками психиатрии, относится к феномену тяжелых деперсонализационных расстройств, почти всегда встречается при процессуальной шизофрении. Многие исследователи традиционно относят феномен к конверсионным (истерическим по классическим представлениям) явлениям. Диагностические разногласия отдельных клинических случаев поражают, другого слова как «разброд» трудно и предложить [11]. В Ростовской области все случаи аутоперсонамнезии консультируются сотрудниками кафедры психиатрии и наркологии, проводятся расширенные клинические конференции с публикациями стенограмм [16]. Взгляд на проблему отражен в оценке нижеприведенного случая.
Больной К. 35 лет, 1978 г.р.
Анамнез: Наследственность психопатологически не отягощена. Ранее развитие без особенностей. В детстве часто болел простудными заболеваниями. В школу пошел с 7 лет. Учился без инициативы, удовлетворительно. После окончания 9 класса (1993г.) поступил в СПТУ (авто-механик ОРФОГР). В 1996 году, после окончания СПТУ, сразу пошёл служить в ВС (1996-1998г.г.). В анамнезе несколько лёгких ЧМТ, стационарно не лечился. После службы работал водителем, потом разнорабочим, на момент госпитализации работает мойщиком на автосервисе. Проживает с матерью. На учёте у психиатра-нарколога не состоит. Разведён, от брака имеет ребенка 9 лет (сын). Отношения с бывшей женой формальные. Со слов матери больного, пациент последние два года редко навещал сына, за последние шесть месяцев только дважды навестил ребёнка, больше общался с ним по телефону, хотя ранее они встречались чаще, отмечали дни рожденья, гуляли. Состояние больного изменилось в течение 1,5 лет, после психотравмирующей ситуации (расстался с любимой девушкой). Стал замкнутым, снизилось настроение, практически перестал выходить из дома (ходил только на работу): «… беспокоили беспричинные страхи, чувство общего беспокойства, нарастало внутреннее напряжение…». Постепенно появилось ощущение того, что «… окружающие говорят обо мне плохо, что я неудачник, что ничего в жизни не добился…». Нарастала социальная отгороженность (за последние два года растерял всех друзей), апатия. Дома ничем продуктивным не занимался, сутками лежал на диване, накрывшись с головой одеялом. С матерью общался крайне формально, «… изредка перекидывался дежурными фразами…». Периодически, с частотой один-два раза в месяц «…снимал внутреннее напряжение и страхи…» алкогольными эксцессами (в день выпивал до 5 литров пива). Но в последние три месяца прием алкоголя уже не давал успокаивающего эффекта. Со слов матери, с мая месяца больной стал чего-то бояться, наточил 2 ножа, с одним ездил на работу, а другой прятал под подушку дома. Временами вздрагивал и вскакивал с постели при каждом постороннем звуке, подходил к окну. Пациент так объясняет своё поведение «… был очень напуган, казалось, что окружающие настроены против меня, могут сделать что-то плохое, даже убить …». На этом фоне в начале июня 2013 г. совершил первую суицидальную попытку (выпил таблетки из домашней аптечки), «промывал» желудок в домашних условиях, вызвать скорую помощь отказался, несмотря на просьбу матери. К психиатру не обращался, лечение не принимал. 27.06.13.г. поехал на работу, отработав весь день, решил зайти в кафе и очнулся уже на набережной, на лавочке. При этом он совершенно ничего не мог вспомнить о себе: не помнил ни собственного имени, ни даты рождения, ни адреса проживания. Со слов пациента, он «даже не мог понять в каком он городе, и какое время года». Но в то же время, он понимал, что он проснулся на берегу какой-то реки и что в кафе за столиками сидят люди. Подойдя к ним, он попросил о помощи «…я им сказал, что ничего не помню и не могу найти свой дом…». Пациенту посоветовали обратиться в ближайшее отделение полиции, но в отделении он не мог сообщить о себе никаких сведений. Один из сотрудников полиции узнал больного, быстро удалось установить его ФИО и место жительства. В отделение была вызвана мать больного, но пациент её не узнал «… она для меня была чужим, незнакомым мне человеком, которого я видел впервые в жизни…». Из полиции 28.06.13.г пациента доставили в отделение токсикологии БСМП, с жалобами на слабость, головную боль, невозможность вспомнить события последних 2-х дней. «… Обратился самостоятельно в транспортный отдел полиции, после того, как пришел в себя на набережной и не мог понять, как там оказался и как попасть домой…». Была проведена дезинтоксикационная, инфузионная, ноотропная и сосудистая терапия. Со слов больного и его матери, память постепенно восстановилась в течение двух-трех дней. Был выписан 05.07.13.г. в удовлетворительном состоянии с диагнозом «Острое отравление неизвестным веществом с психотропным действием средней степени тяжести. Ретроградная амнезия». После выписки из больницы вышел на работу, но оставался напряженным, подозрительным, замкнутым. Работал по двенадцать часов в сутки «…пытался забыться, работа отвлекала…». Душевное состояние ухудшалось, настроение резко снизилось, и пациент повторно совершил суицидальную попытку: выбрал из домашней аптечки все лекарства и выпил их в роще рядом с домом. По возвращении домой больному стало плохо, от вызова бригады скорой помощи он отказался, в домашних условиях «промыли» желудок. 09.07.13.г, пациент как «неизвестный» впервые был доставлен по СП на лечении в психиатрический стационар (Аксайский филиал ГКУЗ ПНД РО) с диагнозом «Алкогольный амнестический синдром». Со слов врача СП, бригаду вызвали сотрудники одного из кафе, куда неизвестный гражданин самостоятельно пришел с улицы и попросил о помощи, при этом был растерян, беспомощен, о себе ничего не помнил, не мог дать никаких сведений, просил о помощи. В приемном покое больной никаких сведений о себе сообщить не мог, удалось только выяснить, что предположительно он может работать в автосервисе, т.к. хорошо разбирался в машинах. Больному провели сосудистую и ноотропную терапию, через 3 дня пациент постепенно стал давать о себе анамнестические сведения (вспомнил собственное имя, домашний адрес, сотовый телефон матери). Из стационара был выписан 18.07.13.г. в удовлетворительном состоянии. После выписки к врачам не обращался, лечение не принимал. 29.08.13.г пациент вечером после работы, предварительно выпив около 0,5 литра пива, зашел за сыном. Вместе с ребёнком прогулялись по набережной, при этом больной выпил ещё бутылку пива. Ему захотелось в туалет, «… рядом не было ни одного общественного туалета, меня «прижало» очень сильно, я с сыном вынужден был заскочить в ближайший заброшенный, полуразрушенный дом, я сразу присел, чтобы совершить акт дефекации, рядом со мной присел сын и стал делать то же самое. Бумаги или платка у меня при себе не было, поэтому, после дефекации, мне пришлось подтереть самого себя пальцем. Затем я обтёр палец об стенку дома, заправился и, удостоверившись в том, что ребёнок тоже закончил свой туалет, попытался пальцем подтереть и его. При этом ребёнок стал плакать, закричал, что я ему сделал больно (возможно я пальцем, когда пытался подтереть, поцарапал ему попу, никаких проникновений не было) и сразу выбежал из дома на тротуар…». Сына увидела проходящая мимо компания молодых людей. На их вопрос, почему он плачет, он ответил, что «… папа сделал попе больно…». (Объяснения пациента по этому факту в дальнейшем сводились к тому, что так в деревне, где он воспитывался, было принято, а в данной ситуации не было выхода; соглашается, что для сына это было неожиданным, что он об этом не подумал). Пациента сильно избили, на какое-то время он потерял сознание (выбили зуб, сломали нос). Ему удалось вырваться и убежать, но потом он вернулся забрать сына. Прохожими был вызван наряд полиции, пациент был задержан, допрошен, провел ночь в отделении полиции. В связи с подозрением на инцестную педофилию было возбуждено уголовное дело. Активной стороной его преследования стала выступать бывшая жена, которая хотела бы вообще прекратить общение сына с пациентом. На время следствия он был выпущен под подписку о невыезде. В течение суток вообще перестал разговаривать, был замкнут, ничего не говорил, только лежал на диване, укрывшись с головой, временами вскакивал и подбегал к окнам, пытаясь, что-то там высмотреть. 01.09.13.г. на фоне нарастания подавленно-тревожного настроения пациент совершил третью суицидальную попытку, выпил таблетки и пытался резать вены в области левого предплечья. По СП с жалобами на слабость, головокружение, тошноту поступил на лечение в токсикологическое отделение БСМП. Уже на другой день с диагнозом: «Острое медикаментозное отравление легкой степени тяжести, суицидальная попытка. Токсическая энцефалопатия. Резаные раны левого предплечья. Депрессивное состояние» был переведён в Аксайский филиал ГКУЗ ПНД РО для дальнейшего лечения.
Психический статус (на момент поступления): Сознание формально ясное. Ориентирован алло и аутопсихически. Внешне напряжен, замкнут, подозрителен. Фон настроения снижен. Сидит в одной позе, в глаза собеседнику не смотрит, взгляд устремлен в пол, руки лежат на коленях, голова опущена на грудь. Выражение лица скорбное, голос тихий, шепотный. Ответы после длительной паузы. Во время беседы жалуется на сниженное настроение, чувство общей тревоги, беспокойства, часто возникающие беспричинные страхи, выраженную астению. Заявляет, что последние полгода «…чувствую, что окружающие говорят обо мне плохо, что я неудачник, что жизнь не сложилась, и я уже ничего не достигну…»; «… порой кажется, что окружающие хотят мне навредить, возможно даже убить…». Периодически высказывает суицидальные намерения: «… Жить не хочу, жить нет смысла, быстрей бы все закончилось…»; «… я устал от постоянной тревоги и напряжения, они накапливаются во мне, давят на меня, мне это всё невыносимо, нет больше сил, уж лучше раз и навсегда всё это разрешить и не мучиться больше…». Об инциденте с сыном, приведшим к возникновению уголовного дела, говорит неохотно, соглашается, что «сделал глупость», «…видно не о том в это время думал…». На указание, что может быть обвинен в педофилии, реагирует внешне спокойно, заявляя, что «ведь это неправда». Не скрывает, однако, что имевший место инцидент усилил суицидальные переживания, заявляет, что точно жить не станет при неправедном страшном обвинении. Мышление без видимых структурных нарушений, обманы восприятия не выявляются, бредовых идей не высказывает. Грубых нарушений памяти нет, интеллектуально сохранен. Мимика, пантомимика обеднены. Побудительная мотивация снижена. Критика отсутствует.
Эпид. анамнез: туберкулез, гепатиты, вен. заболевания, малярию, дифтерию – отрицает. В течение последних 3-недель кишечных дисфункций не было.
Сомато-неврологический статус: Кожные покровы и видимые слизистые бледные, без элементов сыпи. Зев спокойный. Субконъюнктивальное кровоизлияние. Гематома век правого глаза. В легких везикулярное дыхание, хрипов нет. Тоны сердца ясные, ритмичные, АД 120/80 мм рт. ст., Т- 36,5С. Живот мягкий, при пальпации безболезненный во всех отделах. Физиологические отправления в пределах нормы. Очаговой неврологической симптоматики нет.
Дополнительные методы:
КТ головного мозга от 01.09.2013г: КТ признаков органической патологии со стороны структур вещества головного мозга не выявлено.
Окулист от 02.09.2013г. заключение: глазное дно без патологии. Субконъюнктивальное кровоизлияние, гематома век правого глаза.
ЭЭГ от 10.10.2013 г. заключение: низкоамплитудная ЭЭГ. Умеренные изменения биоэлектрической активности головного мозга. Основной ритм ЭЭГ- бета ритм. Дисфункция головных структур. Реакции активации ослаблены. Пароксизмальных форм активности в момент исследования не выявлено.
Консультация психолога от 13.09.13.г.: На момент эксперимента испытуемый контакту формально доступен; фон настроения ровный; эмоциональные реакции маловыразительны и сужены по спектру; в беседу вступает пассивно, но визуальный контакт поддерживает; говорит тихим, мало модулированным голосом; предъявляет жалобы на периодические «безотчётные страхи» ( «…когда они возникают, мне хочется выпить что-нибудь алкогольного…спиртное в этих случаях для меня всё равно, что антидот…а когда его нет, появляется желание покончить с собой, чтобы прекратить эти мучения…»); кроме того испытуемый сообщает: « У меня нередко бывает чувство, будто кто-то надо мной смеётся, шутит… Например, на улице или в транспорте несколько человек о чём-то разговаривают, смеются, а мне кажется, что они обсуждают меня… и я начинаю беспокоиться, что со мной что-то не так..»; по поводу обстоятельств, связанных с госпитализацией, испытуемый поясняет: «…У меня начались страхи, я захотел уйти из жизни… выпил таблетки из домашней аптечки, хотел порезать себе вены..попал в БСМП №2, на следующий день меня привезли сюда…». Экспериментальные задания испытуемый выполняет в соответствии с полученными инструкциями, формально, не проявляя какой-либо заинтересованности к результатам обследования; арифметические действия с двузначными числами «в уме» производит без ошибок; в общеизвестных географических названиях, исторических датах и событиях ориентируется удовлетворительно; переносный смысл большинства из предъявленных пословиц и метафор понимает адекватно. В результате ЭПИ выявлено следующее: внимание с лёгким прогрессирующем ослаблением интенсивности в процессе работы; мнестические функции характеризуются некоторой диспропорцией между непосредственным запоминанием и отсроченным воспроизведением в пользу первого (кривая запоминания 10 слов составила: 6-7-7-8-8; отсроченное воспроизведение 4 слова); уровень интеллекта удерживается в границах психологической нормы (по шкале Равена, 81); темп мышления слегка психологически замедлен; критические способности носят, преимущественно, формальный характер (прежде всего, в плане прогнозирования последствий собственных поступков); отмечается нерезко выраженное снижение уровня процесса обобщения по органическому типу (эпизодически испытуемый затрудняется в выделении наиболее существенных признаков предметов и явлений). Суждения и умозаключения характеризуются некоторой поверхностью с периодическими проявлениями логической непоследовательности. Аффективно-личностная сфера: повышенный уровень ригидности, интроверсии, реактивности, эмоциональной возбудимости (с повышенной склонностью к реакциям депрессивного регистра); пониженные сенситивность и активность; слегка замедленный темп сенсомоторных реакций; отмечается заметное снижение выразительности и сужение спектра эмоционального реагирования; крайнее ослабление волевого контроля над импульсами, влечениями и побуждениями; появляется также актуальное нерезкое снижение интенсивности и уменьшение количества побуждений к деятельности; сужение круга интересов, до уровня утилитарно-эгоистических и инфантильно-гедонистических потребностей; склонность к периодическим возникновениям переживаний тревожно-мнительного и обсессивно-фобического характера; некоторое ослабление реализации компонентов направленности; резкая ограниченность набора социальных ролей; значительное снижение социальной активности, продуктивности; выраженное снижение стрессовой и фрустрационной толерантности, со стойкими социально-дезадаптивными тенденциями психо-эмоционального реагирования (алкоголизация, суицидально-опасное поведение) в широком спектре ситуаций, субъективно переживаемых испытуемым в качестве причиняющих ему острый психологический дискомфорт. В характере отмечается выраженное преобладание черт обидчивости, раздражительности, ранимости, повышенной впечатлительности, мнительности, ипохондричности, эгоистичности, тяги к получению чувственных удовольствий; нестойкости привязанностей, поведенческой неупорядоченности, необязательности, ослабленной внутренней самодисциплины, слабоволия, снижения эмпатических способностей, а также трудноизвлекаемости пользы из собственного негативного опыта.
Заключение: Таким образом, при исследовании на первый план выступают: лёгкая истощаемость внимания; признаки мнестической межфункциональной диспропорции с лёгкой гипомнезией отсроченного воспроизведения; нерезко выраженные нарушения мыслительных функций по органическому типу в операциональной (лёгкое снижение уровня процесса обобщения), динамической (несколько замедленный темп), критической (формальность) и логико-смысловой (эпизоды логической непоследовательности) сферах; маловыразительность и заметное сужение спектра эмоций; крайне ослабленный волевой самоконтроль; актуальное нерезко выраженное мотивационно-волевое сниженное (сужение круга интересов; пониженная активность; снижение интенсивности и уменьшение количества побуждений к деятельности); склонность к периодическим возникновениям переживаний тревожно-мнительного и обсессивно-фобического характера; значительное снижение социальной активности, продуктивности и адаптоспособности; выраженное снижение стрессовой и фрустрационной толерантности со стойкими социально-дезадаптивными тенденциями психоэмоционального реагирования (алкоголизация, суицидально-опасное поведение) в широком спектре ситуаций, субъективно переживаемых испытуемым в качестве причиняющих ему острый психологический дискомфорт; выраженное преобладание астено-неустойчивых свойств личности.
Лечение: амитриптилин 2.0 мл в/м 2 раза в день №5; амитриптилин перорально 125 мг\сутки; карбамазепин 400 мг\сутки; феназепам 2мг\сутки. Несмотря на проводимую терапию, состояние больного оставалось без видимой динамики: в отделении оставался напряженным, замкнутым, подозрительным, часто жаловался на возникшее чувство общего беспокойства, беспричинные страхи. Фон настроения оставался сниженным, иногда плакал. Большую часть времени проводил в пределах постели. Неоднократно приходил с жалобами, на то, что «… возникает ощущение, что окружающие говорят нехорошее обо мне, возможно, хотят сделать мне что-то плохое, навредить…».
18.09.13. Комиссионный осмотр совместно с заведующим кафедрой психиатрии и наркологии, д.м.н. В.А.Солдаткиным.
Заключение: синдром можно оценить как депрессивно-бредовой, основой его являются аффективные нарушения, на базе которых возникли идеаторные расстройства, не достигающие сегодня параноидного уровня. Оба эпизода аутоперсонамнезии (носящих диссоциативный характер) в данном случае возникли на фоне активно текущего эндогенного заболевания, полагаю, что шизоаффективного. Оно послужило своеобразной почвой, облегчившей развитие диссоциации. Следует отметить, по МКБ-10 критериев, необходимых для диагностики шизофрении и шизоаффективного расстройства, мы на сегодня не обнаруживаем, и оправданным является рабочий диагноз: «Текущий депрессивный эпизод тяжелой степени с психотическими симптомами, с суицидальными попытками и двумя перенесёнными эпизодами аутоперсонамнезии».
Рекомендовано: динамическое наблюдение; уточнение объективного анамнеза, расширенное повторное обследование у патопсихолога после проведения нового интенсивного курса лечения; в плане лечения — к терапии атидепрессантами, которую больной получает, добавить атипичные нейролептики (Рисперидон, Зипрекса).
Лечение: торендо Ку-таб до 6мг в сутки; амитриптилин 125мг в сутки. На первых этапах проводимого лечения у больного отмечалась незначительная положительная динамика, в виде дезактуализации чувства общего беспокойства, страхов, сенситивных идей отношений. Но затем состояние пациента в течение 2-х недель вновь ухудшилось: стал тревожным, напряженным, часто заходил в кабинет с жалобами на усилившееся беспокойство, поверхностный сон, наплывы беспричинных страхов. Однократно пожаловался на то, что «…во время одного из пробуждений, слышал внутри головы незнакомый «голос» мужчины, который сказал ему закончить начатое, т.е. убить себя…». После этого, «…в голове было ощущение пустоты, не было никаких мыслей…». При поездке в город во время короткого домашнего отпуска была паника, «… с трудом мог ехать в общественном транспорте, хотелось выпрыгнуть с маршрутки, т.к. сильно боялся окружающих, чувствовал что-то плохое, испугался за свою жизнь…».
Лечение: в связи с выраженным ухудшением в состоянии пациенту был отменён торендо Ку-таб и назначены следующие нейролептики: галоперидол (25 мг в сутки); клозастен 50 мг в сутки. На фоне получаемой терапии в состоянии пациента наметилась положительная динамика: в отделении поведение стало более упорядоченным, внешне спокоен, фон настроения ровный, отмечается дезактуализация идей отношений. Повторная консультация психолога от 10.10.13.г. : На момент исследования у испытуемого сознание ясное, ориентирован верно. Продуктивному контакту доступен. В переживаниях раскрывается не полностью. На вопросы отвечает в плане заданного. Речь нормальной громкости, модулированная, периодически становится тихой. Мимика, пантомимика бедны и однообразны. Эмоционально без особых колебаний, но когда не может пояснить своего состояния, сталкивается с трудностями, становится раздражительным и негативистичным, пытается себя сдерживать. Жалуется «на головную боль по ночам, она начинается с затылка и распространяется на правую половину головы», провалы в памяти, «начал терять память, вроде был на работе, потом вдруг очнулся на набережной, не понимаю, где я нахожусь, кто я… вспомнил кто я где-то на третий день». Активно высказывает суицидальные намерения «выйду и надо закончить то, что начал», рассказывает что «ночью услышал гул в ушах, как на базаре, потом появился голос», который приказывал испытуемому вставать, садиться, переворачиваться с боку на бок, потом сказал «закончи то, что начал». Во второй день исследования испытуемый утверждал, что это был сон. К выполнению заданий относится без особой заинтересованности, не хочет интеллектуально напрягаться, допущенные ошибки исправляет с нежеланием, раздражается. Инструкцию усваивает не всегда сразу, приходится повторять, уточнять, удерживает. Критика к своему состоянию снижена. В результате исследования было выявлено следующее: Объем механической памяти в легкой степени сужен (10 слов); умеренно снижено отсроченное воспроизведение (7;8;8;8;8; R-4 слова). Ассоциативная память в легкой степени снижена (8 слов, R-7). Неравномерный, замедленный темп зрительных поисковых реакций (Шульте), с паузами активного внимания различной длительности, (1,14; 1,25; 59; 57; 1,11), колебания, неустойчивость внимания, легкая истощаемость. Навык счета не нарушен, средний темп вычислений. При исключении предметов испытывал небольшие трудности в нахождении обобщающих слов, детализировал, выполнил три объединения предметов по слабым латентным признакам, которые после просьбы «подумать», смог самостоятельно исправить. При сравнении понятий опирался на существенные признаки, смог вычленить не сравниваемые понятия. Образность речи доступна. В «пиктограммах» упорядоченное расположение средних по размеру рисунков, опосредованные образы носят преимущественно стандартный, конкретно-фотографический, индивидуализированный характер, на понятия, описывающие человеческие эмоции «печаль, счастье», а также «обман», нарисовал «смайлики», которые потом не вспомнил, два графических изображения «развитие –график роста», «сомнение — + -, то да, то нет», вспомнил 9 слов из 16 и 2 приблизительно. Зрительная ретенция (Benton) на уровне средней нормы (2,5орг. + 1пр. =3,5 ошибки). Невербальный интеллект (Равен) IQ =81; что соответствует норме. Самооценка завышена по шкалам «здоровье и характер по 80%, ум 60%», отметки стоят выше заявленных числовых значений, занижена по шкалам «настроение -100%, счастье – 0%». На момент исследования выявляется субклинические проявление депрессии УД=9, клинические проявления тревоги УТ=16 (HADS). В эмоционально-личностной сфере выявляется мотивационная напряженность, как в социальной сфере, так и сфере физиологических функций организма в виде подавлении спонтанности (то есть непринужденности, непосредственности реакций). Скупость эмоциональных проявлений, осторожность, осмотрительность. Эмоциональная сфера отличается противоречивыми столкновением сдержанности и раздражительности, что создает смешанный тип реагирования, свойственный лицам с психосоматической предиспозицией, со склонностью к трансформации эмоциональной напряженности в болезненные реакции организма. Одиночество как дань повышенной требовательности к окружающим, с выраженной тенденцией к подавлению насущных потребностей. Защитные механизмы проявляются вытеснением из сознания той негативной информации, которая является конфликтогенной или наносит урон субъективному образу собственного «Я». Пессимистическая оценка своих перспектив, склонность к депрессивному реагированию из-за невозможности удовлетворения потребности в понимании, любви и доброжелательном отношении к себе (после разрыва долгих отношений с девушкой). Склонность к преувеличению имеющихся проблем приводит к реакции по типу «бегства в болезнь», а также бегство в иллюзорный, искусственный мир, в котором вещи приближаются к тому, какими бы он хотел их видеть. Разочарование и боязнь, что определять какие-либо цели не имеет смысла, вызвали тревогу, ощущение пустоты и презрения к самому себе. В связи с невозможностью для испытуемого решить конфликт конструктивным путем, прибегает к суицидальным действиям (глотание медицинских препаратов, которые были дома, порезы на руках). Кроме того выявляется диссонанс между декларируемым депрессивным состоянием испытуемого в клинической беседе, в результате опросников и результатами проективных методик в которых, степень выраженности депрессивного состояния и суицидальных тенденций невыраженные. Заключение: таким образом, исходя из вышеперечисленного, на момент исследования выявляется: лёгкое снижение механической, ассоциативной памяти, а также опосредованного запоминания, умеренное снижение отсроченного воспроизведения. Неравномерный, замедленный темп зрительных поисковых реакций с паузами активного внимания различной длительности, колебания, неустойчивость внимания, лёгкая истощаемость. Структурных нарушений в процессе мышления не выявлено, имеются тенденции к объединению предметов по слабым латентным признакам, которое испытуемый может самостоятельно исправить, он также способен критически вычленить несравниваемые или необъединяемые понятия. Образность речи доступна, навык счёта не нарушен, опосредованные образы преимущественно конкретно-фотографического, атрибутивного и индивидуального характера. В эмоционально-личностной сфере заострены ипохондрические, сензитивно-тревожные, шизоэпилептоидные черты в стадии декомпенсации, со склонностью к депрессивному реагированию, «уходу в болезнь», психосоматическим проявлениям, вытеснению из сознания неприятных для личности событий, уходу от реальности в иллюзорный, искусственный мир, со склонностью к преувеличению имеющихся проблем, депрессивному реагированию, а также суицидальным тенденциям, как способу ухода от конфликтной ситуации.
16.10.13.г. Комиссионный осмотр совместно с к.м.н, доцентом кафедры психиатрии и наркологии А.Я.Переховым.
Заключение: Нозологический диагноз: Шизофрения, шубообразный тип течения, синдром атипичной депрессии в рамках затяжного депрессивно-бредового приступа. Атипия депрессии определяется высоким уровнем психотической тревоги, сенситивных идей отношений, доходящих до уровня бредовых симптомов, но не сформированного синдрома; первыми форпостсимптомами псевдогаллюцинаций. Именно в связи с синдромальной незавершенностью бредовой симптоматики нельзя определить синдром как бредовой (параноидный), но возможно — как депрессивный с неконгруентным бредом. Также клинически обнаруживаются негативные изменения личности по шизофреническому типу, доходящие до уровня субъективно определяемых изменений личности. В экспериментально-психологическом исследовании обнаруживаются нерезкие, но все же комплексные нарушения, более характерные для шизофренического патопсихологического симптомокомплекса. Два эпизода аутоперсонамнезии являются проявлениями тотальной бредовой (бредовое забвение себя) деперсонализации, с отсутствием каких-либо признаков формальных амнестических (истинно когнитивных) нарушений. Оба этих эпизода развиваются по эндогенным механизмам, но провоцируются экзогенной вредностью (привычной алкогольной интоксикацией). Важным фактом является сообщение пациентом, что ранее он сталкивался с описанием «своей болезни» в телевизионной передаче «Жди меня». Дополнительным подтверждением диагноза является успешная антипсихотическая терапия в отделении, которая проявляется в резком уменьшении тревоги, страхов, сенситивных бредовых идей отношения и улучшении настроения. Еще одним доказательством процессуального, а не чисто аффективного расстройства является успешное применение высоких доз классических нейролептиков, которые при наличии ведущей депрессии привели бы к утяжелению состояния. Именно их применение вызывают нерезко выраженный ЭПС в виде лёгкой акатизии и паркинсонизма. По формальной статистической классификации наиболее соответствующим диагнозом является «Приступообразная шизофрения, шизоаффективный вариант, депрессивный тип» (F25.11).
Рекомендовано: сохранение базовой нейролептической терапии. Дополнительно к нейролептикам (желательно монотерапии) назначить феназепам. Отменить антидепрессанты, т.к. они могут «раскачивать» сенситивные идеи отношения. Продолжить активное лечение нейролептиками вплоть до выхода из приступа. Возможно назначение корректоров, либо перевод на атипичные антипсихотики с минимальным провоцированием экстрапирамидной симптоматики. Обязательно рекомендовать при выписке поддерживающую нейролептическую терапию, лучше атипичными антипсихотиками, а лечение антидепрессантами проводить только дискретно в случае сохранения т.н. «постприступной депрессии».
В дальнейшие две недели на фоне проводимого лечения состояние больного значительно улучшилось: жалоб не предъявляет, бредовых идей не высказывает, обманы восприятия не выявляются. Фон настроения ровный, в отделении достаточно адаптирован, режимом не тяготится. В течение дня читает книги, участвует в просмотрах телепередач. В общении с окружающими конфликтных ситуаций не создаёт. Строит реальные планы на будущее (хочет вернуться на работу, наладить отношения с девушкой). Формально критичен к своему состоянию. 31.10.2013 года по собственному заявлению в сопровождении матери больной был выписан из стационара домой с рекомендациями: динамическое наблюдение у районного психиатра, галоперидол-деканоат-1,0 мл в\м 1раз в 2 недели, Клозастен 25 мг н\н.
Диагноз при выписке: шизофрения, эпизодический тип течения, затяжной атипичный депрессивный приступ, неполная ремиссия.
Катамнез: После выписки из стационара уволился с предыдущего места работы, работал мойщиком на новом месте. На фоне приема поддерживающей терапии отмечалась редукция симптоматики: жалоб не предъявлял, страхи не беспокоили, фон настроения был ровный, сон достаточный. Мог спокойно выходить на улицу, ездил в общественном транспорте. Но от получаемого лечения отмечались заторможенность, скованность, сонливость. Из-за этого плохо справлялся с работой, «косо» смотрело начальство. Перестал принимать лекарства с конца ноября. Постепенно стала нарастать продуктивная симптоматика: вновь появились и усилились беспричинные страхи, замкнулся в себе, нарушился сон, перестал выходить из дома, стал залёживаться в постели, боялся окружающих. Неоднократно заявлял матери, что « всего боюсь». Считал, что все настроены против него, что что-то угрожает его жизни. Накануне госпитализации, стал вновь высказывать суицидальные намерения. 27.12.13.г. пациент по СП вновь поступил на лечение в ПНД Ростовской области, где и находится на момент написания данной статьи. Никаких следственных действий не проводилось, СПЭК не назначалась.
Краткое обсуждение: В данном наблюдении сомнений в эндогенно-процессуальном происхождении аутоперсонамнезии практически нет, несмотря на то, что по формальным критериям МКБ-10 нет явных симптомов первого ранга по К.Шнайдеру. Интерес представляет то, что этот клинический феномен возник дважды и на короткий период времени. Безусловно, амнестические расстройства здесь выступают как феномен и формальный симптом, но никакого отношения к истинным амнезиям (как первичным когнитивным расстройствам) не имеют, они лишь определяют редкий вариант тотальной бредовой деперсонализации. Как часто бывает при аутоперсонамнезии, провоцирующим (и только провоцирующим) моментом явилось употребление алкоголя. Психологическая составляющая психопатологического синдрома хорошо показана в разборе клинического психолога («…защитные механизмы проявляются вытеснением из сознания той негативной информации, которая является конфликтогенной или наносит урон субъективному образу собственного «Я»…, приводит к реакции по типу «бегства в болезнь», а также бегство в иллюзорный, искусственный мир…). Есть и социальная «провокация» появления именно тотального забвения своего «Я» информационным бумом. Нарушения памяти в виде симптомов встречаются в виде амнестических синдромов при экзогенно-органических поражениях головного мозга. В этих случаях аутоперсонамнезия не встречается, так как нарушения памяти возникают согласно закону Рибо, и амнезия своего «Я» не может встречаться с сохранением памяти на большое количество событий, которые произошли после первичной осознаваемой аутоидентификации в возрасте 2-3 лет. Хорошо известна и многократно была описана диссоциативная биографическая амнезия. Психопатологическая симптоматика при этом расстройстве проявляется утратой памяти о собственной личности и событиях прожитой жизни без других когнитивных нарушений при сохранении формального интеллекта, общих знаний и профессиональных навыков. Начало изучению диссоциативных расстройств положили классические работы европейских психиатров XIX века, изучавших истерию. Уже тогда диссоциация рассматривалась как механизм избавления от неприятных психотравмирующих воспоминаний. В настоящее время именно диссоциацию, как психологический механизм, считают первопричиной таких феноменов, как деперсонализация и дереализация, flash-back, диссоциативные фуги, одержимость и расстройство множественной личности. Если следовать методологии клинико-психопатологического метода, то и в случаях тотальной истерической амнезии нарушения памяти являются составляющими не истинного амнестического синдрома, а синдрома диссоциативного, определяя лишь его вариант. Большинство же случаев аутоперсонамнезии, выявляемых все чаще в рутинной психиатрической практике, проявляются амнестическими симптомами в рамках тяжелого бредового уровня деперсонализационного синдрома, характерного для разнообразных вариантов шизофрении, при этом обязательно приступообразной, Сама аутоперсонамнезия всегда возникает в рамках приступа, почти всегда сопровождается явной или латентной депрессией, но может задерживаться при необорванности приступа на долгое время. Психологическим (психоаналитическим) механизмом при бредовой деперсонализации является вытеснение, так же как и при классической истерической диссоциативной амнезии. Таким образом, подтверждается необходимость соблюдения методологии, логики и этапности диагностического процесса, при нарушениях же методологического познания возникают ошибки нозологической диагностики, а вследствие этого лечения, профилактики и, самое главное, прогноза. Если первый этап диагностики в виде чувственного познания феномена болезни, выявления и подробного описания биографической амнезии выполняется (а иначе бы мы и не узнали об очередном случае), то уже на втором этапе типирования выделенных признаков начинаются основные проблемы. Если семиологически аутоперсонамнезию можно определить как амнестический симптомокомплекс, то уже на уровне синдромальном такого быть не может, так как самостоятельного такого синдрома не существует. С точки зрения синдромологии могут быть только аутоперсонамнестические варианты диссоциативного (истерического) или тотального бредового деперсонализационного синдрома. Т.е., аутоперсонамнезия не является амнестическим синдромом. При ошибке на втором уровне диагностики третий этап – диагностическое заключение о нозологической форме – всегда будет грубо неправильным. Аутоперсонамнезия не является синдромом амнестического круга, поэтому никогда не может быть проявлением текущего органического, в том числе и экзогенно-интоксикационного поражения головного мозга (при сохраняющейся возможности органического «фона» или даже коморбидного, но не основного, органического расстройства), если, конечно, не считать, что шизофрения тоже органическое расстройство (благо четвертый признак болезни теперь когнитивные нарушения) в клиническом (не в патогенетическом) смысле. Итак, аутоперсономнезия – не новое таинственное заболевание, да и фактически не новый синдром. Это – феномен в виде симптомокомплекса, встречавшийся и ранее, но вновь привлекший к себе внимание благодаря биологическому, клиническому (включая и лечение), социальному патоморфозу эндогенных и психогенных психических заболеваний.
Литература:
- Милехина А.В. Синдром биографической амнезии (клинико-психопатологические особенности и лечение): диссертация … кандидата медицинских наук: 14.00.18 / — Москва, 2009.- 157 с.: ил.
- В.Г.Остроглазов. Autopersonamnesia. Новый психопатологический феномен? Независимое сравнительное исследование. Часть 1// Независимый психиатрический журнал , 2004, № 4, с.51-58.
- В.Г.Остроглазов. Autopersonamnesia. Новый психопатологический феномен? Часть 2// Независимый психиатрический журнал, 2005, № 1, с. 35-41.
- В.Г.Остроглазов. Autopersonamnesia. Новый психопатологический феномен? //Часть 3. Независимый психиатрический журнал, 2005, № 2, с.34- 45.
- В.Г.Остроглазов. Autopersonamnesia. Новый психопатологический феномен? // Независимый психиатрический журнал, 2005, № 3. С12-17
- В.Г.Остроглазов. Аутоперсонамнезия как дежавю. Расстройство памяти или деперсонализация? // Независимый психиатрический журнал, 2007, № 2, с. 38-56.
- В.Г.Остроглазов. Катамнез случая аутоперсонамнезии как дежавю // Независимый психиатрический журнал, 2008, № 1, с.32-47.
- В.Г.Остроглазов. О статье З.И. Кекелидзе, М.А. Ларцева, А.В. Милёхиной, Л.В. Поляковой «Биографическая амнезия (сообщение 1)». Критический реферат.// Независимый психиатрический журнал, 2008,№ 4., С 44-58
- З.И. Кекелидзе, М.А.Ларцев, А.В. Милехина, Л.В.Полякова. Биографическая амнезия. Сообщение 1// Российский психиатрический журнал, 2008, №4, С 36-42
- З.И. Кекелидзе, М.А.Ларцев, А.В. Милехина, Л.В.Полякова. Биографическая амнезия. Сообщение 2 // Российский психиатрический журнал 2008, №5, с. 48-53.
- Случай аутоперсонамнезии. Диагностический разброд – подарок антипсихиатрам (ведущие В.В.Калинин и М.Е.Бурно)// Независимый психиатрический журнал, 2010, № 2, с.32-47.
- Е.А. Григорьева, Л.К. Хохлов. К вопросу о биографической амнезии.// «Психиатрия и психофармакотерапия» (consilium-medicum), 2010, №3, С. 42-46
- А.А.Портнова, О.В.Серебровская, В.Г.Тохтуев, Г.В.Тюменкова. Биографическая амнезия у подростков // Журнал неврологии и психиатрии им. С.С.Корсакова, 2003, №10.
- А.А.Портнова, О.В.Серебровская, А.В.Тарасова. О клинических симптомах, патопсихологических проявлениях и механизмах развития биографической амнезии // Журнал неврологии и психиатрии им. С.С.Корсакова, 2004, №8.
- Н.Н.Коберская, Н.Ю.Пятницкий, С.В.Менделевич, И.В.Дамулин. Случай диссоциативной амнезии у пациента молодого возраста // Журнал неврологии и психиатрии им. С.С.Корсакова, 2007, №12.
- Аутоперсонамнезия (биографическая амнезия): Деперсонализация? Конверсия? Симуляция? Органическая амнезия? Клиническая конференция кафедры психиатрии и наркологии ФПК РостГМУ. 05.12.12 г. (ведущий – ВА.Солдаткин) // Независимый психиатрический журнал, 2013. №1. С.34-58.
1 Кафедра психиатрии и наркологии Ростовского государственного медицинского университета
2 Аксайский филиал ПНД Ростовской области
Шизотипическое расстройство
Разбор ведет проф. М.Е.Бурно, врач-докладчик Л.А.Малькова1 (17.04.2014)
Уважаемые коллеги, вашему вниманию представляется больной Александр, 1990 года рождения, 24 года. Образование среднее, специальности не имеет, работает системным администратором. Анамнез (со слов больного, его родителей и медицинской документации). Данные о психопатологической отягощенной наследственности отсутствуют. Родился и воспитывался в полной семье единственным ребенком. С раннего возраста рос болезненным мальчиком, страдал лейкозным нейродермитом, хроническим бронхитом, бронхиальной астмой, в связи с этим не посещал детский сад. По характеру был замкнутым, необщительным, упрямым, своевольным и всегда делал всё по-своему. В школу пошел своевременно, с семи лет, друзей не имел, учился хорошо, но всегда делал это с ленцой. В связи с кожным заболеванием пациента, родители поддерживали его комнату в идеальной чистоте, гиперопекали его. В возрасте 13 лет (это восьмой класс) у пациента изменилось поведение. В школе он стал совершать нелепые, девиантные поступки, разбивал гипсокартоновую стену в классе ногой. У учительницы из стола забрал чей-то перцовый баллончик, поджигал его. Родителей вызывали в школу каждую четверть в связи с его неадекватным поведением. Родители других школьников требовали изолировать его от одноклассников. На убеждения родителей реагировал на короткое время. Перестал поддерживать чистоту в своей комнате, запрещал родителям делать уборку, захламил комнату. Чтобы они не входили к нему в комнату, врезал дверной замок. В 17 лет закончил 11 классов общеобразовательной школы, учился хорошо, школу закончил без троек.
В вооруженных силах не служил в связи с заболеванием кожи. По окончанию 11 класса поступил в Московский институт радиоэлектронной аппаратуры, через полгода учебу бросил, мотивируя это тем, что неинтересно, что высшее образование ему необязательно, в компьютерах можно и без высшего образования разбираться, и не нужно тратить пять с половиной лет на это. Но через год поступил в лингвистический вуз, который также бросил через 11 месяцев. В настоящее время проживает с родителями. Заявляет, что работать не нужно, надо сделать так, чтобы тебя содержали.
Стал считать, что он особенный, он необыкновенно красив, умен, что может жениться, на ком захочет, и жена будет работать, а он – дома. В течение трех лет – это с 20 до 23 лет употреблял наркотики: курил марихуану, выращивал ее дома в ящиках. На замечания родителей реагировал агрессивно. В течение шести месяцев перед госпитализацией перешел на амфетамины и употреблял их интраназально. В это же время стал много читать популярной литературы по психологии, в т.ч. через интернет. Появилась убежденность в том, что он обладает особыми способностями, видит людей насквозь. С ноября 2012 года (пациенту 22 года в тот период) стал утверждать, что за ним ведется слежка. Неоднократно вызывал родителей с работы, и говорил, что их грабят. С декабря 2012 года, за два месяца до госпитализации, стал говорить, что слежку организовали родители, что они миллиардеры, что в квартире много видеокамер. Они снимают его на видео и онлайн транслируют в интернете, зарабатывая, таким образом, миллионы и миллиарды, потому что он необыкновенно красив. И требовал с них за это деньги.
За три дня до госпитализации пришел в приемную ФСБ, чтобы устроиться на работу в ФСК. Там вел себя неадекватно, сидел, развалившись в кресле, был высокомерен, требовал, чтобы его взяли на работу. Сотрудникам ФСБ пришлось применить меры стеснения, вызвали родителей с просьбой забрать его домой. Перед поступлением в психиатрическую больницу сам позвонил в полицию, заявил, что у него дома наркотики, и он хочет сдаться. Но приехавшим сотрудникам полиции дверь не открыл. После длительных убеждений дверь открыл, был доставлен в ОВД и там осмотрен дежурным психиатром. Стационирован в психиатрическую больницу №3, недобровольно, по статье закона о психиатрической помощи.
При поступлении в психическом статусе: контакт малопродуктивный, речь сбивчивая, непоследовательная, суетлив, беспокоен, заявляет, что окружающим про него все известно, о чем догадывается по поведению и высказываниям. Утверждает, что стационированию способствовали родители, которые зарабатывают на нем большие деньги. В отделении возбужден, громко поет песни, на замечания не реагирует, ходит босиком, плаксив, тревога сменяется приподнятостью: «У вас так уютно, что хочется плакать». Бродит по коридору без обуви, ложится на пол, гримасничает, высказывания нивелирует, неряшлив, неопрятен. В дальнейшем поведение носит дурашливый характер, дурашливость сменяется гневливостью, раздражением. Идеи отношения к родителям, к медперсоналу, идеи переоценки собственной личности. Расторможенность в поведении. Эгоцентричен, склонен игнорировать общественные нормы и правила, эмоционально выхолощен, объективно неустойчив.
На стационарном лечении находился с 9 февраля 2012 года по 14 июня 2012 года – 4,5 месяца. Вначале получал терапию: «Клопиксол акуфаз» 100 миллиграмм внутримышечно номером два, «Клопиксол депо» 200 миллиграмм внутримышечно 0,1, «Аминазин» до 150 миллиграмм в сутки, «Галоперидол» до 30 миллиграмм в сутки, «Сероквель» до 400 миллиграмм в сутки, «Неулептил» 30 миллиграмм в сутки, «Рисполепт конста» 50 внутримышечно один раз в две недели, циклодол — шесть миллиграмм в сутки, «Депакин хроносфера» 1,500 миллиграмм в сутки и корректор шесть миллиграмм в сутки. На фоне терапии стал более упорядочен в поведении, реагировал на замечания, сохранялись идеи отношения к родителям. К своему состоянию некритичен.
Для дальнейшего лечения был переведен в стационар филиала №4, где лечился с 14 июня 2012 года по 23 июля 2013 года. Выписан на поддерживающей терапии: «Рисполепт конста» 50 миллиграмм внутримышечно один раз в две недели, циклодол четыре миллиграмма в сутки, «Депакин хроносфера» 1,500 миллиграмм в сутки. Лечение принимал под давлением мамы. Стал спокойнее, менее дерзким и циничным, менее подозрительным и недоверчивым, но появились жалобы на сниженное настроение, подавленность, апатичность, сонливость днем, утомляемость. Для коррекции лечения был направлен в дневной стационар, где проходил лечение с 17 сентября 2013 по 17 октября 2013 года. Выписан с рекомендациями приема «Ксеплион» 75 миллиграмм внутримышечно в месяц. Состояние выровнялось, стабилизировалось.
В ноябре устроился работать системным администратором. Но стал отмечать в феврале, что в течение пяти месяцев наблюдает увеличение массы тела, повышенный аппетит, эректильную дисфункцию, увеличение молочных желез, уплотнение. Самостоятельно пошел и сделал УЗИ молочных желез, где выставлен был диагноз гинекомастия. Исследовался уровень пролактина в крови. 24 февраля 386 единиц на литр. В связи с повышенным уровне пролактина, с наличием гинекомастии, он отказался от пролонгированных форм нейролептиков. Был осмотрен комиссионно в нашем филиале и переведен на «Этаперазин» в суточной дозе до 24 миллиграмм. Но от увеличения суточной дозы с восьми миллиграмм до 24 миллиграмм отказался, и сейчас получает восемь миллиграмм «Этаперазина». Психический статус: жалоб не предъявляет, у него все хорошо, ориентирован правильно во всех сферах, контактен, фон настроения ровный, эмоционально упрощен. Проживает с родителями, взаимоотношения характеризует как хорошие. Планирует в скором времени жить самостоятельно, снимать квартиру. Мыслительные операции искажены, мышление разноплановое, соскальзывает, резонерствует, считает, что он красив и красота – это самое главное в нашей жизни. Не высказывает сейчас идей отношений к родителям, к медперсоналу. Отрицает наличие обманов восприятия, поведением их не выявляет, критика снижена. Свое состояние и факт лечения в психиатрической больнице связывает с употреблением амфетаминов.
Ведущий: Лариса Анатольевна, скажите, пожалуйста, с какой целью Вы с Александром приехали на конференцию? — Мы приехали на конференцию с тем, чтобы уточнить диагноз и дальнейшую тактику ведения пациента — Так, то есть он диагностически не ясен? – Не ясен диагностически. Ну и в плане лечения. – Какие диагностические предположения? – Он у нас сейчас идет с диагнозом шизофрения психопатоподобная. В плане диагностики с паранойи на шизофрению… – Простите, сейчас мы Вас еще порасспрашиваем. Скажите, может быть, я не расслышал, он отказался от нейролептиков и переведен на… – Он отказался, и переведен на «Этаперазин». – Так это тоже нейролепик. – Это нейролептик, но не пролонгированный и доза восемь миллиграмм. Он получает единственный препарат – этаперазин. Но причем он его принимает буквально в течение двух месяцев. – И сколько он принимает вот сейчас? – Восемь миллиграмм. В дальнейшем мы хотели повышения до 24 миллиграмм в качестве поддерживающей терапии. – Значит, больше, чем на восемь миллиграмм он не соглашается? – Нет. – Так, и больше он ничего не принимает из лекарств? – И больше он ничего не принимает. – И отношение неприязненное к лекарствам? – Ну, на восьми это его неприязненное отношение более сглаженное. – После того, как случилась вот эта эндокринная перестройка? – Да. Он пришел и написал заявление об отказе от пролонгированных форм, высказал неудовлетворение свое, что назначили типичный нейролептик. – А там, где он обследовался, ему какое-то заключение дали? Что там написали? – Написали гинекомастия. И еще он принес ультразвуковое исследование. – Ну, так было чего напугаться. – В начале заболевания у него при росте 183 сантиметра был вес 72 килограмм, индекс массы тела 21,49, это в октябре 2013 года. И вот 14 марта вес 89 килограмм и индекс массы тела 26,6. – Скажите, пожалуйста, а психологическое исследование было? – Проводилось психологическое исследование. Данные: у него нарушение мышления по эндогенному типу в виде разноплановости, соскальзывания, резонерства, снижения мотивационной сферы, нарушение целеполагания, негативизм и тревожность. – А дата исследования? – Март месяц. Это как раз когда он обратился с заявлением об отказе от пролонгированных форм лечения. Его направили к психологу. – Какие-то объективные сведения сейчас есть о его поведении? Он работает администратором. – Объективные сведения есть. Я разговаривала с мамой, он с родителями стал мягче, не дурашливый. Нет циничных высказывания в адрес родителей, что было в начале. Уменьшилась апатия, холодности и враждебности к близким нет, нет выраженного негативизма, и у него расширился круг общения. Если он сам по себе был человек не общительный, то сейчас он работает и общается с людьми. Системным администратором из одной организации он перешел в другую, сейчас он находится там на испытательном сроке. Он сказал, что, заработок больше, и его рекомендовали. – Вы меня извините, я не знаю, что это — системный администратор. Хотелось бы уточнить, он принимает самостоятельно какие-то решения, связанные с производством? Причем очень важно, управляет ли он людьми? – Последнее его место работы подразумевает, что это работа с пользователями. – То есть он сам решает, что делать, принимает решения. – Да, здесь он принимает решения. – Спасибо. Коллеги, пожалуйста, вопросы.
– Как он сейчас относится к тому, что его наблюдают врачи? Так с одной стороны вроде бы уже благополучен? – Готов сотрудничать. – То есть он принимает свою болезнь? Он считает, что ему нужна помощь? – Частично. Он все-таки больше склоняется к тому, что если он сейчас не будет употреблять амфетамины, заболевание не вернется. – А он больше связывает заболевание именно с психоактивными веществами, да? – Да, он связывает именно это, именно это. В интернете интересуется своим заболеванием, находит шифр и знает, что у него шизотипическое расстройство. – У меня еще несколько вопросов: как у него складывается личная жизнь? Ему 24 года, он живет с родителями. Есть у него какие-то контакты с девушкой, с друзьями? – На фоне лечения нейролептиками: у него началась эректильная дисфункция. Это привело к жалобам, его как раз и взволновала эта функция, что он не может полноценно общаться с противоположным полом, девушки не вызывают у него никаких ощущений. Он даже пытался ходить в стриптиз-клуб, пришел и говорит: «Я пришел из стриптиз клуба и ничего не испытал». Потом обследовался, сделал УЗИ и вот. — Может быть, Вы что-то знаете, о чем он не может рассказать, о чем рассказала мама? — Мама-то и изложила то, о чем известно. Я с мамой сейчас разговаривала. Он сам взял в свои руки прием препаратов. Мама не контролирует. Если раньше она приводила его на инъекции под давлением, то теперь он взял это в свои руки. Сам ходит в аптеку, получает препараты и действительно получает «Этаперазин» – последнее из аптеки, что отпускается по рецепту и принимает утром и вечером, с его слов. В семье ровные отношения. С папой с Нового года у него более холодные отношения были, сейчас они налаживаются. В районе Нового года пил пиво и курительную смесь приносил. На этой почве произошел конфликт, они не общались, сейчас отношения с папой наладились. С мамой отношения доверительные. Маме он озвучивал проблемы, которые его волновали, он их обсуждал. – А папа с ними живет? – Да, папа с ними живет. – А чем объясняется то, что он с мамой ближе, чем с папой? – В период, когда он болел, отношения у него были холодные, вплоть до циничности к обоим родителям. – А как он оценивает этот период? Он говорил вам о том, как себя в это время вел? По-больному? – Нет, не говорил. – Лариса Анатольевна, а родители все-таки что о нём говорят, о чем рассказывают, что думают? Стал он глупее? Стал ли равнодушнее к ним? – Этого мама не оценивала, это не озвучивается. – А мама живой души человек, интеллигентный? – Мама интеллигентный человек. – И она считает, что он душевно заметно не изменился? – Мама считает, что это не заболевание, что это связано с употреблением психоактивных веществ. Мама не осознала то, что он болен серьезно. – Но до лечения в больнице мама знала его без лекарств, во всяком случае, в таких количествах. Она считает, что душевно, личностно, он не изменился? – Нет, не изменился, потому что с детства он был своенравным, вырос в условиях гиперопеки, и достаточное время он считал, что родители должны ему, а он никому ничего не должен. Его увещевании даже в тот период, когда началось психопатоподобное поведение, и родителей вызывали в школу. Увещеваний хватало ненадолго. – Родители считают, что он такой же парень, как раньше. С ним можно разумно поговорить? – Я не могу об этом говорить, они это не озвучивают. Мама давно не приходила в диспансер. Я знаю об их взаимоотношениях из их телефонного разговора. – Во всяком случае, родители не жалуются, что он с некоторых пор резко изменился, стал совсем другой, нелепый, слабоумный? Они не говорят об этом? – Этого родители не говорят, с этим они не приходили. – Вы считаете, что статус был при выписке психопатоподобный или все-таки психотический ? – Я считаю, что это был психотический статус. – Если вопросов больше нет, зовем Александра.
БЕСЕДА С БОЛЬНЫМ:
– Спасибо, что собрались. – Лариса Анатольевна немного рассказала о Вас. Очень важно, чтобы Вы сами рассказали о том, что же происходит. Скажите, Вы работаете администратором? – Ну, почти, да. Я работаю IT-специалистом, инженером технической поддержки пользователей. Эта работа несложная. – Это не сложно, но Вы специально этому не учились? – Ну, в институте – нет. – Вы побывали в институте? – Верно. – Он стал не по душе, в другом – тоже не по душе. – Верно, да. – Это очень важно. Если не по душе, то зачем продолжать? – Понимаете, не то, чтобы не по душе. Я считаю, что высшее образование нужно в определенных профессиях. – Так… – Врач, юрист без диплома и знаний, которые можно получить в институте, никуда не поступишь. Но ситуация в образовании в IT-сфере у нас очень плохая. Почему? Потому что предметы очень старые. Единственный предмет, который по специальности у нас был, IT – это бейсик, то есть старый язык программирования. Это совершенно неактуально, этим сейчас никак не заработаешь денег. Единственное, остается самообразование, то есть читать интернет, задавать вопросы в поисковик. – То есть вы берете из интернета все, что можно? – Конечно. – И для удовольствия, и для своей работы? – Нет, у меня все хорошо, у меня друзья есть. С девушками общаюсь хорошо, и не только из Москвы. На прошлой неделе приходила ко мне домой девушка, мы нормально время провели. – Это прекрасно. И друзей много? – Немного друзей, много не бывает. – Приятелей много, да? – Нормально, хватает. Не то, чтобы много. Я не хочу дружить как можно с большим количеством людей. Друзей выбирать нужно, чтобы они относились к тебе так, как ты бы хотел, чтобы они относились. Коряво сказал немножко, ну Вы понимаете. – И все-таки расскажите нам о вашей административной работе, чтобы мы представили, в чем она состоит, что вам приходится делать по работе? – Очень простая работа. Есть компания. Входит в очень крупный холдинг CBS. Наше подразделение в России занимается тем, что создает контент… Она много чем занимается, но я занимаюсь тем, что поддерживаю пользователей. То есть нужно создать аккаунт кому-нибудь, учетную запись, сменить пароль, принести какое-нибудь оборудование, настроить что-нибудь, установить, проконсультировать, проследить. Что-то вроде системного администратора, только без обязанностей по сетевым технологиям. – А бывают какие-то трудные положения? – Я бы не сказал, нет. Вот на прошлой работе, когда только-только из дурки этой вышел, я работал… Как сказать вам лучше? На работе очень много обязанностей было, а платили мало. То есть я выполнял не только то, что сейчас делаю, но еще и следил за сетевым оборудованием – активным, пассивным. То есть работал в три раза больше, платили в три раза меньше. Скорее всего, именно из-за того, что не было диплома о высшем образовании. Я им сказал, а они ответили: «Хорошо, мы вас берем. Но вы сами понимаете, зарплату большую платить не можем». Я согласился, набрался опыта и ушел на хорошую зарплату и меньше обязанностей. По-моему, неплохо. – Конечно, неплохо: и хорошая зарплата, и поменьше обязанностей. Ну и Вы думаете, так можно жить дальше? – Я хочу больше, конечно. Я хочу повышать свои знания. – Учиться Вы больше не будете? – Буду, конечно. – Будете? А чему будете учиться? – IT – область очень хорошая, перспективная и денежная. – Это высшее образование или нет? – К сожалению, нет. Высшим образованием этому выучиться нельзя, только самообразование или какие-то курсы типа «Специалиста» от Бауманского института. В вузах этому не учат. – Все же где Вы и чему будете учиться? – Сейчас, на работе, по окончанию испытательного срока, сказали, что поспособствуют обучению за счет компании. Я считаю, неплохо. В дальнейшем я считаю… Я не считаю, а хочу продолжить образование именно в IT-сфере. Почему? Потому что начальные знания уже есть, да, то есть не так сложно будет дальше. Дальше будет проще, а зарплата будет больше. – Так, ну а учиться-то где будете? – Самообразование. – Это все будет самообразование через интернет? – И самообразование, и, возможно, какие-то дополнительные курсы, если потребуется. – Вы готовы на курсы, но не на институт, конечно? Потому что это ни к чему и Вы рассчитали свою жизнь, что Вам это не нужно? – Не то, чтобы я рассчитал свою жизнь, это громко как-то звучит. – Ну а как? Вы сказали уже, что Вам высшее образование не нужно. – Не то, что не нужно… – Высшее образование нужно врачу, учителю. – Верно. – Верно. – Так. – Ну? – А в области информационных технологий, к сожалению, высшее образование в России очень плохое, обучиться ничему в институтах, кроме, возможно, программирования какого-то там… Именно в этой области, все-таки IT – это не только программирование, это и системное администрирование, и безопасность информационная. – Как называется, IT – информационные технологии? – Да, IT – информационные технологии.– То есть понятно, всему, чему можно научиться здесь, Вы можете научиться сами. К сожалению, у нас такого образования нет. – Да, Вы все правильно поняли. – Так Вы и собираетесь жить? И будет семья? – Конечно, обязательно. Дочку хочу.– Девушка есть? – Девушки нет, подруги есть. – Со временем будет девушка по-серьезному, для семьи. – Конечно. – Хорошо. А что Вы вспоминаете о школе? Вы же хорошо учились? – Да, без троек учился. – А какие-нибудь предметы Вас особенно увлекали, волновали душу? Вспомните. – Не то чтобы… Я вообще считаю, что на протяжении жизни, от 15 – не знаю, точный возраст я не буду называть, но сознание приходит гораздо позже, чем в школе. В школе человека в шесть лет сажают за парту и начинают нагружать всеми подряд знаниями. Параллельно из-за такой позы, когда сидят и пишут, сколиоз развивается. Ну, а что ближе и по душе, человек решает для себя в более позднем возрасте. Я, например, сейчас занимаюсь спортом, именно пауэрлифтингом. В общем, в этом я очень хочу преуспеть. Собственно, вот. А какие-то предметы в школе я не хочу, чтобы они меня волновали. Ну, интересно было, конечно, но я ценил в школе общение. – Именно общение? – Социальные навыки. Школа мне кажется важной именно тем, что там учат людей взаимодействовать между собой. Всякие «начесы» на тесты стандартизированные – это как-то не очень эффективно, я считаю, но я могу ошибаться. – Какие-то предметы, математика или литература – это Вас не увлекало, так, чтобы вот… – Английский нравился, физкультура мне нравилась. – Английский язык Вам не нужен в работе? – Нужен, почему не нужен. У нас там заявки все составляют на английском языке.– Так Вы совершенствуетесь в английском? – Да, и обучение английскому языку тоже в компании будет предоставляться. – И Вы будете с охотой продолжать учиться английскому языку? – Конечно, конечно, а как же без этого. Да. – Молодец. – Спасибо.– Хорошо, Александр, так все-таки что же было? Почему Вы попали в больницу психиатрическую, где такую приняли артиллерию лекарств? – Ужасно! Нейролептики все эти. Рассказываю, как это все было: амфетамины три месяца кряду. Мне кажется, любого человека, если он будет амфетамины употреблять… Не знаю, либо от избытка, либо от недостатка дофамина, который стимулирует амфетамин, кокаин там, начинается психоз. – Так, погодите, погодите. Когда это началось? – Это не сразу началось. Наверное, на второй месяц, может, на второй с половиной мне казалось, что за мной следят.– Это все от наркотиков? – Конечно, до этого такого не было. – Так. А до наркотиков Вы были совершенно здоровы? – Да, вполне. Мне никогда не казалось того, что мне казалось под амфетаминовыми веществами. – Так. – Страшно было. Я не то, что кому-то там желал зла… Я очень сильно испугался, потому что меня положат в дурку, сделают там лоботомию, как я посмотрел в фильмах. И я позвонил в милицию и говорю: «Посадите меня в тюрьму, я наркоман. У меня дома есть амфетамины. Но, пожалуйста, не сажайте меня в дурку, я не хочу этого». В итоге приехали санитары, меня отвезли сюда, и тут я провел три месяца в чудовищных совершенно условиях. Вы знаете, наверное, чем здесь кормят, какие препараты дают, от которых пропадает эмоции, желание, секса не хочется совершенно. Овощем человек становится, короче. Зато снимается психоз, это хорошо. – Погодите, Александр, это очень важно. Расскажите, когда все эти наркотики начались? Ведь началось все с марихуаны? – Ну да, да, началось все с нее. – Когда это было? – Давно. Выращивал марихуану я долго. То есть у меня стояли дома два таких шкафчика 60х60см, 160 см в высоту, и в каждом из них стояло по кусту конопли. Не знаю, родители на это ничего мне не сказали. То есть, конечно, отец меня поколотил вначале, говорил что-то, а потом… говорит: «Ты уже взрослый». – Так, а отец кто по специальности? – Кажется, менеджер по продажам или что-то вроде того. Строитель.
– Ну, предприниматель. А мама? – Не предприниматель. Мать – фотограф, отец – менеджер по продажам, занимается строительными материалами отделочными. – И что, они так спокойно отнеслись к тому, что Вы стали выращивать марихуану? – Отец неспокойно отнесся, мать отнеслась спокойно, потому что на работе у нее, да и все знакомые покуривают травку. В Америке уже стоят на улицах аппараты по продаже марихуаны, то есть она там легализована, и «поехал» я точно не из-за нее, именно из-за амфетаминов я «поехал». Амфетаминовый психоз, он так и называется, насколько я знаю. – А Вы как, нюхали? – Да, интерназально, да. – Так вот когда марихуану Вы стали выращивать и курить? В каком году Вы закончили школу? – В шестнадцать лет или в семнадцать. – Ну, хорошо, в шестнадцать лет закончили школу. – Ну да. В 2006-м, наверное, где-то. – Попробовали один вуз, потом второй вуз – не по душе, и Вы стали тогда пробовать себя администратором? – Нет, не совсем. Я тогда начал заниматься спортом и параллельно курить траву, как ни странно. То есть это мне не мешало. Ходил в спортзал и по вечерам курил траву. От нее совершенно… Ну, я как бы и с друзьями курил, и с девушками, и даже на этой почве познакомился с девушкой и жил с ней год. Она меня научила, между прочим, и железо тягать, и правильно питаться, чтобы рацион состоял преимущественно из белковой пищи, а не из углеводной и жировой. – А это зачем? – Что зачем? Диета такая нужна? – Такой рацион. – Ну, все очень просто. Человеческий организм состоит преимущественно (мышцы) из белка. На занятиях спортом, когда вес поднимаешь раз, второй, третий, потом уже не можешь, в этот момент происходит микротравма мышечного волокна. Потом нужно неделю подождать, чтобы оно восстановилось, питаться в этот момент, принимать белок – ну, творожок, там, мясо куриное. Мышца восстанавливается, становится сильнее, адаптируется к внешней среде. То есть растет, гипертрофируется. Углеводы нужны для того, чтобы энергия была, чтобы запас гликогена пополнялся. – Александр, Вы хотели всерьез заниматься спортом, да? – Я занимаюсь спортом. – После всех этих институтов. И занимаетесь и сейчас. – Нет, я не хочу этому жизнь посвящать, я хочу, чтобы это было параллельно, это всего лишь занимает час три-четыре раза в неделю. – Да, но тогда Вы захотели всерьез заниматься спортом и даже с особой диетой. И девушка научила, и спасибо ей, да? – Научила, да. Да. – Так. А как же так одновременно стали марихуану курить и другие наркотики? – Конечно, это может звучать… я, может быть, сейчас сам себе яму копаю, но я не считаю траву чем-то опасным, понимаете? Я ее, от греха подальше, не употребляю, и тем более амфетамины сейчас, но все равно именно на тот момент я считал, что она неопасное вещество. Она действительно неопасна, как вот курят табак. Алкоголь в миллион раз хуже. А трава, она… она не плохая. Понимаете? Вот почему я стал ее курить. Конечно, прежде чем я стал курить, я поискал о ней информацию – что это такое, как это все делается. Я ж не просто так подумал: а, давайте, я буду выращивать, пошел, купил, там, все оборудование. Нет, я почитал, как это делается, как ТГК и (…) (00:45:09) влияют на мозг, какие рецепторы они задействуют, опасно ли длительное употребление. Нет, не опасно – годами люди курят, и ничего страшного. А вот амфетамины – это опасно. – Это Вы все в Интернете доставали, да? – Конечно, да. – И про рецепторы, и как действует марихуана, и об амфетаминах? – Ну да. – А какие амфетамины пошли в ход и когда? – Что значит «какие»? – Ну, конкретно. Амфетамины разные. – Ну, есть вещество амфетамин. – А, понимаю. В каком виде? – Ну, вот порошок белый. – Белый порошок. Понятно. И когда это присоединилось к марихуане? – В конце 2011 года. То есть именно за 3 месяца, как вот я стал, и потом попал в «дурку». – Это Вам сколько лет было? – 21. – 21 год. А амфетамин тоже в Интернете?.. – Да, тогда это можно было заказать в Интернете. То есть существовал анонимный сайт, где при помощи криптовалюты, то есть такой, скажем так, децентрализованной валюты, которая не имеет эмитента Центрального банка, а транзакции защищены очень сложным шифрованием, – можно было покупать в Интернете вещества, которые приходили по почте. Так, собственно, заказал я 5 грамм амфетамина, которые меня сюда и привели, по большому счету. – И вот расскажите, что же с Вами стало происходить от всего этого. Почему Вы сами позвонили и попросили… – Мне казалось, что за мной наблюдают, что общество ко мне негативно настроено – ну, стандартная продуктивная симптоматика, как вы это называете. – Так-так. – Ну вот. Я испугался, что родители, видя все это, сдадут меня на лоботомию, и, чтобы это предотвратить, я вызвал себе милицию, чтобы меня посадили в тюрьму, чтобы я отсидел там срок и никогда больше с этими веществами не связывался, но сохранил свой рассудок и мозг. Но я же не знал, что так не делается. Маленький, глупенький был. – А почему Вы беспокоились, что родители отдадут Вас на лоботомию? Это что такое – лоботомия? – Лоботомия, Вы это знаете. – А Вы откуда знаете? – Из Интернета же. – Но как же Вы могли подумать, что родители способны Вас… – Ну, как в психозе люди могут думать? В психозе вообще что угодно может быть. Вы же каждый день это видите. – То есть это было в психозе. – Конечно. – А что было за состояние? Что Вы называете психозом? Кроме того, что испугались леоботомии и того, что родители отдадут Вас на эту операцию. Что еще было? Может быть, было какое-то возбуждение? – Страх был, очень сильный страх, прямо настоящий страх. Именно за себя, за свое сознание. Меня даже не пугала потеря огромного количества времени в тюрьме или какие-то другие санкции, но больше всего меня пугало то, что меня лишат эмоций, чувств и вообще всего того, что происходит после лоботомии, потому что я видел этих пациентов. – А сколько Вы принимали амфетамина? – Как долго или сколько? – Как долго и поскольку? – Три месяца… я не знаю, сколько это в миллиграммах, но по одной «дорожке» в день. Ну, Вам дозировка интересна. Хорошо, вот есть 5 граммов. Я не знаю, сколько это будет, 5 граммов, допустим. И маленькая «дорожка» – сколько-то миллиграммов. Я не знаю, сколько именно, но понемногу каждый день. Вместо кофе, можно сказать, потому что он стимулирует очень, мысли организует хорошо, то есть мысленный процесс очень хорошо протекает. Насколько я знаю, амфетамин изобрели, чтобы пилотам военно-воздушных сил на длительных миссиях просто в воздухе не засыпать. То есть перегрузки, они засыпают, а амфетамин их стимулирует, и они не засыпают, вот такие вот глаза. –– А вот было еще такое настроение, это тоже в психозе? – Какое? – Что в Интернете известно, что я человек необыкновенный. – Нет.– Да. Кинокамерами меня снимают. – А, ну, не то чтобы, да, да. Если так, да, то – да. – Как это было? – Мне казалось, что я такой особенный, прямо весь из себя. Я в то время хорошо выглядел еще очень, толстым не был, как бы нравился очень сильно девушкам, то есть я это видел прямо. И мне казалось, что я прямо такой весь из себя охрененный. На этой почве как бы и «поехал». Но это, конечно, не так. – А это все был психоз, который прошел? – Я считаю, да. – И ничего от него не осталось? – Как видите.– И только ясное понимание, что все это – белиберда, да? Так. А почему пришлось Вас все-таки не добровольно, а насильно стационировать? Вроде сами попросились? Попросили помощи, попросили избавить Вас от наркотиков. – Потому что человек в психозе представляет опасность либо для себя, либо для окружающих. Для окружающих я вряд ли представлял опасность, но для себя – возможно. Поэтому нужно, конечно, ограничить его свободу, этими препаратами лечить психоз. И в идеале, – у нас, в России, конечно, не так, но очень хотелось бы, чтобы людям, у которых подобная ситуация возникает, например, амфетаминный психоз или кокаиновый, алкогольный, чтобы их не сажали, как мартышек, в клетку, на эти железные кровати, от которых впивается все в ребра, спать невозможно, с включенным светом. Не кормили баландой, не относились, как к людям третьего сорта, а, я не знаю, теплый чай, мягкая постель, внимание, психотерапия: а почему вы так? Чтобы человек видел, что к нему настроены хорошо, добро, а не просто так: так, мальчики, таблеточки. Что это такое вообще? Я, конечно, не понимал, почему со мной так обращаются. И после того, как я через три месяца вышел, я ненавидел всех врачей, потому что… ну, сами понимаете, почему – я только что объяснил. И я им это все открыто высказал, и меня – тут же прямо подъехала машина вот к этому дневному стационару этой больницы – и положили в острое отделение еще на полтора месяца. Такие вот дела. – Ну, Александр, в этом остром отделении Вы уже были без наркотика. Там Вам амфетамин не давали. – Не давали, конечно. – Но состояние было взбудораженное, песни пели. Помните? – Ну, я люблю песни петь. Но, конечно, не стоит этого делать, наверное, в общественных местах. Но там очень скучно, понимаете? – Но что там было? Скучно, так песни стали петь? – Очень скучно, вообще ничего делать нельзя. – Пели песни, потому что скучно? – Да. – Ну, а что еще делали, чтобы не было так скучно? – Что еще делал? Ходил туда-сюда по коридору. Что там, там ничего делать нельзя, это очень скучное место.– Какие там больные-то? – Есть вполне адекватные больные, есть безнадежные, которые ноги сучат, там, пристают, размазывают еду по тарелке, слюни текут. – Так. А еще какие? – Какие? Ну, есть и вполне адекватные, интересные люди. Почему нет? Там же… Ну, по крайней мере, в остром отделении их меньше, вот в санаторном отделении в восьмом, там почти все такие. Были все спокойные, там со всеми есть о чем поговорить, в шахматы сыграть, в теннис настольный. Хоть как-то время скоротать. – Но Вы заметили, что сильно отличаетесь от этих больных. – Чем? – Своим душевным состоянием. – Поясните.– Ну, Вы-то чувствовали себя здоровым? Душевно здоровым. Когда песни перестали петь. – Песни перестал петь. Что вам сказать, я не знаю даже. Чувствовал ли я себя здоровым, – я не помню, если честно. То есть сейчас я определенно понимаю, что это был психоз, что тогда я был нездоров. И то даже, наверное, не все 4,5 месяца, а недели первые 3-4, может, когда мне все еще казалось, что… И я подходил на пост за едой, за бананчиками, там, в холодильник, – меня не пускали и кого-то еще. Я говорю: «Отойди, потому что вон там за тобой камеры стоят». Там вот приборчик, как счетчик – я думал, что это камеры стоят. То есть это мне казалось еще недели 3-4, может быть. – То есть это преследование продолжалось. – Да-да, еще в самой больнице. Но потом-то это все прошло, и просто очень у меня было хреновое, плохое состояние помимо этих нейролептиков еще в максимальных дозах, может, даже в сверхмаксимальных, от которых у меня еще и молочные железы начали, гинекомастия, да. Ну, Вы знаете все это, что я Вам рассказываю. Вот у меня это началось. – Это Вы уже потом расскажете. А до того как Вы попали в больницу, приятелей у Вас было немало. А подруги были? – Нет, у меня и приятелей-то было немного, и все приятели в основном были завязаны на веществах. То есть я вот выращивал траву, да, и… это «чайки» называются, то есть люди, которые дружат с тобой из-за того, что у тебя что-то есть. Это не друзья. Сейчас, наоборот, этого нет, а друзья просто по интересам появились. Вот раз, в субботу, встречаемся в Нескучном саду, это сходка называется. Просто общаемся, ничего такого, часа 3-4, и расходимся по домам. – От амфетамина мужское влечение не усилилось? – М… вообще, по-моему, никак это не влияет. То есть… от дозировки зависит. Если маленькая доза, она стимулирует умеренно; высокая доза, скорее всего, либидо убивает. Но я не помню, я слишком высокие дозы не принимал. Но, как видите, хватило и маленьких, чтобы «поехать». – Ну, хорошо. И выписались Вы когда? – В апреле где-то, не помню. Попал в феврале – февраль, март, апрель, май – а, в мае, наверное, да. Четыре месяца. – Выписались в мае, да? То есть почти год назад. – Да.– И как Вы прожили этот год, что с Вами было? – Ну как, сначала очень плохо все было, потом постепенно лучше стало. Когда я отказался от этих пролонгов, уколов, я за месяц скинул 10 кг – весил 93, сейчас 83 вешу. – Вы там лежали 4 месяца, выписались уже без психоза? – Ну, очевидно.– Так. А что было после выписки? К наркотикам Вы не вернулись? – Нет.– А что было? Что мешало жить? – «Овощное» состояние от нейролептиков, когда нет ни эмоций, ни желаний, ни страсти, ни чувств, ничего вообще. Существование ради того, чтобы существовать. Зачем это нужно? – После больницы Вам стали в диспансере давать нейролептики, да? – Уколы плюс таблетки. – И всякие другие. – Это максимальная доза же, правильно? – Да-да-да. И Вы с ними как себя чувствовали? – Плохо я себя чувствовал, очень плохо себя чувствовал. Психоза не было, но… продуктивной симптоматики не было, но негативная была через край. Потому что… – А что значит «негативная через край»? Это все из Интернета, да? – Ну, Вы это просто так знаете. Я это говорю, для того чтобы Вы знали, что я это тоже знаю. – Так-так-так. И что? – Отсутствие желаний, отсутствие эмоций, отсутствие воли, отсутствие всего этого. Отсутствие желания социально общаться, как-то социализироваться, общаться с девушками. Вообще ничего не хотелось. Просто вставал, покушать – ну, покушал; на работу – ну, на работу. Овощ, режим овоща это называется. – И сколько Вы так жили месяцев? – Вот пока постепенно таблетки не отменили, потом вот уколы, сейчас я отказался от них. – Ну да, а сколько месяцев были в таком состоянии «овоща»? – Когда отменили уколы, я не помню. Уколы – месяц-два. – Ну, полгода, меньше? – Таблетки – месяца четыре, наверное, назад. Я от них блевал каждое утро. Ну, постепенно вроде лучше стало. – Значит, примерно полгода. – Ну да. – Так. Но последние полгода Вы живете без «тяжелой артиллерии» лекарств. – Ну, да-да. – Так. И каково? – Ну, поначалу было вообще работать… Я пошел работать не айтишником, я пошел работать в «Фотопроект»… – Значит, Вы ту работу оставили, прежнюю? – Какую «ту»? – Ну, на которой работали до больницы. – Я не работал до больницы. – Ах, Вы не работали. Так. Значит, Вы были дома, да, полгода? А через полгода, когда лекарства уменьшили, нашли работу? – Нет, я нашел работу через… ну, практически сразу, летом. Я же говорю, я пошел работать в «Фотопроект». Сеть магазинов, которые занимаются печатью. Мать этим занимается, и я решил: вот, тоже займусь этим. Пошел, меня там научили за неделю. И я занимался, я не мог на ней работать, потому что по мне видно было, что человек – ненормальный. А ненормальный из-за чего? Из-за нейролептиков. – И Вы с лекарствами вот эту простую работу все-таки могли совершать? – Да нет, меня выгнали оттуда. Я пошел на другую работу, тоже как-то… – Тоже простая? – Ну, да. – Ну, принести, там, положить. – Не принести-положить, а типа младший системный администратор, так она называлась. – Ну, а когда же уже вот эта сегодняшняя административная работа пришла? – Месяц назад, я тут месяц где-то работаю примерно. 18 числа я устроился и пока испытательный срок дали. Мне там очень нравится, все хорошо. – Родители-то рады, что Вы работаете? – Ну, конечно, рады. – Ну, а родители как относятся к тому, что случилось с Вами, к тому, что происходит и сейчас? – Как они относятся? Конечно, они… как они могут, рады они очень сильно. Нет, конечно, они не рады очень сильно. Они очень сильно переживали – что мать, что отец. Мать вообще плакала, когда меня только положили, каждый день, – мне потом рассказывал отец, – приезжала, тоже плакала. И потом, естественно, она перестала верить мне, стала верить больше психиатрам. И сейчас потихонечку отношения наладились – мы с ней ходим в спортзал, занимаемся. Она тянет 62,5 кг штангу. Я ею горжусь. – Это с кем? – Со мной. Мы вместе с ней ходим. – Нет, с кем вместе? – Я с мамой хожу вместе. – С мамой. И мама штангу тянет? – Да. – Сколько ей лет? – 45. – А она ходит с вами, чтобы… – Ну, чтобы в форме быть, конечно. Занимается. – Ну да, и чтобы вам не скучно было, да? – Ну, нет, почему, я и один вполне могу ходить, я просто хочу, чтобы она выглядела хорошо, поэтому я ее к этому потихонечку приучил. Ей нравится.
Хорошо, коллеги, я думаю, что можно задавать вопросы Александру. Пожалуйста.
В.Б.Яровицкий: Александр, меня зовут Владимир Борисович, у меня несколько к вам вопросов. – Давайте – Вот это настроение, что у Вас сейчас, это Ваше обычное настроение или Вы как-то его оцениваете иначе? – Да обычное настроение вполне. – Обычное, да? А как Вы считаете, оно сейчас нормальное, повышенное или пониженное? – Не повышенное и не пониженное. – То есть как всегда, да? Скажите, а вот достаточно сложная сейчас работа администратора – Вы успеваете все делать? – Она простая работа, очень простая работа. У меня там куча свободного времени, я занимаюсь, чем хочу, я дополнительные деньги зарабатываю на работе. – То есть у Вас много энергии, Вы успеваете все делать? – Я успеваю все делать. – Скажите, а не устаете к концу дня? – Я прихожу с работы отдохнувшим. – С работы приходите отдохнувшим? – Да. С прошлой работы я вот так приходил, язык высовывал. – Да, а что Вы тогда делаете, отдохнувший после работы? – Ну, у меня график такой, что я начинаю работать в 14 часов, заканчиваю в 11 вечера. То есть я прихожу, еще часик посидел в Интернете, там пообщался, и спать. С утра – в спортзал, и на работу. – Скажите, а спите Вы сколько часов? – Нормально, часов 8-9, может быть. – А как же Вы успеваете? – Давайте посчитаем. Я просыпаюсь часов в 10. Прихожу в 11, с 00 до 01 я сижу, 8 часов сплю, то есть в 9-10 я просыпаюсь. – Скажите, а мысли у Вас больше какие – приятные, активные, планы какие-то? Или самокопание? – Нет, планов много есть, да. – То есть активные мысли. – Да, все хорошо. – Скажите, а у Вас вот было настроение, когда Вы выписались из больницы, Вы называете это «состояние овоща». Я так понимаю, Вам трудно было вставать, трудно было что-то делать. Скажите, а настроение… – Нетрудно было ни вставать, ни делать. Эмоций не было вообще, желаний, страсти, ничего не было. – Нет, мне понятно, я просто хотел уточнить, как эмоций не было? То есть не чувствовали вообще ничего вокруг, да? – Никакого стимула, никакого удовольствия. – А не было ощущения, что вокруг все серое, как будто солнце не светит? – Так и есть, так и было, да. – Как будто все пылью покрыто? – Нет, пыли не было. – Я имею в виду, что цветовая гамма, зеленая травка, голубое небо вот как-то не воспринимается. – Ну, просто как-то есть и есть. – Скажите, вот это состояние было для Вас мучительно, что вот Вы не могли воспринимать все окружающее ярко? – Это не то чтобы мучительное, но и я бы приятным это не назвал. – Неприятно, да? Скажите, а были при этом мысли, что Вы хуже других, что у Вас что-то не так? Вот я про то состояние говорю. Что не удалась жизнь, ну и, наконец, мысли, что жить, может быть, не стоит? – Почему, стоит. Я молод, у меня все впереди еще. – Тогда таких мыслей не было? – Конечно. – А все-таки когда-нибудь были мысли, что?.. – Нет. – И такое настроение, которое случилось после выписки, в мае, я так понимаю, и дальше чуть-чуть… – Нет-нет, совсем после выписки было очень плохо, я даже это самое, алкоголь стал употреблять. – Ну, настроения не было. – Ничего не было, да. Сейчас все хорошо. – Да, все понятно. Скажите, а раньше были такие состояния, что настроение неважное до больницы? – Ну, наверное, как у всех. В меру, конечно. Такой, чтобы прямо депрессухи, чтобы вены резать, не было никогда. – Скажите, а что там в школе было, что Вас даже, я извиняюсь, пытались родители от Ваших одноклассников как-то изолировать? – Это Вы о чем? – Ну, поведение в школе было какое-то необычное? – Ну, не то чтобы в школе все гладко было, ну, школа – это дети. Что там может быть такого? – Теперь к тому, что Вы называете психозом. Когда Вы чувствовали, что за Вами слежка идет, как Вы это чувствовали? – Очень реально, очень реально. – Окружающие говорили об этом или Вы догадывались? – Нет, только догадывался. – По каким признакам? – Я Вам сейчас расскажу, чтобы Вы понимали, что к чему. Есть такая наука, я не знаю, как она называется, но суть ее в том, что по лицу, по мимике… – То есть Вы по мимике чувствовали, что люди думают о Вас, я правильно понял? – Есть такая наука, она… – Я понимаю. Я спрашиваю, как у Вас было, мы же сейчас все науки не будем обсуждать. – И мне казалось, что я в этой науке очень хорошо разбираюсь. – То есть Вы по лицам могли угадывать мысли? – Мне казалось так, что я могу угадывать. – В тот момент? – Да. Да. – А было ощущение, что Ваши мысли тоже известны окружающим? Что Вы подумаете, а по их лицам уже видно, что они догадываются, о чем Вы думаете? – О чем я думаю – нет, но мне казалось, что они знают поступки, которые не видят, то есть вот именно… – То есть предугадывают Ваши действия? – Не предугадывают. То есть, допустим, я что-нибудь делаю, а это никто не видит, а мне казалось, что как-то, – не знаю, может, камера какая-то стоит, – и другие люди как-то это знают. – А видели Вы какие-то атрибуты слежки – камеры, фотоаппаратуру, прослушку? – Прямо так, чтобы видел, – нет, не видел. – Но чувствовал, что, возможно, была, да? – Да, предполагал, что… то есть не то чтобы видел. То есть если мне кажется, что человек знает о том, что я делаю и что думаю, как он это может знать? Читать мысли – вряд ли. Скорее всего, он просто следит и слушает. Вот так. – Скажите, а эта слежка, наблюдение было в масштабе таком микро, кто вокруг Вас, или… – Ой, нет, мне казалось, что вообще меня снимают и транслируют мою такую замечательную жизнь… – По всему миру? – На арабские страны. За 35 долларов. – По телевизору видел, да, по телевизору видел, что о Вас идет фильм или передача или как? – Ну, типа реалити-шоу.– Себя видел или косвенно это все обсуждалось? – Я никогда не видел, мне казалось, что так есть. Но это бред, конечно.– То есть сейчас Вы считаете, что это болезнь? – Конечно. – От амфетамина. – Да. – Скажите, а было ощущение вмешательства в свою психику, в свое тело? Вы говорили, что слежка идет, там, телевизор. А было ощущение, что вашими мыслями управляют, эмоциями, как будто кто-то вселился, какие-то компьютерные технологии? – Нет, нет. Нет-нет-нет, этого не было. – Извините, я закончу. Какие-то компьютерные технологии. Может быть, не полностью так, как я сейчас спрашиваю, а чуть-чуть, может быть, менее активно? Кажется, что мысли кто-то путает, хочешь думать об одном, хочешь говорить одно, а получается не было ничего? – Нет. – Теперь скажите, когда Вы были возбужденный, Вы там оголялись, да? Нет? – Нет. – А что, ходил туда-сюда? А что-то разбивал? – Нет. – А было ощущение, что все-таки кто-то Вами управляет? Ваши действия, руки-ноги? – Нет. – Нет, да? – Я просто боялся, что: а) за мной наблюдают, б) со мной, поскольку я «догадался», что за мной наблюдают, сделают что-то плохое. – Скажите, Вы сказали, что амфетамины «в общем-то, неплохая вещь». Теперь Вы от них отказались? – Да, отказался. – Вы с усилием отказались? – Нет.– Или просто и легко? – Ну, нет. Очень легко, потому что… – Ну, то есть Вам не хочется никакой… Ну, Вы же грамотный человек, и я тоже, хочу спросить. Вы знаете, что такое зависимость, абстиненция и так далее. У Вас этого ничего не было? – Нет. – То есть Вы легко ушли от них, потому что так решили. – Да. – Как Вы считаете, то, что с Вами произошло, это полностью завершено, и можно начинать жизнь с чистого листа? Или у Вас все таки что-то осталось болезненное? Ну, будь то от амфетаминов или от нейролептиков, еще от чего-то. Вы изменились, чувствуете себя измененным? – Я считаю, что нейролептики даже страшнее, чем амфетамины. – Я не про то. Чувствуете себя измененным, какой-то не такой, как раньше? Что-то в голове, в душе надломилось? – Нет. Все хорошо. – То есть у Вас все нормально, и Вы готовы вступить… – Ну, что ж «готов»? Я сейчас уже живу нормально. – Все, спасибо.
Ведущий: Скажите, Александр, а почему арабским странам показывали? – Ну, не знаю, почему арабским. (Смеется.) Хороший вопрос, на самом деле. Ну, может быть, потому, что это далеко, и как бы там… Насколько я знаю, там есть такие вещи, типа там показывают женщин, то есть вот эти вот скрытые секс-камеры, там такое есть на самом деле, есть сайты. Может быть, это связано с законодательством, может быть, с местными особенностями, – не знаю, но просто так казалось. Ну, чушь, конечно. – Ну, в общем, ясно. Самому непонятно, почему все-таки арабские страны. – Ну, только что объяснил. Потому что там есть такое. – Ну ладно. А на тело свое Вы обратили внимание? – Так, да. Чего? – Вот на железы свои, да? – Ну. – Вы тело свое и раньше внимательно все-таки осматривали и следили за тем, чтобы не растолстеть? Это вам свойственно? – Нет, я был очень худым, я весил где-то в районе 58-62 кг всегда, то есть очень был худой. Потом вот, когда с девушкой с этой познакомился, она меня научила, говорит: «Иди в качалку, там, сходи, запишись». – Куда запишись? – В качалку. В спортзал. И стал за телом следить, какие-то успехи стали появляться. – Это когда было? – В 2001 году, где-то так. Ой, в 2011-м. – Это сколько Вам было тогда? – 21. – А в 17 лет Вы еще в школе учились, да? – Я закончил ее. – Или в 16 лет, в 17 закончили школу. Что-то там с родителями нелады были какие-то. Замок врезали в свою комнату, помните? – Ну, замок врезал, да, в свою комнату. Это когда уже траву выращивал. – Ах, это когда траву выращивали. – Ну, как бы, чтобы они не совались ко мне. – А почему запрещали уборку? Тоже чтобы не видели ящики, да? – Они вам все это рассказали, да? Ну, почему запрещал, потому что… мне очень хотелось, – да, в принципе, и сейчас хочется, – независимости, самостоятельности. То есть, когда гиперопека со стороны родителей, это очень сильно раздражает, и это нехорошо и неправильно. Сейчас я от этого отхожу, сейчас вот уже 20 числа я еду квартиру смотреть, снимать. Одну станцию от работы там ехать придется, там новостройка, евроремонт, все дела. Неплохо. – В общем, лучше без этой гиперопеки. – Конечно, лучше, конечно. – Писателя какого-нибудь любите? – Ну, я не очень люблю фантастическую литературу или художественную литературу. Последнее, что я прочитал, это Гарри Гаррисон был, «Стальная крыса», но мне не понравилось, потому что он там ходил, банки грабил. В каждой книжке одно и то же. Мне кажется, что свое время можно потратить на техническую литературу, допустим, или на что-то такое, то есть более продуктивно использовать его. Книжки – это то же самое, что посмотреть сериал, сходить в кино. Это развлечение. А мне на это жалко времени, поэтому я особо не читаю. – А о смысле жизни когда стали думать? Понимаете меня? – Наверное, все об этом думают. – А когда это… – Вам интересно мое мнение? – Ну конечно. – Что я думаю о смысле жизни? Что жизнь надо прожить максимально без… без несчастий, да, без горя, без боли, максимально приятно, максимально позитивно, интересно, ярко. Нейролептики это делать не позволяют. – А когда об этом стало думаться, когда об этом стало чувствоваться? – Ну, не могу сказать точно. Все об этом как-то думают. Мне кажется, любого спроси: «А когда ты стал задумываться о смысле жизни?» – он не скажет: «Вот, в 16,5 лет, 5 числа». Нет, я не знаю, когда это было. Ну, как и все в той или иной степени. – А сейчас как Вы думаете? Вы в Интернете искали про амфетамин, про марихуану. Жалеете, что поверили Интернету? – Нет. Я просто на тот момент не знал, что от амфетаминов случаются психозы. Я считал, что это совершенно безобидное вещество, как, допустим, кофе, табак. Что его можно бесконтрольно употреблять каждый день, и это никак не отразится, – отразилось в итоге. Знаю теперь, научен опытом. – Вы же такие подробности из Интернета вытаскивали – химические, биохимические. – Ну, не совсем, это я уже позже начал. – Зачем? – Что «зачем»? Интересно же, конечно, как все устроено, что к чему. – Как все устроено, чтобы по науке с наркотиками взаимодействовать, да? – Ну, не просто так: эй, попробуй, это круто, – а почему это круто, что я от этого получу. Да. – Скажите, пожалуйста, а в этом вашем «амфетаминовом психозе», который Вы описываете, проявляя недюжинную грамотность психиатрическую, приятно Вас слушать. – Спасибо. – Какое преобладало настроение? Вы говорите, страх преследования… – Это уже в конце. – Одну минуточку, я договорю. И одновременно Вас показывали в арабских странах, – мягко говоря, переоценка. Так какое преобладало настроение в этом состоянии? Что это было? – Смешанные чувства. – Страх? – Нет, поначалу мне… я был прямо на эйфории такой от того, что я прямо думаю за десятерых человек. – В ФСБ-то Вы пошли в эйфории? – Был в ФСБ, нет, нет. В ФСБ я пошел чисто по расчету. ФСБ – это власть, в нашей стране ФСБ имеет власть. Власть – значит, можно зарабатывать много денег. Я захотел и того и другого, я пошел к ним и говорю: «Я умею читать по лицам, ребята, я вам пригожусь, возьмите меня». – Но Вы были уже в психозе в ФСБ-то? – (Смеется.) Ну, пожалуй, да, потому что кто бы в здравом уме туда пошел? – Так какое настроение все-таки преобладало в Вашем психозе? – Самоуверенность, эйфория, наверное. Страха не было. – Как сочеталось преследование с видеокамерами с такой популярностью в арабских странах? Или это менялось, часто менялось состояние? – Понимаете, казаться мне начало буквально вот неделю-две, это все очень быстро – бум-бум-бум – и я в психушке. – Как Вы считаете, это не многовато – 4 недели – для амфетаминового психоза? Вы сами говорили, что были в неадекватном состоянии 4 недели. Не многовато для амфетаминового психоза? – Сам психоз, он очень снялся. Мне вкатили, да, там спокойный стал, буянить перестал, но как бы шлейф этих мыслей тянется, то есть если я был твердо в чем-то уверен, то сразу, оказавшись в психушке, я не мог сообразить, что: ага, вот эти люди говорят правду, вот они мне сейчас помогут. На самом деле я остался при своем мнении отчасти. – Я понимаю, но если бы Вам не купировали психоз, не известно, что было бы дальше. – Да, правильно, купировать психоз нужно было. – То есть Вы согласны с этим? – Конечно, да. – Спасибо.
И.П.Лещинская: Вы, наверное, меня не помните, да? – Помню Вас, конечно. Вы работаете в санаторном отделении. – Да. Мы вас застали в санаторном отделении, когда уже психоза не было. – Да-да, когда я приставал к персоналу. – Да. – У Вас хороший персонал. – Ну, поведение Ваше примерностью не отличалось. Помните, у Вас был день рождения, помните? Я Вас отпускала в отпуск на день рождения, а чего мы боялись? – Ничего не боялся. – Вы не боялись, а мы – я и родители – чего боялись? – Я не знаю, чего Вы боялись и родители. – Ну, тогда, понимаете, у Вас не было такого критического отношения ко всей этой ситуации с наркотиками. – Не было, да, конечно. – Не было абсолютно. То есть психоза уже не было, но критического отношения никакого не было. – Верно. – Вы говорили, что, возможно, Вы будете продолжать выращивать все. Правильно? – Ну да. – И что вообще Вы, может быть, все это будете продолжать. И вели Вы себя… Вы замечательно сейчас говорите, но в санаторном отделении Вы были как бы не совсем… – Ну, я помню, я приставал к этим, к персоналу. Это все из-за того, что мне было очень скучно, там делать нечего совершенно. – Но мы Вас просили как-то себя вести более спокойно, да? Но Вам это было трудно. – Просили. – То есть не так все просто, да, было? Не то что прошел психоз. Меня просто интересует, что Вас побудило сейчас вести такую правильную, хорошую жизнь все-таки? Потому что, когда мы Вас выписывали (и Вы вскоре опять попали), такой установки не было. – Не было, потому что у меня не было ни работы, ничего не было, я не знал, как вообще… Денег не было, ничего. – У Вас не было даже определенного желания прекратить этот образ жизни, который Вы вели. – А потому что я другого-то не знал, как оно иначе бывает. – Ну, Вы же не с пеленок этим занимались. – Я и не работал никогда. – Вот Вы про лекарства говорите. Но Вы сейчас молодец, Вы же принимаете лекарства. – Ну да. Мало только. – И они Вам ничего плохого не делают? Как Вы считаете, что они Вам положительного сейчас дают? – Насколько я знаю, есть психоз, да, он проявляется. – Нет, давайте не будем анализировать. Конкретно: Вы сейчас принимаете лекарства, что они Вам дают? Или ничего не дают? – Это мне кажется, как… ничего не дают, как антибиотики принимаются, чтобы не заболеть пневмонией. – Профилактически. – Да. – То есть вы сейчас принимаете профилактически. – Да. – Молодец. Но тогда Вы были категорически настроены против всяких лекарств, правильно? И считали, что Вас совершенно неправильно положили, и что мы Вас выпишем, и как Вы будете себя вести, Вы не знаете, и что будет, и будете ли принимать наркотики, Вы не знаете. То есть я просто хочу сказать, что то, что Вы потом лечились, это было очень хорошо. – Было бы человеческое отношение – было бы все гораздо быстрее и лучше, я считаю. – Но к Вам было неплохое отношение. – Просто таких, как я, – миллион. К каждому в душу лезть, разбираться, хороший он там или нехороший, знает он или не знает, – мне кажется, себе дороже. Проще каждому нейролептики прописать – и гуляй домой. – Вы молодец. – Спасибо. Хорошо. – А очень не хочется, чтобы в душу лезли, да? – А кому хочется? – Все верно. Пожалуйста.
Участник разбора: Александр, скажите, кроме наркотиков, на данный момент не считаете ли Вы, что Ваше состояние в течение жизни, какое-то больное, было какими-то другими причинами обусловлено? Может быть, какое-то генетическое состояние или какие-то другие причины? Кроме наркотиков, было что-то еще? – Угу. А какое именно состояние? – Вы считали, что лежали в психиатрической больнице в связи с каким-то заболеванием, правильно? Был такой период? – То есть возможна ли, там, шизофрения, шизотипическое расстройство, было ли оно? – Ну, предполагаете ли Вы что-то кроме влияния наркотиков? Или Вы считаете, что это только наркотики? – Сложно сказать. Эта шизофрения, она же проявляется лет в 20, люди молодые заболевают этим заболеванием. То есть, как дальше будет – невозможно сказать. Может быть, это был один психоз, что, скорее всего, так и было, то есть амфетамины – психоз, нет амфетаминов – нет психоза. Но какая-то вероятность, что это действительно заболевание, есть. То есть, я так понимаю, чтобы повторного психоза, который еще повлечет за собой потом учащение этих психозов, чтобы этого не было, нужно какое-то время, наверное, дофаминовые рецепторы поглушить. Видимо, так вы-то и делаете. – Скажите, пожалуйста, я все-таки не поняла, а было принято решение сесть на амфетамины. – Ну да. – Что побудило Вас к тому, что стали использовать амфетамины? – Ну, так интерес же – попробовать, что это такое, почему нет. Я же не только амфетамины пробовал, я пробовал много чего. – И про все читали в Интернете? – Ну да.
Ведущий: Давайте отпустим Сашу. Спасибо большое за лекцию, Саша. – Пожалуйста. – Пожалуйста-пожалуйста. Есть еще вопросы?
В.Б.Яровицкий: Вы устали, видимо? – Я на работу сейчас пойду. – То есть устал. Все. У меня вопросов нет. – Так. Что дальше будем делать, как будем жить? – Я бы хотел, чтоб Вы мне постепенно эти препараты отменили. – Совсем? – Совсем. Я обязуюсь посещать дневной диспансер, общаться с Ларисой Анатольевной, рассказывать ей, что у меня происходит в жизни. А если появятся какие-то намеки на психоз – нарушится мышление, негативизм какой-то будет проявляться, проблемы появятся, – то я готов снова принимать эти препараты. Именно в таких дозах, которые пропишут. Но это, конечно, вам решать, не мне. – Я думаю, мышление у Вас не нарушится. Вы, небось, этого боитесь? – Я боюсь повторного психоза, в случае если это какое-то сильное шизотипическое расстройство. Вероятность этого – не нулевая, правильно? Скорее всего, нет, но может быть и это. – Ну, хорошо. Но Вы в Интернете читали о шизотипическом расстройстве? – Да. – Там что, психозы характерны? – Нет. – Ну, а чего Вы боитесь? – Ну, не знаю. Диагноз-то, конечно… Это все равно что ко мне вот кто-нибудь пришел бы и сказал: «Ты неправильно работаешь». Первая моя реакция: «Да пошел ты на фиг. Будешь меня учить, как тут работать!» Так же и я не могу Вам говорить, что Вы мне диагноз неправильно поставили, потому что Вам виднее, Вы этим занимаетесь не первый десяток лет. Я это прочитал это буквально пару недель, вот в Интернете все сведения, что к чему, заболевания, как это все развивается, как это все купируется и так далее. Поэтому, конечно же, я не хочу повторно заболевать и тем более попадать сюда. – Но, Вы же сами говорите, что весь этот психоз возник от амфетаминов. – Ну, скорее всего, да. – Так если не будет амфетамина, не будет психоза. – Логично, да. – Ну, и успокоиться на этом. – Ну да. – Что Вы сейчас делаете после работы, в выходные дни? – Ну, я говорю, когда в спортзал хожу, сейчас вот квартиру поеду смотреть. – А что с квартирой? – Что, я ее снимать сейчас буду. – А, снимать будете. С девушкой вместе, да? – Нет, с приятелем. Пополам. – Чтобы с родителями не жить. – За девушку платить нужно, а я не потяну. – А с приятелем пополам, да? – Пополам, да. – Ну, а к нам какие пожелания? – Ну, как, все, наверное, от финансирования зависит. Если будет хорошее финансирование, будет и хорошее отношение к больным, а не так, как печке, которую можно топить дровами под названием нейролептики. – Погодите, почему?.. – Нет, Вы не думайте, что это негатив. Просто реально то отношение, которое я встретил в «дурке», это было самое худшее время, то есть хуже не было. – Нет, я не понимаю, при чем тут финансирование? – Ну как, если будет финансирование на Вашу психиатрическую индустрию, то, наверное, будут лучшие условия в больницах, правильно? И люди типа меня, – то есть не те, у кого действительно психозы каждый месяц случаются, а такие вот, скажем так, «залетные», разовые, – получали бы адекватное человеческое отношение, и это улучшило бы, конечно, процесс. А не так, что попал, а потом еще и, не понимая, что Вы мне хотите лучше сделать, зол на врачей. – А злые на врачей потому, что именно не почувствовали человеческого отношения? – Ну конечно. Сейчас-то я понимаю, что никакого это, ну… все, слова кончились. – Что в каждом вопросе врачебном какой-то подвох… – Да, да… нет, нет. – И какое-то неприятное к Вам отношение? – Да нет, просто… – Какое-то допрашивание? – Нет, не допрашивание. – А как? – На тот момент мне бы хотелось больше задач. То есть не ловить лечащего врача по коридору раз в неделю: «Доктор, а что со мной? Что со мной? – У вас все хорошо». Ну и что это такое? Это никакой информации не дает. Если б мне объяснили, что вот: «Да, Александр, у Вас такой единственный случай, случается так-то, так-то». Но с другой стороны, мне кажется, большинству больных об этом знать не нужно, то есть, меньше знаешь – крепче спишь. Это мне стало интересно, потому что я заинтересован в своем здоровье, наверное, больше, чем Вы в пациенте, поэтому я стал это изучать. – Вы заметили, что врачи относятся к пациентам, к Вам, прежде всего, не так человечно, как хотелось бы? – Да не то чтобы не так человечно, но не будешь же изо дня в день за маленькую зарплату приходить, видеть рожи всякие. Это все надоест, конечно, я понимаю это все. – Ну, прибавить зарплату, может, добрее будут. – Вот, видите, и это, конечно. – Согласны? – Конечно. – Все-таки Вы внешне такой колючий, а внутри ранимый. – Ну, наверное. – А внутри уязвимый, обижаетесь. Так ведь? – Нет, на обиженных воду возят, я не обижаюсь. – Обижаетесь. – Вы считаете? – Конечно. – Ну, хорошо, назовите это обидой, но понимаю, что это делается все не во вред конкретно мне, а ради общества. – Это случилась такая катавасия с Вами, ну, что делать? – Ну, как, попал, а теперь надо отмываться. – Наркотиков больше не нужно? – Нет-нет, не нужно. – И потихоньку Вы поправитесь. Я так думаю. – Хорошо. Я тогда пойду домой. – Если можете, поверьте. До свидания, спасибо большое за беседу. – До свидания.
М.О. Козлова, лечащий врач пациента в КПБ № 3: Можно я немножко добавлю? Этот пациент пролежал в больнице фактически 120 дней. Первая госпитализация была 70 дней, и через день он поступил снова, вторая госпитализация, еще 50 дней. В общем, первая госпитализация была такая: в течение полутора месяцев он был просто неуправляем. Он ходил по коридорам босиком, ползал босиком, пел песни, то плакал, то рыдал, сексуально расторможен к персоналу, за те места, которые ему хотелось, трогал, разговаривал грубо, совершенно без дистанции. Начали его лечить очень прилично зипрексой, но фактически эффекта никакого не было, он начал получать клопиксол депо, клопиксол акуфаз, галоперидол. На этих препаратах у него появились нейролептические расстройства. Отмывали, снижали, назначали опять атипики – состояние оставалось практически таким же, то есть чуть-чуть снимают дозу, опять гневливый, раздраженный. Обвинял врачей в том, что им заплатили большие деньги и его здесь держат, заявлял, что он совершенно суперкрасивый товарищ, и если вы сейчас заметили, он с макияжем, что родители обязаны его содержать за то, что он такой красавец, и вообще, он женится, и дальше его будут содержать другие женщины. И просто он великий певец, распевал громко на все отделение, он великий игрок в покер, который может зарабатывать деньги на этом, и это состояние продолжалось практически полтора месяца, то есть оно не было купировано, немножко притихало на больших дозах, снижали дозу – опять начиналось такое же. Через полтора месяца какой-то прогресс в нем наметился, и лежал он не добровольно, а по решению суда, потом дал согласие на решение суда и немножко стал говорить с доктором. У него было два, с моей точки зрения, периода откровенности с врачами. Первый, это когда он рассказал в 8-м отделении, что в 16 лет почувствовал себя замкнутым, одиноким, ему стало трудно общаться со сверстниками, он перестал выходить из дома, думал, что в этом виноваты родители, особенно мама его не любит, и она его родила, чтобы привязать к себе папу. Папа вроде с ним разговаривал, но кратко, к папе он относился лучше. И поскольку он думал, почему ж с ним сверстники не разговаривают, а его как бы выталкивали из коллектива, он пришел к выводу, что ему все завидуют из-за того, что он красивый. Поскольку состояние у него было не очень хорошее, все-таки была апатия и депрессия, он решил попробовать наркотики, и посадил на балконе грядку с анашой, и сам отмечал, что когда курил смесь, ему становилось лучше, он становился активнее, веселее. Вот эти полтора месяца. Здесь его как-то перевели в санаторное отделение, и я отметила число, когда ему сделали достаточно большую дозу рисполепта конста. Поскольку рисполепт конста действует через шесть недель от момента первой инъекции, он, конечно, стал тише, но оставался без дистанции, без критики, оставался гневливым, раздраженным, высокомерным, не признавал никаких авторитетов, и самое главное, вот эта идея, что он никогда не работал и не будет работать, она была во всем его диалоге. С персоналом он разговаривал грубо, как с людьми низшего сорта, в приказном порядке. Он за собой совсем не следил, не умывался, был неряшлив, не убирал постель, на каждое замечание давал реакцию, соизмеримую с какой-нибудь атакой. Его все раздражало, он конфликтовал с родителями. Его выписали из 4-го отделения, и он пришел к врачу диспансера (его принимал один и тот же врач) и сказал, что если в приемном покое с ним еще высокомерно поговорят… В дневном стационаре он сказал, что он ему враг №1, врачей он не признает, он все знает сам: знает, как зарабатывать деньги, знает, как себя лечить. Его второй раз положили в острое отделение. Здесь были приступы, которые наблюдались в тех отделениях и длились большое количество времени, то есть первый приступ полтора месяца и потом это гневливое, дурашливое, нелепое поведение, оно возникало и длилось от нескольких дней до недели. У нас тоже были эти приступы, но в течение дня, то есть он вышел, вспыхнул, раздал всем указания, объяснил, кто есть кто. Направили его на психотерапию, которую тоже воспринял в штыки, но потом как-то убедили, стал туда ходить. И все бы это продолжалось бесконечно, пока не прошла шестая неделя с момента инъекции большой. Он стал тише, стал общаться с родителями, стал говорить: «А не пойти ли мне на работу?» Он рассказал, что когда он пел-плясал и босиком бегал в отделении, ему казалось, что это театр и вокруг не больные, идут представления, он великий певец и может пением зарабатывать деньги, как и покером. Он понял, что он в психозе, стал гораздо спокойнее, адекватнее рассуждал и сам сказал: «Да, мне надо лечиться, я это понял, и наркотики так… Я жить за счет жены и родителей долго не смогу». Его начали отпускать в отпуск. Первый раз в отпуске он категорически отказался пить лекарства и его вернули досрочно. Ну, вот таким тихим способом мы его довели до того, что человек, который до 23 лет не то, что работать, он даже слова такого не воспринимал, теперь собирается устроиться на работу, поэтому я думаю, что лечение, конечно, нужно продолжать.
Ведущий: Спасибо, Марина Олеговна, как Вы его статус определяете в стационаре? — Статус в стационаре маниакальный однозначно.- Инсценировка была, представление? — Инсценировка была в 8-м отделении, когда он стал рассказывать, что действительно все актеры, никаких больных, и все представляют. У нас уже было становление ремиссии с этими приступами психопатоподобного дурашливого возбуждения высокомерного. То есть у нас уже бреда не было, бред был предыдущие 70 дней. – Спасибо.
Ведущий: Как обычно, мы просим Ларису Анатольевну сделать свое заключение, предположить диагноз. Может быть, еще отчетливее поставить вопрос.
Л.А.Малькова (врач диспансера): Марина Олеговна уже начала, и я подведу, что он был выписан из больницы с диагнозом шизофрения психопатоподобная, и в диспансере, в филиале, на долечивании в дневном стационаре и по настоящий момент, так с этим диагнозом у нас и идет. В настоящее время состояние характеризуется нестойкой медикаментозной ремиссией с нарушением мышления по эндогенному типу, в виде разноплановости, соскальзыванием, снижением мотивационной сферы, на тот момент выявлялось, нарушение целеполагания. Но на фоне лечения отчетливо отмечается уменьшение апатии, холодности и враждебности к близким, все-таки с мамой даже, как он говорит, и в тренажерный зал стал ходить, меньше стал и негативизм. — А прогноз какой? Что с ним будет?- Нужно, чтобы он принимал поддерживающую терапию. — Поддерживающую терапию в сегодняшнем виде? – Нет. Поэтому мы его и представляем, что хотим обсудить, как его вести дальше, чтобы удержать в таком состоянии, дабы не повторилось обострение того состояния, с которым он лечился в больнице. Даже эти небольшие дозы, он не намерен продолжать. Достаточной критики у него нет. – А вот Марина Олеговна сказала, что как будто бы ему психотерапия была по душе, в конце концов. – Психотерапия ему в отделении была по душе. У нас есть медико-реабилитационное отделение в диспансере, пока он находился в дневном стационаре и с ним работал психотерапевт – тоже был свой результат. В дальнейшем он отказался от посещения медико-реабилитационного отделения, и в роли психотерапевта выступаю я, насколько это возможно, во время амбулаторного приема. – Ну, что там было по психотерапии, сейчас трудно сказать. Жалко, если бы я об этом знал раньше, я бы его расспросил. – Я его дважды пыталась направить в медико-реабилитационное отделение, но он сам отказался. – И все-таки, вот если Вас спросят родители, что с ним будет дальше, что он будет, слабоумный завсегдатай психиатрического интерната? – Я не думаю, что он будет слабоумным завсегдатаем психиатрического интерната… – Как Вы им скажете? – Если он будет принимать поддерживающую терапию, комплексную, и не будет употреблять психоактивные вещества, то достигнуть ремиссии возможно, но нужно работать и нам с ним, и ему нужно настроиться на терапию. Насколько у меня получается, я не знаю как он принимал лекарства. Даже в этом виде и в такой дозе. Мама тоже сказать не может, потому что не контролирует этот вопрос. Она сложила с себя обязанности контроля за лечением. – И не переживает? – Я из разговора переживаний не услышала. – А папа? – Папа приходил в тот момент, когда у них были конфликтные отношения, около Нового года. Папа не вмешивается. Контакта полного с папой у нашего пациента нет. Одно только хорошо, что мама его поддерживает и ходит с ним в тренажерный зал. С какой целью она ходит: контроля за его поведением либо действительно потеплели отношения – мне трудно разобраться. Мне трудно об этом сказать, потому что мама активно на беседы в диспансер не приходит, когда звонишь, по телефону, всего не обговоришь, В общем-то, я не всегда довольна беседой с мамой. Мама как-то отгорожена. – Ну, так он с приятелем и снимает… – Да, мама так и сказала: «А он хочет уйти на квартиру и нашел уже парня». Я спросила, как она к этому относится, ведь нужно все-таки проконтролировать дальнейшее продолжение терапии, если он не будет поддерживающую терапию принимать, это приведет к новому ухудшению состояния. – Лариса Анатольевна, значит все-таки ваш диагноз психопатоподобная… – Психопатоподобная шизофрения. – А что это за диагноз? Его нет ни в школе Снежневского, ни в МКБ-10. – 21.4 – шизотипическое расстройство. – Шизотопическое расстройство? – Да, шизофрения псевдопсихопатическая, психопатоподобная, 21.4, он с этим диагнозом и идет. Увидев цифру F21, понятно, он входит в Интернет, читает, что это шизотипическое расстройство, свою информированность он нам продемонстрировал и, в общем-то, учитывая его образованность такую, веду с ним работу. Очень рада, что смогла его сегодня вам представить, если честно, буквально недели две-три назад я не была уверена, что он придет. – Как Вам удалось его сюда пригласить? Каков был мотив? – Мотив, что это в его интересах, что будет подобрана терапия, что мы покажем его Ученому Совету, врачам, которые приняли его год назад на лечение, и как раз, чтобы оценить его состояние сейчас и решить вопрос о дальнейшей его судьбе, о дальнейшей терапии. – Спасибо за Ваши размышления, за Вашу печаль о пациенте и спасибо за Ваши сомнения. Но ведь, несмотря на то, что Вы ставите диагноз шизотипического расстройства, был и психоз. Не рудиментарная психотика, позволительная при шизотипическом расстройстве, а полнокровный психоз. Как тут быть? – Был психоз, да. Что это за психоз, надо разобраться… – И психоз, не какой-то там рудимент… – Да, хорошая симптоматика была. – Это все клинически важно, интересно, правда? – Очень интересно, и мне действительно хотелось бы разобраться, потому что я того острого состояния не видела, я его оцениваю только по анамнестическим данным. Рада представить то, что мы в своих амбулаторных условиях продолжили работу. Но хотелось бы и закрепить. – Спасибо Вам и за такой интересный случай, и за доверие. Коллеги, кому угодно выступить?
А.А.Глухарева: Совершенно не кажется психопатом. Смотрите: охотно рассказывает, такой хороший гипертимный статус, в котором он работает, прекрасно себя чувствует, образованный. Теперь, что касается диагноза. Психопатоподобный пубертатный период. Обратите внимание, что наркотики он стал употреблять в депрессивном статусе, когда он был пассивным, ничего не хотелось. Уже в пубертате у него начинались аффективные расстройства, и он наркотики стал употреблять для излечения депрессии, я так понимаю, да? Вот такой психопатоподобный пацан в школе, который хулиганил, может быть были такие типичные мании с раннего пубертата, потом был депрессивный аффект, когда он начал употреблять наркотики. Ни один наркоман не бросит употреблять наркотики. Мне кажется, что это психоз, это шизоаффективный психоз. Конечно, это не психопатоподобная шизофрения. По сути дела, интереснейший психоз: сначала у него преобладали расстройства персекуторного содержания, потом преобладал бред инсценировки, потом гебефренная симптоматика с раздеванием, потом симптоматика с бредом инсценировки, преследования, вот такая многоликость симптоматики. Потом он остался, насколько я понимаю, маниакально-гебефренный, то были дисфорические мании, то он был благодушный, но весь психоз длился четыре месяца. А что потом? А потом он переходит в депрессию. Да, возможно, это частично были нейролептические расстройства, и действительно, это повышение пролактина, но статус изменился на аффект совершенно другой апатии — ничего не хотелось. То есть, это сдвоенный большой шизофренический приступ, в котором сначала преобладал шизофренический спектр расстройств, а потом аффективный спектр расстройств. Поэтому, мне кажется, что это большой-большой приступ шизоаффективного психоза, и сейчас это гипертимия амбулаторного варианта: активный, веселый, замечательный, образованный с помощью Интернета душевнобольной, и единственная терапия, которую возможно проводить в амбулаторных условиях – стабилизация настроения, потому что никто не застрахован, что он не выдаст новый шизоаффективный приступ. Раз у него сохраняется гипертимный аффект сейчас, это, по сути дела, гипомания, с великолепными образными сравнениями. То есть, я думаю, что это больной с шизоаффективными расстройствами.- Спасибо. Алла Анатольевна, простите, пожалуйста, а все-таки в каком духе лечение нужно продолжать? — Я думаю, что сейчас продолжать лечение только нормотимиками. — Так как он позволяет? — К сожалению, объективная ситуация заключается в том, что контроля не будет. Я думаю, что родители сейчас счастливы, потому что он действительно в гипертимии устроился на работу, он сейчас управляемый, вместе с мамой посещает спорт зал. Как любой человек в гипертимии, он активный, работоспособный и строит хорошие планы. Но что касается будущего, то будут фазы или не будут, я думаю, что заранее предсказать невозможно. — Там вообще преобладает гипертимия. — Гипертимия, да, но согласитесь, что маниакальные фазы могут быть с разными акцентами. Гипертимия продуктивная, гипомания продуктивная, либо гипомания подростковая с переоценкой – «не хочу, вы меня обязаны кормить». Могут быть разные оттенки гипертимии.
Ведущий: Спасибо. Пожалуйста, Ирина Петровна.
И.П.Лещинская: У меня только один вопрос. Очень жалко, что сегодня нет Александра Генриховича Гофмана, потому что, насколько я знаю, у них в отделении очень много таких пациентов с психопатоподобными дебютами в подростковом возрасте, с аффективными колебаниями. Потому что в основе всех, в общем-то, психопатоподобных состояний мания тоже может лежать, если это такое расторможенное поведение с нарушением влечения. Потом наркотики, они как бы выявляют то, что было заложено. И пациенты дают психозы ярчайшие, вплоть до делириев и онейроидов. И в принципе диагноз ставится не на основании психоза. Потому что действие всех этих современных наркотиков, особенно синтетических, вообще до конца не изучено, и патопластика может быть самой разной. Что в отношении этого пациента? Конечно, психоз он перенес очень яркий, красивый, но мне кажется, что он все-таки был выявлен и спровоцирован наркотиком. Если бы не было наркотиков, я не знаю, дал бы он такой психоз или не дал. Поэтому мне кажется, если он сейчас не будет принимать наркотики, то, возможно, психоз он не даст. То, что у него аффективные колебания с подросткового возраста, это очевидно. Тем что у него были депрессии, с которых он начал, это тоже очевидно. Сейчас он находится в гипомании, причем гипомания, с моей точки зрения выявляет его шизофренический дефект. Потому что вот так себя вести на публике не при всякой гипомании можно, это какая-то открытость, откровенность, и в какой-то степени это, как «аутизм наизнанку», мы его видим. Он рассказывает все, он совершенно не стесняется. Но когда я его спросила, помнит ли он меня, он немножко напрягся, потому что, весь его, так сказать, ореол такой прекрасности и пушистости мог быть разрушен в два счета. Потому что то, как он себя вел в санаторном отделении, только терпение нашего персонала и наших докторов позволило там его держать. То есть уже не было никакого психоза, но была абсолютная некритичность, и расторможенность, я бы сказала даже влечение. И в принципе сейчас, может быть, благодаря этому состоянию он работает, но мне кажется, что именно нейролептики дали ему такую возможность работать. Потому что какие-то нарушения мышления, которые выявлял психолог, и нарушения волевой сферы ему сняли, конечно, нейролептики, в частности рисполепт. Потому что, когда мы начинали лечение рисполептом в начале 2000-х годов, все доктора помнят, что мы через какое-то время увидели больных, которые стали сами приходить в больницу. На зипрексе и на рисполепте пациенты сами приходили и с нами общались, в отличие от галоперидола, на котором ни один пациент еще не пришел к нам сам в больницу. Поэтому опыт, так сказать, лечения, такой лекарственный патоморфоз его состояние в какой-то степени претерпело. Надолго ли – это трудно сказать. Конечно, нормотимики ему нужны, но без нейролептиков, мне кажется, он не обойдется, потому что процесс – есть процесс, и никуда от него не денешься. Даст он психоз или не даст психоз, а, в общем-то, он меняется. Теперь в отношении родителей. Мы не много, но общались с его родителями. Мама по отношению к нему ведет себя очень отгорожено, она от него устала. У нее единственное желание – чтобы ее от него освободили. И она была готова, они требовали, чтобы мы ему группу дали, и даже, если бы мы его отправили в загородную больницу, мама была бы рада. Папа как раз мечется между мамой и пациентом. Когда мы его отпускали на празднование дня рождения, они его возили в ресторан, и основная наша была боязнь, чтобы он от них не сбежал и не накурился чего-нибудь или не нанюхался. Потому что критики к этому у него на тот момент абсолютно никакой не было. Они его привезли, он от них, между прочим, ушел, они его привезли раньше времени. Где-то они его ловили. И он был совершенно некритичен. Я помню, как он нам рассказывал, как он выбежал: «Что ты будешь делать? – Я буду выращивать марихуану». Помните? И мы его жутко боялись выпустить. Когда мы его выпустили, он очень быстро к нам вернулся. А у родственников была единственная просьба, чтобы мы его отучили принимать наркотики. Все, больше ничего не нужно. Поэтому в отношении диагноза я бы, может быть, и осталась остановилась на психопатоподобной шизофрении, осложненной употреблением наркотиков. То есть то же, что у него и стоит. Потому что в основном у него преобладает психопатоподобная симптоматика. По статусу. У него не было галлюциноза, у него психоз был фактически по типу параноида. По крайней мере, начиналось все с параноида, за ним следили. А разве у человека не могут быть психозы интоксикационными? У шизофреника. Это шизофрения, идущая с психопатоподобными расстройствами, аффективными колебаниями и нарастанием процессуальной симптоматики в виде такой асоциальности и так далее.- Непрерывнотекущая? — Непрерывнотекущая, конечно. Она течет у него с подросткового возраста. — То есть это Вы так называете вялотекущую шизофрению с психопатоподобными расстройствами? — Да. А мы сейчас видим очень большое количество молодых людей с различным, так сказать видом, дающим вот такие психозы на фоне всяких злоупотреблений. Когда мы их смотрим психологически, то видим, конечно, изменение личности, мышления, эмоциональной сферы. Но психозы очень яркие, до делирия доходящие практически.- Спасибо. Пожалуйста, коллеги, продолжаем. В.Б.Яровицкий: Меня зовут Владимир Борисович Яровицкий. Я из Ставрополя, доцент кафедры психиатрии. Во-первых, я хочу поблагодарить всех присутствующих и всех, кто организовывал конференцию, поскольку я знаю, что есть такие разборы, и я слежу по журналам. И вот первый раз оказался здесь, и мне очень приятно. Извините, что привлекаю столько внимания, но мне очень хочется тоже высказаться по этому случаю. Не будем отступать от классики, попробуем оценить психический статус на данный момент. То, что сейчас маниакальное состояние есть, уже говорили, и я тоже обратил на это внимание. То есть то, что у него гипертимия, здесь я немножко не понимаю, а вот то, что гипоманиакальное состояние – есть. У него речь ускорена, у него, в общем-то, много мыслей, у него много энергии, он не устает, у него есть, в общем-то, почти все признаки гипомании, невыраженной. Имеет ли она место? Безусловно. Что придает некоторую сложность оценки этого симптома. Во-первых, у него есть манерность, у него есть парамимия. Я близко сидел и видел, что у него на лице различные выражения – можно это назвать гримасой, можно еще как-то. Но, в общем-то, у него мимические реакции не соответствуют разговору, они как бы сами по себе, как и свойственно больным парамимией. Что такое парамимия? В общем-то, это какая-то остаточная кататоническая симптоматика. Я не говорю, что он сейчас в кататонии, но какой-то хвост кататонический, наверное, есть. Теперь оценим его эмоциональное состояние, мышление. Поскольку он в гипомании, эмоциональный дефект, эмоциональные изменения шизофренические сейчас оценить сложно. Есть ли грубые нарушения мышления? Есть нарушение самосознания, есть отсутствие чувства дистанции, есть то, что мы называем нарушением инсайта, есть отсутствие эмоционального резонанса, это такой, как уже здесь выразились – «аутизм наизнанку». Откуда может взяться этот кататонический хвост? В общем-то, тот приступ, который был, наверное, он больше квалифицируется как кататоно-гебефренический на своей остроте, когда он обнажался, когда был возбужденным, поведение было глупое, не соответствующее обстановке. Может быть, я детали точно не помню, но, в общем-то, явно возбужденное, и возбуждение носило непродуктивный, нецеленаправленный характер. Также были элементы Кандинского, в общем-то, был и острый чувственный бред. То есть был острый психоз. Если говорить об аффективных расстройствах, то там была и депрессия. И вот, видимо, аффективные расстройства структурно связаны со всем его заболеванием и психическим статусом на данный момент. Мы часто пользуемся – квалификацией негативные расстройства, дефект шизофренический. Мне кажется, что надо быть осторожнее, потому что когда больного представляешь по докладу, кажется, сейчас вообще развалина придет. В то же время у него грубых нарушений мышления, таких как шизофреническая апатия, скажем, бессвязность мышления, разорванность речи, в общем-то, нет. А вот есть то, что я уже говорил – это отсутствие какой-то тонкости в рассуждении, какие-то легкие противоречия, амбивалентность, амбитендентность и, может быть, еще элементы резонерства. Какой диагноз? Из всего, что я тут наговорил, лично я бы поставил диагноз шизофрения. Что касается психопатоподобная или нет – это, в общем-то, немножко собирательный термин, характеризующий нарушение поведения. В данном случае кататоно-гебефреническое возбуждение как раз и отразило грубые нарушения поведения. И сейчас гипоманиакальный аффект дает такую активность малопродуктивную. Но диагноз психопатоподобной шизофрении я тоже не понимаю. Какая шизофрения? Наверное, приступообразная. Все-таки у него были элементы какого-то улучшения, ухудшения, потом достаточно выраженная аффективная симптоматика и ее остатки. Говорят, что здесь шизоаффективный компонент достаточно выражен. Но нарушения более глубокие – там уже и парафренические были какие-то моменты на остроте. К сожалению, онейроид я как-то упустил выявлять, может быть, и там что-то было. Но очень острый такой вид в этот момент был с кататоно-гебефренической симптоматикой. Какой прогноз? Трудно сказать, но, во-первых, это шизофрения, во-вторых, сейчас есть еще аффективные нарушения, которые затрудняют. Но грубых дефицитарных расстройств я не вижу. Значит, прогноз относительно средний, во всяком случае, инвалидность сейчас давать не надо, если говорить вот так слишком примитивно. И что касается лечения, то я согласен с коллегами, что нормотимики здесь просто необходимы, и, конечно, те нейролептики, которые смогут собрать его гипоманию и легкие когнитивные нарушения мышления, очень малозаметные. Я не знаю, какой лучше, и что у вас есть. Вот, собственно, все. Если есть какие-то вопросы, я готов ответить. Спасибо.- Спасибо. А как бы Вы оценили статус, в котором Александр сегодня пребывает? – На данный момент гипоманиакальный синдром.
Участник разбора: Я не буду дискутировать по поводу диагноза и синдромов, а просто особенность этого пациента показалась мне в каком-то плане интересной: у него есть потребность такого эксклюзивного к нему отношения и расширения его чувственных позиций и пожеланий. И это, конечно, неблагоприятный момент, потому что, скорее всего, даже нейролептики, и в меньшей степени нормотимики не повлияют на это ядро, оно у него очень важное, для него значимое. И сейчас он выбирает такой образ жизни – уезжает от родителей, для того чтобы создать себе новое поле для того, чтобы получать эти чувственные удовольствия, эти развлечения и так далее. И здесь, конечно, бороться с этим будет сложно. Вряд ли мы получим такую чистую ремиссию для того, чтобы его социализировать до конца. Вот здесь, наверное, психотерапевтическое воздействие, какое-то особое, будет для него очень полезно. Спасибо.
Ведущий:
– Коллеги, пора заключать конференцию. Когда такое или подобное этому психопатоподобное случается с молодым человеком, конечно, сразу думаешь, не было бы это злокачественной юношеской шизофренией. Она клинически ужасна своей брутальностью, быстрым глубоким дефектом и резистентностью ко всякому лечению. Это, в сущности, крепелиновская шизофрения, которая заканчивается, притом в течение нескольких лет, шизофреническим слабоумием. Но здесь её нет, конечно! Прежде всего, нет симплекс-синдрома, то есть нет безразличной душевной пустоты, бездеятельности, неопрятности. А что есть? Что видим, если обобщенно перечислить? Если скажу что-нибудь не так, пожалуйста, сразу меня поправляйте. Сидит перед нами молодой человек, говорит грубовато, немного дурашлив. Обнаруживается, как это называют немцы, «синдром вопреки», то есть неразумно сопротивляется всякому разумному. Во всяком случае, многому разумному сразу же дает отпор. Что еще видим? То, что называется психопатоподобие, о чем говорилось здесь, и рассказывалось — о его поведении, расторможенности в отделении. Там была гневливая гипомания, раздражительность, дурашливость, безудержность в психозе. Когда сейчас рассказывает нам, как изучает наркотики, психиатрию, благодаря Интернету, с какими тонкостями, подробностями, удивляешься его грамотности, вспоминаешь, что его нелепости не мешали ему хорошо учиться в школе, что родители не считают его душевнобольным. Конечно, он и сейчас некритичен к тому, что психопатоподобно, странно стал лет в 16 себя вести, выращивал дома в ящиках марихуану, замок от родителей поставил на дверь своей комнаты. Потом бросал институты и жадно читал психологию в Интернете. Это, в сущности, протестное юношеское поведение, но в своем патологическом гротеске. Душевная грубость к родителям и одновременно нежная способность восхищаться успехами мамы с её штангой в спортзале, куда вместе ходят. И ещё много всяких подобных расщеплённостей-разлаженностей, делающих его по-своему детски-милым, незащищённым. Гебоид – это в переводе «подобный юноше». Подобный юноше, но вот такой гротескный, гипертрофированный распевающий юноша в своих юношеских обезьянье-пубертатных, душевных движениях, свойствах. Эта гротескно-гипертрофированная нелепая юношескость, развернувшаяся в остром психозе, явно спровоцированном амфетамином, по-моему, называется гебоидным приступом с его аффективно-волевыми, грубо-циническими, обнажённо-влеченческими проявлениями (как это случалось в отделении), со склонностью к аффективной сверхценности, к дурашливости, гримасничанью, с горделивым самовозвеличиванием – и всё это при достаточной интеллектуальной сохранности, с оригинальным размышлением, заинтересовывающим многих людей. Это шизофрения, протекающая в виде атипичного затяжного пубертатного приступа, замечательно описана у нас в школе Снежневского Мэлой Яковлевной Цуцульковской и Галиной Петровной Пантелеевой. То есть это одноприступная форма шизофрении, вот такая особенная. Почитать о нёй можно в подробностях в двухтомном руководстве по психиатрии под редакцией Тиганова, в первом томе. Там сказано, что, в общем-то, это можно по шифру приравнять и это приравнивается к шизотипическому расстройству. И докладчик тоже сказала – шизотипическое расстройство. У этих пациентов бывают и всякие сверхценно-бредовые состояния. Тут есть и другие формы, не только сугубо гебоидная форма этого заболевания, но и форма, где на первый план выходят философическая интоксикация или психастеноподобное поведение. И это у Александра здесь немного примешивается, думаю, к его гебоидности. И философическая метафизическая интоксикация, и психастеноподобное поведение, хотя это сразу не видно (он внешне ёж колючий, кусается). А, когда с ним поговоришь по-человечески, открывается его сенситивность, открывается его обостренная чувствительность, ранимость и своеобразная философичность, заботливость. Не только в том, что он искренне желает, чтобы психиатрам побольше платили, дабы они человечнее относились к душевнобольным, замечательно тонко различает больных в остром отделении. Но и когда я предположил, искренне предположил, потому что так и думаю, что он поправится, вы помните, как он с внутренней трогательностью сам протянул мне руку, поблагодарив меня. Он же, в сущности, такой умный, тонкий парень при всей своей разлаженности, способный раниться равнодушием врача к душевнобольным. Нигде вялотекущая шизофрения не была описана так подробно, так детально, как в школе Снежневского, и это большой дар для психотерапевтов, в том числе, потому что мы это используем в психотерапии при шизофрении, в том числе деперсонализационной, психастеноподобной и другой. Я имею в виду разновидности вялотекущей шизофрении. Так вот это гебоидно-психотическое бывает даже зловещим по своему содержанию. Больных таких немало, но редко их расстройство укладывают в этот диагноз. У нас сейчас в психотерапевтической амбулатории есть молодая женщина, тоже в атипичном пубертатном затянувшемся гебоидном приступе. Так ее метафизическое переживание состояло (сейчас она уже отходит от этого, сейчас это уже дезактуализируется), — состояло в том, что она, как она себя чувствует и осмысляет, не мужчина и не женщина, она «агендерная», и она не хочет смущать людей, не хочет путать их, не хочет, чтобы они требовали от нее то, что требуют от мужчин, или то, что требуют от женщин. Поэтому она даже стремилась к операции: чтобы ей удалили молочные железы. И хотела, чтобы с половыми органами сделали что-то такое, чтобы тоже неясно было, мужчина она или женщина. Это я для того, чтобы подчеркнуть, что вот таким по содержанию ужасающим бывает эта метафизическая интоксикация. Родители, понятно, пугаются, думают, что все, слабоумие, интернат. А что, на самом деле, дальше? Это одноприступная шизофрения. Приступ заканчивается где-то там, как считается, к 25 годам, иногда к 30 годам. Этот приступ, начавшийся где-то лет в 16, непременно заканчивается вместе с затянувшимся пубертатом. Заканчивается обычно и своим психопатоподобным поведением, и своими психотическими расстройствами, со своей психотикой, которая возникает время от времени на почве этого психопатоподобного поведения, то есть гебоидного поведения, или все время присутствует, сильнее-слабее. В Институте Снежневского, работал в свое время молодой доктор Бильжо, который ушел из психиатрии и стал известным художником, карикатуристом. Его карикатуры, печатаются в газетах, журналах. Так вот он защитил интересную важную диссертацию, содержанием которой являлось катамнестическое исследование этих вот гебоидов, которые лечились в Институте психиатрии. На большом материале он показал, что они практически после юношеского возраста выздоравливают в своей стойкой ремиссии, устраиваются в жизни и редко нуждаются в помощи психиатра. И еще, конечно, важно в таких случаях, где действительно обнаружена эта форма шизофрении, быть острожными с психофармакологическими препаратами. Потому что в это время в организме вот этих гебоидов с затянувшимся пубертатом идет затянувшаяся эндокринная перестройка. И можно серьезно нарушить эту перестройку неосторожной психофармакотерапией. Эти пациенты не случайно весьма чувствительны к лечению психофармакологическими препаратами. В заключении, хочу подчеркнуть, что, конечно же, выразил только свое мнение. Я бы осторожно продолжал эту поддерживающую терапию. Пока Александр от нее не отказывается. Но к этому важно прибавить квалифицированную психотерапевтическую помощь. Ведь даже в руководстве по психиатрии Тиганова сказано о том, что подобные пациенты в этом серьезно нуждаются. Александру нужно помочь пережить это время затянувшегося приступа, он еще недостаточно вылез из него. Клиническая психотерапия шизофрении, о которой здесь, понятно, нет времени рассказывать, должна помогать Александру приспосабливаться к жизни в семье, в обществе в его пока ещё нездоровом состоянии. Всё это на почве особого целительного эмоционального контакта. И, конечно, хранить Александра от провокаторов-наркотиков.
Спасибо за доклад, за все выступления, за всю нашу сегодняшнюю заинтересованную пациентом атмосферу, за сочувствие к нему. Всем спасибо.
1 Четвертый филиал КПБ № 3
Право прокурора на получение сведений, составляющих врачебную тайну
Ю.Н.Аргунова
Рассматриваются основания и порядок предоставления сведений, составляющих врачебную тайну, по запросу органов прокуратуры. Отмечается, что объём запрашиваемых сведений должен ограничиваться предметом прокурорской проверки. Приводятся случаи нарушения законности со стороны прокуратуры. Анализируется судебная практика, а также позиция Европейского Суда по правам человека по вопросу о пределах полномочий прокуратуры
Ключевые слова: врачебная тайна; полномочия органов прокуратуры
Правовое регулирование вопроса о допустимости предоставления сведений, составляющих врачебную тайну, по запросу органов прокуратуры без согласия гражданина (его законного представителя) неоднократно менялось. Органы прокуратуры то включались, то исключались из перечня, предусмотренного п.3 ч.4 ст.61 Основ законодательства РФ об охране здоровья граждан. Запрашивать такую информацию им позволялось лишь в связи с проведением расследования по уголовному делу. После того как прокуратура перестала исполнять данную функцию, прокурор утратил право запрашивать указанные сведения напрямую; соответствующее изъятие было произведено и из п.3 ч.4 ст.61 Основ.
Ныне п.3 ч.4 ст.13 Федерального закона от 21 ноября 2011 г. № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» (далее — Закон об охране здоровья) допускает предоставление сведений, составляющих врачебную тайну, только в связи с осуществлением органами прокуратуры прокурорского надзора.
Это правило вытекает и из других законодательных актов. Пункт 21 ст.4 Федерального закона от 17 января 1992 г. № 2202-1 «О прокуратуре Российской Федерации» (далее – Закон о прокуратуре) устанавливает право органов прокуратуры получать в установленных законодательством РФ случаях доступ к необходимой им для осуществления прокурорского надзора информации, доступ к которой ограничен в соответствии с федеральными законами, в т.ч. осуществлять обработку персональных данных.
Законом, устанавливающим случаи доступа к информации, представляющей врачебную тайну, является также Федеральный закон от 27 июля 2006 г. № 152-ФЗ «О персональных данных» (далее – Закон о персональных данных). Как следует из п. 7.1 ч.2 ст.10 Закона, обработка специальной категории персональных данных, касающейся состояния здоровья, не допускается, за исключением случаев, если обработка полученных в установленных законодательством РФ случаях персональных данных осуществляется органами прокуратуры в связи с осуществлением ими прокурорского надзора.
Закон об охране здоровья и Закон о персональных данных являются специальными законами по отношению к Закону о прокуратуре. Неверной поэтому представляется точка зрения некоторых прокурорских работников и судей, согласно которой Закон о прокуратуре сам по себе обязывает медорганизации предоставлять прокурору конфиденциальные сведения медицинского характера и обязывал делать это ранее даже приотсутствии на тот момент соответствующего дозволения в ст.13 Закона об охране здоровья.
Ранее, когда в п.3 ч.4 ст.13 Закона об охране здоровья ещё не было включено право органов прокуратуры запрашивать такие сведения в рамках прокурорского надзора, суды, тем не менее, принимали решения в пользу прокуратуры, а иногда выносили половинчатые и в известной мере парадоксальные решения.
Так, Сретенский районный суд Забайкальского края своим решением от 11 мая 2012 г. (дело № 2-95/2012) по иску Никифорова О.А. признал противоречащими Закону об охране здоровья действия больницы по предоставлению сведений, составляющих врачебную тайну, по запросу прокуратуры. Одновременно суд отказал в иске о признании противоречащими указанному закону действий самой прокуратуры, запросившей данную информацию. В ходе анализа законодательства суд, тем не менее, пришёл к правильному выводу о том, что положения Закона о прокуратуре не могут иметь преимущественное значение перед Законом об охране здоровья, устанавливающим основания регулирования отношений в сфере охраны здоровья граждан.
Информация, составляющая врачебную тайну, может потребоваться прокурору при защите закреплённого Конституцией РФ права граждан на охрану здоровья и медицинскую помощь, при осуществлении надзора за соблюдением законности при оказании психиатрической помощи в соответствии с ч.2 ст.45 Закона о психиатрической помощи и т.д.
Необходимость в получении из медорганизаций сведений о состоянии здоровья граждан, в частности о лицах, страдающих наркоманией, алкоголизмом, психическими расстройствами, возникает также в ходе проведения проверок исполнения законодательства о противодействии незаконному обороту наркотиков, о безопасности дорожного движения1, о труде, об образовании и др. По утверждению парламентариев, причиной предоставления прокурору указанных прав послужило огромное число подложных медицинских справок, выдаваемых гражданам для получения права на владение оружием или вождение автомобиля и требующих проверок. Нередко медкомиссии при выдаче справок не проверяют медицинские документы претендента на водительские права2.
Исходя из формулировки п.3 ч.4 ст.13 Закона об охране здоровья органы прокуратуры при осуществлении своих надзорных функций могут без согласия граждан запрашивать не только сведения о состоянии их здоровья, но и иные сведения, полученные при их обследовании и лечении, т.е. фактически весь объём сведений, составляющих врачебную тайну. Однако, как представляется, объём необходимых для ознакомления сведений должен ограничиваться смыслом и предметом прокурорской проверки. Пункт 15 приказа Генеральной прокуратуры РФ от 7 декабря 2007 г. № 195 «Об организации прокурорского надзора за исполнением законов, соблюдением прав и свобод человека и гражданина» (далее – приказ Генпрокуратуры № 195) запрещает возлагать на организации и их должностных лиц обязанности по предоставлению сведений, не относящихся к предмету проверки.
С нашей точки зрения, органы прокуроры в связи с осуществлением прокурорского надзора не вправе запрашивать у медорганизаций фактически всю базу данных (например, список лиц, находящихся под диспансерным наблюдением), а также сведения в отношении всей группы граждан, хотя и подпадающих под определённый критерий получения релевантной информации, содержащейся в запросе. Истребоваться могут сведения о конкретном гражданине (гражданах), в отношении которого проводится проверка и поименованного в запросе. Так, по свидетельству руководителя одного из ПНД, ему позвонили из районной прокуратуры с требованием «организовать допуск» к картотеке пациентов «находящихся на учёте» с целью проверки законности и обоснованности выдачи справок на вождение транспорта3. Он отказал, поскольку посчитал такое требование незаконным. По мнению представителей других психиатрических организаций, поддержавших коллегу, для осуществления своих надзорных функций прокуратуре может потребоваться информация о конкретных гражданах, а не обо всех проживающих на закреплённой за диспансером территории лицах, страдающих алкоголизмом, наркоманией или психическими расстройствами (от детей до лиц преклонного возраста).
Мы разделяем такую позицию врачей-психиатров и хотим добавить, что ознакомление представителей органов прокуратуры с меддокументацией согласно закону осуществляется не «по звонку», а при наличии надлежащим образом оформленного запроса, из которого должно ясно следовать, что информация затребуется именно в связи с осуществлением прокурорского надзора, а не в иных целях. При этом должны указываться основания (приказ, распоряжение уполномоченного лица органа прокуратуры) и предмет проверки. Как советуют юристы некоторых медорганизаций, если предмет проверки в запросе сформулирован максимально широкого, то медорганизации следует направить в прокуратуру официальный запрос со ссылкой на п.15 указанного выше приказа Генпрокуратуры № 195 и норму о врачебной тайне с просьбой уточнить, какие именно документы (сведения) должны быть предоставлены и каков предмет проводимой проверки4. Врачам не следует проявлять инициативу и выдавать заведомо избыточную информацию о пациенте, что называется «на всякий случай».
По нашему мнению, приемлемым в случае, например, проверки исполнения законодательства о безопасности дорожного движения можно считать запрос с просьбой сообщить, имеет ли кто-либо из перечисленных в запросе граждан медицинские противопоказания для управления транспортными средствами. Правомерен также вопрос, кто из указанных в запросе лиц состоит под диспансерным наблюдением. Однако суды признают законными запросы прокуроров фактически с любой формулировкой, например, с предложением представить сведения о лицах (без указания их ФИО), состояние здоровья которых препятствует безопасному управлению ими транспортными средствами5.
Судебные решения, в которых гражданам отказывают в удовлетворении исковых требований к правоохранительным органам, запросившим конфиденциальную информацию, в т.ч. прокуратуре, опираются на утверждение о том, что закон предусматривает порядок и условия предоставления сведений, составляющих врачебную тайну, а не их истребования. И хотя из формулировки закона, её буквального понимания действительно следует, что положения ст.13 Закона об охране здоровья закрепляют именно правила предоставления таких сведений, это обстоятельство, по нашему мнению, не должно исключать признание незаконными и самих запросов, которые содержат неправомерные требования к медорганизациям. Это вытекает из положений ч.1 ст.24 Конституции РФ, не допускающей не только распространение, но и сбор информации о частной жизни лица без его согласия.
Позиция судов порождает безнаказанность правоохранительных структур и является условием, способствующим совершению медорганизациями противоправных действий по разглашению конфиденциальных сведений. Администрация медорганизаций опасается в большей мере быть привлечённой к ответственности6 за неподчинение требованиям прокурора, который, по её мнению, «несомненно, лучше других разбирается в правовых вопросах», нежели нарушить врачебную тайну.
Примеры грамотного противодействия незаконным требованиям прокуратуры и взвешенной позиции суда при разрешении возникающего конфликта, тем не менее, встречаются.
Так, Советский районный суд г. Астрахани (решение от 25 августа 2014 г. по делу № 2-3026/2014) отказал в удовлетворении заявления прокурора об оспаривании действий главного врача ГБУЗ АО «Областной наркологический диспансер».
В заявлении указывалось, что прокуратурой на системной основе во исполнение приказа Генпрокуратуры № 195 проводится работа по установлению больных алкоголизмом, наркоманией и токсикоманией в целях обеспечения соблюдения законодательства о безопасности дорожного движения в части соблюдения ограничений к водительской деятельности. В целях выявления лиц, имеющих право на управление транспортными средствами и при этом страдающих хроническими формами заболеваний, препятствующих реализации данного права, в адрес главврача диспансера было направлено требование о предоставлении информации о состоящих под диспансерным наблюдением лицах, проживающих на его территории. Главврач отказал в предоставлении информации в связи с отсутствием указания оснований запроса. После этого в его адрес было направлено повторное требование о предоставлении в срок до «…» и в последующем ежеквартально (до 30 числа первого месяца квартала) информации о состоящих под диспансерным наблюдением лицах, страдающих хроническими формами наркологических заболеваний, с указанием их ФИО, даты рождения, адреса места жительства, основания и даты постановки на учёт. Были разъяснены также основания для истребования указанной информации.
Главврач вновь ответил отказом и сообщил о возможности предоставления указанной информации только в отношении конкретных граждан по мотиву возможного разглашения органам прокуратуры сведений о гражданах, не подпадающих под предмет прокурорского надзора.
Прокурор полагал, что доводы главврача носят мнимый характер, являются несостоятельными, т.к. сокрытие информации о состоянии здоровья всех лиц, страдающих наркологическими заболеваниями и состоящих на учёте у врача-нарколога, под предлогом сохранения врачебной тайны создаёт угрозу нарушения прав неограниченного круга лиц на безопасность дорожного движения. Он также указал, что такой отказ делает невозможным осуществление надзора за соблюдением прав и свобод человека и гражданина, препятствует реализации прокурором полномочий, предоставленных ст. 45 ГПК РФ, по обращению в суд с иском о прекращении права на управление транспортными средствами лиц, имеющих ограничения к водительской деятельности. Тем самым главврач ставит под угрозу жизнь и здоровье неопределённого круга лиц.
По мнению диспансера, запрос прокурора незаконен. Сведениями о лицах, проживающих на территории <адрес> и имеющих право на управление транспортными средствами, медорганизация не располагает. При предоставлении сведений обо всех лицах, страдающих наркологическими заболеваниями, состоящих на учёте в медорганизации и проживающих на её территории, будут разглашены сведения и в отношении граждан, не имеющих права на управление транспортным средством, что явно выходит за предмет прокурорского надзора. Было отмечено, что сведения могут быть предоставлены в отношении конкретных лиц, имеющих право на управление транспортными средствами, без их согласия с целью установления их состояния здоровья на период проведения проверки, и в случае необходимости ограничения их водительской деятельности. Представитель Минздрава области выразил аналогичную позицию.
Суд отметил, что п.15 приказа Генпрокуратуры № 195 предписывает прокурорам исключить факты возложения на организации и их должностных лиц обязанности по представлению в органы прокуратуры сведений, не относящихся к предмету проверки либо выходящих за её пределы. Требование прокурора не содержало указание на конкретных лиц, наделённых правом управления транспортными средствами и проживающих на территории <адрес>. Таким образом, требуя предоставления информации в отношении неопределённого круга лиц, прокурор района вышел за пределы прокурорского надзора, в связи с чем должностное лицо диспансера обоснованно отказало в выдаче истребуемой информации, соблюдая врачебную тайну и действуя в соответствии с требованиями законодательства.
Свою позицию по проблеме соблюдения баланса интересов при предоставлении органам прокуратуры сведений, составляющих врачебную тайну, а также о возможности использования прокурорами альтернативных мер при осуществлении прокурорских проверок выразил Европейский Суд по правам человекав Постановлении от 6 июня 2013 г. по делу «Авилкина и другие против России».
Суть дела такова. В письме от 1 июня 2007 г. зам. прокурора Санкт-Петербурга предложил Комитету по здравоохранению поручить всем медучреждениям города незамедлительно информировать Комитет о каждом случае отказа членов религиозной организации «Свидетели Иеговы» от переливания крови или её компонентов, а также направлять полученную информацию в Прокуратуру Санкт-Петербурга. В письме указывалось, что в соответствии с распоряжением Генеральной прокуратуры РФ городская прокуратура проводит проверку законности деятельности этой религиозной организации в России. Идеология указанной организации запрещает её последователям соглашаться на переливание крови или её компонентов. В результате проверки установлено, что в ряде случаев отказ от переливания крови помешал оказанию квалифицированной медицинской помощи и привёл к осложнению заболевания.
Авилкина и другие заявители в этой связи утверждали, что раскрытие их медицинских документов прокуратуре явилось нарушением их права на уважение личной жизни. Власти Российской Федерации утверждали, что передача меддокументов преследовала законную цель охраны здоровья населения и защиты прав граждан в этой области. Передача сведений была необходима, чтобы избежать угрозы смерти или серьёзного вреда здоровью пациента, особенно в случаях с участием несовершеннолетних.
По мнению Европейского Суда, передача государственными больницами прокуратуре меддокументов заявительниц представляла собой вмешательство в их право на уважение личной жизни, гарантированное п. 1 ст. 8 Европейской Конвенции. При этом требовалось установить, было ли вмешательство оправданным с точки зрения п. 2 указанной статьи.
Заявительницы утверждали, что негласный сбор меддокументации и вмешательство в процесс их лечения явно не были необходимыми. В отношении лечения они сделали личный и осознанный выбор. Раскрытие врачебной тайны являлось чрезмерным. Вмешательство прокурора серьёзно затруднило процесс лечения первой заявительницы и создало препятствия для применения альтернативных бескровных методов лечения, отношение к ней медицинских работников значительно ухудшилось. В СМИ появилась статья, в которой один из врачей открыто обсуждал случай одной из заявительниц. Третья заявительница не могла обратиться за консультацией в медучреждение, в котором она ранее проходила лечение, из-за угрозы повторной передачи её меддокументов.
При определении того, являлись ли спорные меры «необходимыми в демократическом обществе», Европейский Суд рассмотрел вопрос о том, были ли мотивы, приведённые в их оправдание, относимыми и достаточными, и были ли меры пропорциональны преследуемым законным целям. Защита персональных данных, включая медицинскую информацию, имеет фундаментальное значение для осуществления лицом права на уважение личной и семейной жизни, гарантированного ст. 8 Конвенции. Соблюдение конфиденциальности сведений о здоровье является ключевым принципом правовых систем всех государств — участников Конвенции. Разглашение таких сведений может серьёзно затронуть личную и семейную жизнь лица, а также его социальное положение и трудоустройство, подвергая его позору и возможному остракизму. Соблюдение конфиденциальности данных о здоровье имеет ключевое значение не только для защиты личной жизни пациента, но и для поддержания его доверия к медицинским работникам и системе здравоохранения в целом. При отсутствии подобной защиты лица, нуждающиеся в медицинской помощи, могут воздерживаться от обращения за необходимым лечением, подвергая тем самым своё здоровье опасности. Интерес пациента и общества в целом в защите конфиденциальности медицинских данных может быть перевешен интересами расследования преступлений, а также гласности судопроизводства, если доказано, что эти интересы имеют более серьёзное значение.
Европейский Суд признал, что в делах, касающихся раскрытия персональных данных, за компетентными национальными органами должна сохраняться определенная свобода усмотрения в целях установления справедливого равновесия между конкурирующими публичными и частными интересами. Однако рамки свободы усмотрения должны зависеть от таких факторов, как характер и значимость интересов, зависящих от исхода дела, и серьёзность вмешательства.
Заявительницы не являлись подозреваемыми или обвиняемыми по уголовному делу. Прокурор лишь проводил проверку деятельности религиозной организации заявительниц в связи с поступившими в прокуратуру обращениями. Медучреждения, в которых заявительницы проходили лечение, не сообщали в прокуратуру о каких-либо случаях предполагаемых преступных действий. Медработники, осуществлявшие лечение первой заявительницы, которой на тот момент было два года, могли обратиться в суд или просить прокурора обратиться в суд с целью получения разрешения на переливание крови, если они полагали, что жизнь ребёнка находится под угрозой. Ничто также не свидетельствует о том, что врачи, которые сообщили районному прокурору о случае третьей заявительницы, считали, что её отказ от переливания крови являлся не выражением её подлинной воли, а следствием давления, оказанного на неё другими последователями религиозных взглядов, которых она придерживалась. При таких обстоятельствах Европейский Суд не усматривает какой-либо настоятельной общественной необходимости для требования о раскрытии информации, составляющей врачебную тайну, в отношении заявительниц. Следовательно, средства, применённые прокурором при проведении проверки, необязательно должны были быть столь гнетущими для заявительниц.
В этой связи Европейский Суд учитывает, что прокурор при рассмотрении полученных жалоб мог использовать другие возможности, помимо требования о раскрытии информации, составляющей врачебную тайну. В частности, он мог попытаться получить согласие заявительниц на раскрытие и/или допросить их по данному вопросу. Тем не менее, прокурор предпочёл потребовать раскрытия информации, составляющей врачебную тайну, не уведомив заявительниц и не предоставив им возможности возражать или согласиться.
В тексте решений российских судов по данному делу Европейский Суд не усмотрел упоминания о каких-либо попытках национальных властей установить справедливое равновесие между правом заявительниц на уважение личной жизни и деятельностью прокурора, направленной на защиту здоровья общества и прав лиц в этой сфере. Со ссылкой на неограниченное право прокурора требовать раскрытия информации, составляющей врачебную тайну, суды нашли раскрытие соответствующим законодательству и отклонили жалобы заявительниц.
По мнению Европейского Суда, возможность возражения против раскрытия информации, составляющей врачебную тайну, когда она уже находилась в распоряжении прокурора, не обеспечивала заявительницам достаточной защиты против несанкционированного раскрытия.
Европейский Суд заключил, что сбор прокуратурой информации, составляющей врачебную тайну, относительно заявительниц не сопровождался достаточными гарантиями, препятствующими раскрытию, несовместимому с соблюдением права заявительниц на уважение личной жизни, предусмотренного ст. 8 Европейской Конвенции. Отсюда следует, что имело место нарушение ст. 8 Конвенции, вытекающее из раскрытия медицинских документов заявительниц для целей проверки, проводившейся прокуратурой. Европейский Суд полностью удовлетворил требования первой и третьей заявительниц и присудил каждой по 5 000 евро в качестве компенсации морального вреда, а также 2 522 и 1 880 евро соответственно в качестве возмещения издержек.
Как следует из судебной практики, жёсткие «атаки» органов прокуратуры с целью заполучения конфиденциальной информации из медорганизаций проводятся с помощью различных правовых средств. Одним из таких средств являются законодательные акты субъектов РФ, противоречащие федеральному законодательству.
Так, Судебная коллегия по административным делам Верховного Суда РФ (определение от 27 ноября 2013 г. № 57-АПГ 13-7) признала недействующими ч.4 и 5 ст.4 Закона Белгородской области от 26 февраля 2013 г. N 176 «О мерах по предупреждению управления транспортными средствами в состоянии опьянения».
Положения ч. 4 и 5 ст. 4 Закона обязывали специализированное учреждение здравоохранения по оказанию наркологической помощи направлять информацию об уклонении водителей от профилактического наблюдения, а также о наличии у них симптомов заболевания, препятствующего управлению транспортными средствами, в органы прокуратуры и иным должностным лицам, уполномоченным инициировать дела о прекращении действия права на управление транспортными средствами. В отношении лиц, лишённых права на управление транспортными средствами, предписывалось направлять информацию также в орган, исполняющий постановление о лишении права управления транспортными средствами.
Судебная коллегия посчитала эти нормы противоречащими ст. 13 Закона об охране здоровья о соблюдении врачебной тайны, не допускающей сообщения такой информации, в т.ч. и органам прокуратуры, без соответствующего запроса. Суждение суда первой инстанции о том, что симптомы заболеваний, препятствующих управлению транспортными средствами (алкоголизма и наркомании), имеют не медицинский, а социальный характер, а потому не могут составлять врачебную тайну, по мнению высшей судебной инстанции, является следствием неправильного толкования закона.
Не «укладываясь» в основания, предусмотренные Законом об охране здоровья, органы прокуратуры пытаются вывести обязанность медорганизаций предоставлять сведения, составляющие врачебную тайну, без согласия гражданина из других федеральных законов.
Так, Канский городской суд Красноярского края (решение от 13 марта 2012 г. по делу № 2-293/2012) отказал в полном объёме в удовлетворении исковых требований Канского межрайонного прокурора в интересах неопределённого круга лиц к КГБУЗ «Красноярский краевой психоневрологический диспансер № 1» в лице его филиала № 1 о признании бездействия незаконным и понуждении предоставить сведения о лицах, состоящих на учёте в связи с немедицинским потреблением наркотиков.
Прокурор мотивировал свои требования тем, что в результате проведения прокурорской проверки деятельности филиала ПНД по обращению начальника Канского МРО УФСКН России по Красноярскому краю были установлены нарушения законодательства в части неинформирования о несовершеннолетних, состоящих на учёте у врача-нарколога в связи с немедицинским потреблением наркотиков. По мнению прокурора, такие несовершеннолетние не только совершили административное правонарушение, приобретая и потребляя такие средства, но и пострадали от преступных действий сбытчиков наркотиков, вследствие чего несовершеннолетним причинён вред здоровью. Ненаправление сообщения о таких несовершеннолетних в органы системы профилактики является причиной отсутствия профилактической работы в отношении указанных лиц. В связи с этим прокурором было внесено представление на имя главврача филиала ПНД о принятии мер по информированию органов системы профилактики и привлечении к дисциплинарной ответственности лиц, допустивших нарушение.
В судебном заседании помощник прокурора просила обязать филиал ПНД предоставлять сведения о несовершеннолетних, обратившихся за медицинской помощью в связи с немедицинским потреблением наркотиков, с указанием ФИО, даты рождения, адреса проживания ежемесячно по запросу МО МВД России «Канский».
Филиал ПНД указал, что в соответствии с Законом об охране здоровья и Законом о психиатрической помощью сведения о факте обращения граждан за оказанием медицинской помощи составляют врачебную тайну, за разглашение которой предусмотрена, в т.ч. уголовная, ответственность. Закон не возлагает на органы здравоохранения обязанность предоставлять такую информацию. Более того предоставление списка лиц (несовершеннолетних), состоящих на учёте у врача-нарколога, противоречит закону. В компетенцию ПНД не входит также проведение судебно-медицинской экспертизы, которая устанавливает вред здоровью. Взаимодействие между субъектами профилактики наркомании и правонарушений, связанных с незаконным оборотом наркотиков, осуществляется посредством обмена данными мониторинга наркоситуации, создания межведомственных антинаркотических комиссий и координационных советов, работа которых организуется по территориальному принципу.
Признавая иск прокурора необоснованным, суд указал, что в соответствии ч.1 ст.4 Федерального закона от 24 июня 1999 г.№ 120-ФЗ «Об основах системы профилактики безнадзорности и правонарушений несовершеннолетних» (далее – Закон № 120-ФЗ) в систему профилактики входят учреждения здравоохранения, которые в соответствии со ст.18 Закона № 120-ФЗ в числе прочего обязаны предпринимать все меры, направленные на профилактику наркомании среди несовершеннолетних. Согласно ст.9 Закона № 120-ФЗ органы и учреждения системы профилактики обязаны незамедлительно информировать органы внутренних дел о выявлении несовершеннолетних, совершивших правонарушение или антиобщественные действия. Из Закона об охране здоровья и Закона о психиатрической помощи следует, что врач обязан гарантировать конфиденциальность передаваемых гражданином сведений, касающихся состояния его здоровья, факта обращения за медицинской помощью. Передача такой информации допускается только в прямо определённых законом целях с согласия пациента либо в отсутствие такого согласия — в специально оговорённых законом случаях, перечень которых является исчерпывающим, в частности, по запросу органов дознания и следствия в связи с проведением расследования, либо в целях информирования органов внутренних дел о поступлении пациента, в отношении которого имеются достаточные основания полагать, что вред его здоровью причинён в результате противоправных действий.
Суд посчитал необоснованными доводы прокурора о том, что необходимость предоставления указанных сведений по последнему из названных оснований вытекает из Закона № 120-ФЗ. Порядок установления тяжести вреда здоровью предусмотрен приказом Минздравсоцразвития России от 24 апреля 2008 г. № 194н, согласно которому степень тяжести определяется врачом — судебно-медицинским экспертом, привлечённым для производства экспертизы в порядке, установленном законодательством.
Суд также пришёл к выводу, что положения Закона № 120-ФЗ не могут иметь преимущественное значение перед Законом об охране здоровья, который определяет правовые, организационные и экономические основы охраны здоровья граждан; права и обязанности граждан, отдельных групп населения в сфере охраны здоровья, гарантии реализации этих прав; полномочия и ответственность органов государственной власти в данной сфере, права и обязанности медорганизаций.
Прокурором заявлен иск о предоставлении указанной информации в отношении несовершеннолетних (без согласия законных представителей) вне зависимости от того, установлен ли вред здоровью и есть ли запрос органа дознания или следствия в связи с проведением расследования. В рассматриваемом деле не установлено вреда здоровью несовершеннолетних, и отсутствуют запросы соответствующих органов в связи с расследованием. Кроме того каждый гражданин, в т.ч. несовершеннолетний, имеет права, связанные с охраной его здоровья, и учреждения здравоохранения обязаны их соблюдать.
В данном судебном решении представлена обоснованная в правовом отношении позиция психиатрического учреждения, с которой фактически согласился и суд. Однако суды не всегда готовы оценивать представленное медорганизацией юридическое обоснование своих действий. Известен случай, когда при рассмотрении в суде заявления больницы о признании незаконным представления прокурора о неисполнении больницей обязанности информировать органы прокуратуры по вопросу, относящемуся к врачебной тайне, суд в своём решении указал, что «медработники не должны давать юридическую оценку действиям (такая оценка относится к компетенции следствия, суда и прокуратуры), а обязаны лишь представлять информацию». Мы не может согласиться с такой позицией. Психиатрические учреждения должны иметь в своём штате юриста или получать юридическую помощь на договорной основе. Это позволит обеспечить соблюдение Закона об охране здоровья и Закона о психиатрической помощи и противостоять незаконным требованиям правоохранительных органов.
РЕКОМЕНДУЕМ:
Ю.Н. Аргунова
НЕДЕЕСПОСОБНОСТЬ И ОПЕКА (Вопросы и ответы). – М., 2013. – 224 с.
ВРАЧЕБНАЯ ТАЙНА (Вопросы и ответы). – М., 2014. – 288 с.
ПРАВА ГРАЖДАН ПРИ ОКАЗАНИИ ПСИХИАТРИЧЕСКОЙ ПОМОЩИ (Вопросы и ответы). – М., 2014. – 640 с.
Заказать книги можно по электронной почте: info@npar.ru
или по адресу: 119602 Москва, Олимпийская деревня, д.15, кв.61,
Аргуновой Юлии Николаевне
1 В 2011-2013 г. прокуратурой направлено в суды более 50 тыс. исков о прекращении права управления транспортными средствами водителей, страдающих алкоголизмом или наркоманией и состоящих на учёте в диспансерах. Генпрокуратура РФ настаивает на создании в системе здравоохранения единого реестра лиц, имеющих медицинские противопоказания или ограничения к водительской деятельности, с обеспечением возможности его сопоставления с базой данных полиции о лицах, имеющих водительские удостоверения (Российская газета, 2014, 2 июля). В реестр предлагается включить, в т.ч. лиц, страдающих болезнями сердца, нервной системы и др. Минздрав России выступает против такой инициативы, аргументируя свою позицию недопустимостью разглашения сведений медицинского характера.
2 Российская газета, 2013, 15 октября.
3 Электронный ресурс: http://www.npar.ru/forum/index.php?mode=thread&id=10900#p10900.
4 Салыгина Е.С. Прокурорские проверки медицинской организации // Правовые вопросы в здравоохранении, 2013, № 6. С.56.
5 См. решение Выксунского городского суда Нижегородской области от 12 мая 2014 г. по делу № 2-1160/2014.
6 Умышленное невыполнение требований прокурора, вытекающих из его полномочий, установленных федеральным законом, в соответствии со ст.17.7 КоАП РФ влечёт наложение административного штрафа на граждан в размере от 1 тыс. до 1 тыс. 500 руб.; на должностных лиц — от 2 до 3 тыс. руб.; на юридических лиц — от 50 до 100 тыс. руб. либо административное приостановление деятельности на срок до 90 суток.
Помощь в реализации дееспособности людей с ментальной инвалидностью в свете новой редакции Гражданского кодекса Российской Федерации
Д.Г. Бартенев (Санкт-Петербург)
В статье анализируется значение внесенных в Гражданский кодекс РФ изменений, вступающих в силу 2 марта 2015 года, которые по новому определят систему юридической защиты людей с нарушениями психического здоровья за счет введения института ограниченной дееспособности и поддержки в принятии решений в качестве альтернативы полной опеке. Автор доказывает, что новеллы гражданского законодательства должны толковаться в свете положений Конвенции ООН о правах инвалидов, а также подходов, сформулированных Конституционным Судом России и Европейским Судом по правам человека. С учетом такого подхода, основанного на уважении прав человека, в статье приводятся практические рекомендации относительно применения новых законоположений.
Ключевые слова: ограниченная дееспособность, поддержка в принятии решений, поправки в ГК РФ.
2 марта 2015 года вступают в силу поправки к Гражданскому кодексу Российской Федерации, которые по-новому определяют подходы к ограничению дееспособности людей с ментальными нарушениями1. Данные поправки стали закономерным следствием двух важных событий 2012 года: во-первых, ратификации 3 мая 2012 года Россией Конвенции ООН о правах инвалидов2, и, во-вторых, принятия 27 июня 2012 года Конституционным Судом Российской Федерации постановления по делу Ирины Деловой3. Хотя позиция Конституционного Суда во многом способствовала столь быстрому внесению изменений в фундаментальный акт, определяющий начала гражданского законодательства в России4, именно активное участие общественных организаций в процессе разработки последовавших законодательных инициатив позволило добиться изменений, шагнувших гораздо дальше того, что было предписано в постановлении по жалобе И. Деловой.
Федеральным законом от 30 декабря 2012 г. № 302-ФЗ «О внесении изменений в главы 1, 2, 3 и 4 части первой Гражданского кодекса Российской Федерации» в Гражданский кодекс РФ были внесены существенные изменения, затронувшие вопросы дееспособности граждан:
- во-первых, статьи 29 и 37 кодекса были дополнены нормой, в соответствии с которой опекун, при осуществлении сделок от имени своего подопечного и распоряжении его имуществом, обязан учитывать мнение подопечного, а при невозможности установления его мнения – опекун должен совершать сделки с учетом информации о предпочтениях своего подопечного, полученной от его родителей, прежних опекунов, иных лиц, оказывавших такому гражданину услуги и добросовестно исполнявших свои обязанности;
- во-вторых, в пункте 2 статьи 30 кодекса предусмотрена возможность ограничения, а не лишения, дееспособности гражданина вследствие психического расстройства. Ранее возможность ограничения дееспособности была предусмотрена только в отношении людей, злоупотребляющих алкоголем или наркотиками, а также имеющих пристрастие к азартным играм, если это ставит их семью в тяжелое материальное положение. Ограничение дееспособности гражданина влечет установление над ним попечительства, а не опеки (см. ниже);
- в-третьих, согласно пункту 3 статьи 29 кодекса, ограничение дееспособности может быть установлено судом в отношении гражданина, который ранее был признан недееспособным. Таким образом, если ранее альтернативой полному лишению гражданина дееспособности было только полное восстановление (сохранение) дееспособности, то с момента вступления в силу поправок в кодекс, возможность ограничения дееспособности становится менее ограничительной альтернативой недееспособности;
- в-четвертых, пункт 3 статьи 36 кодекса был дополнен требованием, согласно которому опекун или попечитель обязан заботиться о развитии (восстановлении) дееспособности своего подопечного, как ограниченного в дееспособности, так и признанного недееспособным.
В настоящей аналитической записке содержатся рекомендации по реализации законодательных изменений с учетом тех требований, которые закреплены в Конвенции ООН о правах инвалидов, а также иных международных документах и постановлениях Конституционного Суда Российской Федерации.
Ограничение дееспособности как альтернатива признанию гражданина недееспособным
Согласно новой редакции пункта 2 статьи 30 Гражданского кодекса гражданин, который вследствие психического расстройства может понимать значение своих действий или руководить ими лишь при помощи других лиц, может быть ограничен судом в дееспособности. Гражданину, ограниченному судом в дееспособности, назначается попечитель органом опеки и попечительства по месту жительства.
Суть ограничения дееспособности состоит в том, что такой гражданин сохраняет самостоятельное право совершать все сделки, связанные с распоряжением своим заработком, стипендией и иными доходами, а также совершать мелкие бытовые сделки и:
- сделки, направленные на безвозмездное получение выгоды, не требующие нотариального удостоверения либо государственной регистрации (например, принять имущество в дар);
- сделки по распоряжению средствами, предоставленными законным представителем или с согласия последнего третьим лицом для определенной цели или для свободного распоряжения (независимо от суммы таких средств).
Все остальные сделки гражданин, ограниченный в дееспособности, совершает сам, но с письменного согласия своего попечителя. Письменное согласие попечителя необходимо также для распоряжения алиментами, социальной пенсией, возмещением вреда здоровью и в связи со смертью кормильца и иными предоставляемыми на содержание подопечного выплатами (за исключением распоряжения заработком, стипендией и иными доходами).
Абзацем четвертым пункта 2 статьи 30 Гражданского кодекса предусмотрено, что при наличии достаточных оснований суд по ходатайству попечителя либо органа опеки и попечительства может ограничить или лишить такого гражданина права самостоятельно распоряжаться своими заработком, стипендией и иными доходами. Но даже в этом случае гражданин не может быть ограничен в праве совершать мелкие бытовые сделки.
Как видно, закон предусматривает определенную гибкость в применении мер защиты по отношению к людям, чья способность к самостоятельному осуществлению своих прав нарушена. Наиболее серьезной мерой, по-прежнему сохраняющейся в российском законодательстве, является признание гражданина недееспособным и полное замещение его решений решениями опекуна в большинстве сфер правоотношений5.
Ограничение дееспособности гражданина является менее жесткой мерой, поскольку позволяет ему сохранить возможность самостоятельного волеизъявления и распоряжения своим имуществом в большинстве сфер повседневных правоотношений. Кроме того, такая мера защиты позволит человеку, имеющему инвалидность вследствие психического нарушения, сохранить возможность самостоятельного осуществления ряда важнейших конституционных прав, в том числе право избирать и быть избранным, право вступать в брак и воспитывать своих детей.
Однако если такой меры, как ограничение дееспособности, является недостаточно для надлежащей защиты человека, например, если он явно неразумно тратит свою пенсию, закон не требует обязательного лишения такого гражданина дееспособности в полном объеме. В качестве промежуточной меры, более строгой, чем ограничение дееспособности, но не такой строгой, как недееспособность, выступает возможность установить человеку, ограниченному в дееспособности, такой режим пользования своим имуществом, когда для любой сделки по распоряжению им своим заработком требуется согласие попечителя. Подчеркнем, что речь идет именно о согласии попечителя на совершение сделок самим подопечным, а не о совершении попечителем сделок вместо самого гражданина.
Принципы оценки дееспособности в свете законодательных изменений
Гражданский кодекс определяет недееспособность как неспособность гражданина понимать значение своих действий или руководить ими вследствие психического расстройства. Закон умалчивает о том, какие именно действия должен понимать и руководить ими гражданин для сохранения дееспособности в полном объеме. Очевидно, что речь идет, прежде всего, о действиях в сфере гражданских правоотношений, однако признание гражданина недееспособным влечет утрату прав во многих других сферах отношений, что также необходимо учитывать при решении вопроса о назначении такой меры6. Между тем, даже гражданские правоотношения неоднородны и неспособность человека понимать последствия сложных сделок далеко не всегда означает его неспособность совершать повседневные сделки, в том числе покупать продукты, оплачивать пользование мобильным телефоном, платить за билеты в кино или приобретать подарки близким.
Закон также не разъясняет того, что означает способность понимать значение своих действий или руководить ими: насколько глубоко человек должен быть готов объяснить условия какого-либо договора, чтобы можно было с уверенностью сказать, что он действительно понимает все последствия его заключения. Если человек ошибся в понимании последствий договора и заключил его на невыгодных для себя условиях, означает ли это неспособность понимать значение своих действий? Или если человек подписал договор, не прочитав его, потому что ему не хотелось вдаваться в тонкости юридического текста или потому, что он прислушался к неверному совету? Задавая эти вопросы, мы не ставим под сомнение дееспособность невнимательного, легкомысленного или доверчивого человека. Между тем, если речь идет о человеке с ментальной инвалидностью, любое его действие зачастую понимается как следствие психического расстройства, а любая ошибка или неверное решение – как проявление нарушенной способности понимать значение своих действий.
Такой подход отражает упрощенное понимание дееспособности и не учитывает того, что каждый человек принимает юридические значимые решения в определенном контексте. Абстрактное определение способности понимать значение своих действий и руководить ими не имеет практического смысла, поскольку круг тех решений и действий, которые совершает конкретный человек, ограничен определенными потребностями. Соответственно, оценка дееспособности должна учитывать индивидуальный контекст, то есть жизненную ситуацию человека и, в частности, следующие факторы:
- наличие и характер собственного имущества: в отсутствие какого-либо ценного имущества (недвижимости) необходимость защиты имущественного интереса является минимальной;
- наличие собственного дохода: если единственным доходом гражданина является пенсия по инвалидности, необходимость назначения мер защиты должна рассматриваться с учетом того, как он распоряжается пенсией;
- наличие лиц, готовых предоставить поддержку в решении юридических вопросов и повседневных проблем;
- характер отношений между инвалидом и лицами, которые предоставляют ему поддержку;
- понимание инвалидом возможности и необходимости обратиться за помощью других лиц при решении повседневных вопросов;
- риск злоупотреблений в конкретной жизненной ситуации человека, имеющего ментальную инвалидность.
Также как и признание гражданина недееспособным, ограничение дееспособности является вмешательством в сферу личной свободы человека и составляет ограничение его прав и свобод. Объем таких ограничений существенно меньше, чем в случае недееспособности, однако любое ограничение прав и свобод человека допустимо только в исключительных ситуациях, когда иные меры защиты оказываются недостаточными. Соответственно, назначение любых мер защиты должно учитывать два принципа: максимальное сохранение дееспособности и индивидуализация мер защиты7.
Во многих случаях для защиты прав человека с инвалидностью достаточно неформальных мер, не связанных с ограничением дееспособности гражданина. К таким мерам относится возможность обращения за социальным обслуживанием, помощь близких или родственников при совершении гражданином юридически значимых действий. Например, если человек, имеющий нарушение интеллекта, ходит в магазин со своими близкими и друзьями, которые помогают ему правильно выбрать нужную сумму для оплаты покупок, формально можно утверждать о непонимании таким человеком значения своих действий, поскольку в отсутствие помощи близких он не сможет правильно расплатиться в магазине. Однако это не означает необходимость ограничения дееспособности, поскольку в конкретной ситуации данного человека отсутствует необходимость защиты его прав в сфере повседневных сделок, так как достаточной защитой от возможного ущерба имущественным интересам такого человека будет служить наличие круга лиц, предоставляющих ему поддержку на основе доверительных отношений.
В созвучии с принципом индивидуализации мер социальной поддержки, которые могут предоставляться инвалиду и рассматриваться как альтернатива ограничению дееспособности, в новом законе «Об основах социального обслуживания граждан в Российской Федерации» предусмотрена обязанность составления органами социальной защиты индивидуальной программы социального обслуживания8. При этом в ней отражаются не только необходимые социальные услуги, но и мероприятия социального сопровождения, то есть содействия в предоставлении медицинской, психологической, педагогической, юридической, социальной помощи, не относящейся к социальным услугам.
В иной ситуации, при отсутствии такой поддержки, или невозможности предоставления социальных услуг (социального сопровождения), и наличии риска потерять свое (ценное) имущество, выбор может быть сделан в пользу ограничения дееспособности. На практике признание гражданина недееспособным используется для достижения тех целей, которые могут быть достигнуты менее серьезными мерами. Для человека, имеющего тяжелое ментальное нарушение, но живущего при этом в семье или в психоневрологическом интернате, риск потерять свою квартиру или иное имущество не является очевидным, поскольку даже в отсутствие формальной опеки он находится под неформальным надзором и защитой других лиц – своих близких или сотрудников интерната. Соответственно, если единственной причиной назначения опеки становится помощь в получении таким человеком своей пенсии, который не понимает сам как за нее расписаться и как потратить, достаточной мерой защиты его интересов будет ограничение в дееспособности. Следует отметить, что согласно пункту 2 статьи 33 Гражданского кодекса РФ, попечитель гражданина, дееспособность которого ограничена вследствие психического расстройства, не только дает согласие на совершение определенных сделок подопечным, но и оказывают ему содействие в осуществлении им своих прав и исполнении обязанностей, а также охраняет его от злоупотреблений со стороны третьих лиц.
Именно поэтому решение вопроса о необходимости признания гражданина недееспособным или ограниченно дееспособным остается за судьей, а не за психиатрами, а закон не требует автоматического ограничения дееспособности даже в том случае, если установлено, что человек не понимает или не в полной мере понимает значение своих действий или не может ими руководить: формулировки статей 29 и 30 Гражданского кодекса РФ говорят о том, что суд может, а не обязан, принять решение об ограничении (лишении) дееспособности.
Принимая решение об ограничении дееспособности человека, важно учитывать, что речь идет не просто о назначении формальных юридических мер, а о существенном ограничении личной свободы человека9. Для каждого человека возможность самостоятельного или при помощи других лиц осуществления своих прав является важным условием сохранения личной самостоятельности и, следовательно, достоинства личности. Напомним, что именно уважение присущего человеку достоинства, его личной самостоятельности, включая свободу делать свой собственный выбор, и независимости, — назван первым принципом Конвенции о правах инвалидов10.
Следовательно, при рассмотрении дел, связанных с ограничением дееспособности, необходимо оценивать следующее:
-
во-первых, то, в каких именно сферах жизни нуждается в защите конкретный индивид, и насколько серьезными могут быть последствия в случае отсутствия такой защиты;
-
во-вторых, какие именно меры защиты и поддержки (формальные, неформальные) могут быть использованы в ситуации такого индивида, исходя из принципа максимального сохранения дееспособности.
Процессуальный порядок рассмотрения дела об ограничении гражданина в дееспособности вследствие психического расстройства
Появление в российском законодательстве со 2 марта 2015 года института ограниченной дееспособности для людей с ментальными нарушениями не означает автоматического пересмотра судебных решений в отношении тех людей, которые ранее были признаны недееспособными, но для надлежащей защиты интересов которых достаточно ограничения в дееспособности. Такой пересмотр возможен на основании обращения опекуна, органа опеки и попечительства, а также самого гражданина, признанного недееспособным. Если полномочия опекуна исполняет учреждение социального или медицинского обслуживания, в котором проживает гражданин, администрация учреждения обязана разъяснить гражданину право на обращение в суд с соответствующим заявлением, помочь в его составлении и направлении в суд, или обратиться с таким заявлением самостоятельно в интересах гражданина.
В соответствии с пунктом 1 статьи 30 Гражданского кодекса РФ рассмотрение дела о признании гражданина ограничено дееспособным осуществляется в порядке, предусмотренном гражданским процессуальным законодательством. Гражданский процессуальный кодекс РФ предусматривает обязательное назначение судом судебно-психиатрической экспертизы только по делам о признании гражданина недееспособным11. В отношении дел об ограничении дееспособности обязательного проведения судебно-психиатрической экспертизы не предусмотрено, в связи с чем суд вправе назначить такую экспертизу в том случае, если для рассмотрения дела необходимо применение специальных познаний в области психиатрии.
Назначение экспертизы будет оправданным в ситуациях, когда вопрос о наличии и конкретных признаках психического расстройства не является очевидным, в особенности, когда заболевание проявляется сложным бредом, и понимание того, каким образом психическое расстройство влияет на поведение человека, требует специальной оценки психиатрами.
В том случае, если вопрос о наличии у гражданина психического расстройства (в том числе, интеллектуального нарушения) подтверждается материалами дела и не оспаривается его участниками, назначение судебно-психиатрической экспертизы вряд ли будет оправдано. Документами, подтверждающими наличие психического расстройства, могут быть заключения психиатра, результаты предыдущих экспертиз и пр.
Согласно формулировке пункта второго статьи 30 Гражданского кодекса гражданин может быть ограничен судом в дееспособности, если вследствие психического расстройства он может понимать значение своих действий или руководить ими лишь при помощи других лиц.
В основе изменений, внесенных в Гражданский кодекс, лежит понимание того, что дееспособность является неотъемлемым правом каждой человеческой личности. В том случае, если человек не может самостоятельно защищать себя или осуществлять свои прав, задача государства состоит не в том, чтобы ограничить такого человека в праве принимать юридически значимые решения, а предоставить ему необходимую поддержку для реализации своего права самостоятельно решать вопросы своей жизни. Объем и характер такой поддержки будет зависеть от многих факторов и поэтому недопустимо установление каких-то единых требований. Как уже отмечалось, целью изменений, внесенных в Гражданский кодекс является индивидуализация мер защиты и максимальное сохранение самостоятельности каждого человека с инвалидностью.
Для определения того, может ли помощь других лиц обеспечить необходимую поддержку человеку в реализации дееспособности, необходимо, прежде всего, понять, для чего нужна такая поддержка. В частности, нуждается ли человек в помощи при принятии сложных финансовых решений, выходящих за пределы его потребностей, либо такая поддержка необходима для участия в повседневных ситуациях: обращении за продлением инвалидности, получением лекарств, оформлении субсидии и пр. В зависимости от потребностей конкретного человека определяется характер той поддержки, которая ему может быть необходима.
Здесь на помощь судье могут прийти заключения различных специалистов, которые могут провести оценку потребностей инвалида с точки зрения того, какая ему может понадобиться помощь для реализации своих прав и обязанностей. Такими специалистами могут быть социальные работники, сотрудники общественных организаций, работающих с инвалидами, социальные педагоги, врачи различного профиля, психологи. В большинстве случаев определение того, в чем состоят потребности в поддержке для реализации инвалидом своей дееспособности, не требуют сугубо психиатрических познаний, более того, здесь гораздо важнее проанализировать социальную ситуацию гражданина, его интересы, круг тех, кто готов ему помочь, отношение к такой поддержке со стороны самого инвалида.
Более того, из правовой позиции Конституционного Суда России следует, что суд должен оценивать необходимость и соразмерной любой меры защиты конкретной ситуации человека. Следовательно, необходимо определить круг защищаемых интересов, в которых конкретному человеку может понадобиться помощь других лиц.
В приложении приводится примерная форма, которая может быть использована для оценки потребностей гражданина в защите и поддержке при решении вопроса о дееспособности.
Забота о восстановлении дееспособности подопечного
Нововведением законодательных изменений, вступающих в силу 2 марта 2015 года, является требование, согласно которому опекун или попечитель обязан заботиться о развитии (восстановлении) дееспособности своего подопечного, как ограниченного в дееспособности, так и признанного недееспособным (пункт 3 статьи 36).
Эта новелла отражает понимание того, что дееспособность человека не является неизменной, она может изменяться и требует периодической оценки. Российский закон по-прежнему не предусматривает предельного срока назначения меры защиты в отношении взрослых лиц, поскольку опека и попечительство устанавливаются на неопределенный срок, а периодический пересмотр судом необходимости сохранения этой меры не предусмотрен. Закон также не определяет того, каким образом осуществляется забота о развитии или восстановлении дееспособности подопечного, однако ее целью, исходя из принципа минимального ограничения дееспособности гражданина, должно быть расширение самостоятельности подопечного, то есть отмена ограничения в дееспособности, признание дееспособным либо ограничение в дееспособности как менее ограничительная альтернатива недееспособности.
Между тем, даже в этих условиях существуют возможности для формальной оценки органом опеки и попечительства того, осуществляет ли опекун (попечитель) заботу о развитии или восстановлении дееспособности своего подопечного, то есть, в конечном итоге, надлежащим ли образом опекун (попечитель) осуществляет свои полномочия. Во-первых, рекомендации по восстановлению (приобретению) самостоятельности должны содержаться в индивидуальной программе реабилитации инвалида, разрабатываемой бюро медико-социальной экспертизы. Во-вторых, соответствующие сведения должны сообщаться опекуном в своем ежегодном отчете, для чего, по-видимому, будут внесены соответствующие изменения в форму такого отчета.
Распоряжение имуществом подопечного
До принятия поправок в Гражданский кодекс РФ опекун гражданина, признанного недееспособным, обладал правом по собственному усмотрению совершать любые сделки от имени своего подопечного12 и распоряжаться его имуществом. Единственным ограничением свободы усмотрения опекуна выступало требование о том, что такие сделки должны совершаться им «в интересах» подопечного. Фактически это означало презумпцию того, что опекун всегда действует в интересах своего подопечного, однако какой-либо процедуры оценки таких интересов не предусмотрено. Орган опеки и попечительства, который следит за расходованием опекуном средств подопечного и дает в некоторых случаях согласие на распоряжение его имуществом, не несет обязанности по выяснению «интересов» подопечного.
С момента вступления в силу новой редакции статей 29 и 37 Гражданского кодекса РФ свобода усмотрения опекуна будет существенно ограничена, поскольку опекун, при осуществлении сделок от имени своего подопечного и распоряжении его имуществом, будет обязан учитывать мнение подопечного. Таким образом, совершение сделок в «интересах» подопечного означает, что такие интересы определяются самим человеком, а опекун должен их учитывать и уважать, а не подменять собственными представлениями о том, что лучше для своего подопечного. Сказанное не означает, что опекун не может не согласиться со своим подопечным, однако для этого должны быть веские основания.
Более того, если установить мнение подопечного невозможно, опекун должен совершать сделки с учетом информации о предпочтениях своего подопечного, полученной от его родителей, прежних опекунов, иных лиц, оказывавших такому гражданину услуги и добросовестно исполнявших свои обязанности.
Из содержания этих норм следует, что, давая согласие на совершение опекуном сделок от имени своего подопечного, или проверяя отчеты опекуна об управлении его имуществом, орган опеки должен выяснять интересы и предпочтения гражданина, признанного недееспособным или ограниченного в дееспособности, поскольку только на основании сопоставления интересов подопечного и действий опекуна можно оценить соответствие решения опекуна интересам подопечного и сделать тем самым вывод о надлежащем исполнении опекуном своих обязанностей. Это правило полностью применимо и к осуществлению опекунских обязанностей администрацией учреждения социального обслуживания или медицинской организации, если гражданин помещен под надзор такого учреждения.
1 Федеральный закон от 30 декабря 2012 г. № 302-ФЗ «О внесении изменений в главы 1, 2, 3 и 4 части первой Гражданского кодекса Российской Федерации». Термин «ментальные нарушения» включает в себя психические расстройства и нарушения интеллектуального развития.
2 Конвенция вступила в силу для Российской Федерации 25 октября 2012 г.
3 Постановление Конституционного Суда Российской Федерации от 27 июня 2012 г. № 15-П.
4 Постановлением было предписано внести необходимые изменения в действующее гражданско-правовое регулирование в целях наиболее полной защиты прав и интересов граждан, страдающих психическими расстройствами, в срок до 1 января 2013 г.
5 За исключением вопросов получения медицинской помощи, обращения за юридической помощью по определенным вопросам, а также решения вопросов, связанных с поступлением в учреждение социального обслуживания, которые гражданин, лишенный дееспособности, вправе решать самостоятельно.
6 В частности, это невозможность воспитания детей, участия в выборах, участия в деятельности общественных объединений.
7 Рекомендация Комитета Министров Совета Европы от 23 февраля 1999 года R (99) 4 «О принципах, касающихся правовой защиты недееспособных взрослых».
8 Статья 16 Федерального закона от 28 декабря 2013 г. № 442-ФЗ «Об основах социального обслуживания граждан в Российской Федерации», вступающего в силу с 1 января 2015 г.
9 См. Постановление Конституционного Суда Российской Федерации № 4-П от 27 февраля 2009 г.
10 См. пункт «а» статьи 3 Конвенции о правах инвалидов.
11 При этом судебно-психиатрическая экспертиза назначается только при наличии достаточных данных, указывающих на наличие у гражданина психического расстройства.
12 За исключением тех, сделок, которые требуют личного волеизъявления (составление завещания).
Приложение: оценка способности к повседневному функционированию
| 1. Независим
2. Нуждается в поддержке/помощи 3. Нуждается в контроле 4. Нуждается в полном обслуживании |
Ф.И.О., дата рождения
|
| Самообслуживание в повседневной жизни: | |
| ¨ ¨ ¨ ¨ | Поддержание необходимой гигиены, включая одежду, пользование туалетом, ванной, уход за зубами Комментарии:
|
| ¨ ¨ ¨ ¨ | Приобретение продуктов Комментарии: |
| ¨ ¨ ¨ ¨ | Приготовление пищи и достаточное питание Комментарии: |
| ¨ ¨ ¨ ¨ | Понимание опасности для себя и способность защитить себя от вреда, способность избегать повседневной опасности (отравление, пожар и пр.) Комментарии: |
| Финансовая и юридические сферы | |
| ¨ ¨ ¨ ¨ | Наличие регулярного дохода: зарплата ___; пенсия ___; иное _______ Комментарии:
|
| ¨ ¨ ¨ ¨ | Сбережение и распоряжение небольшими суммами Комментарии:
|
| ¨ ¨ ¨ ¨ | Понимание возможных действий в случае непредвиденных расходов Комментарии:
|
| ¨ ¨ ¨ ¨ | Пользование банком Комментарии:
|
| ¨ ¨ ¨ ¨ | Понимание подарков другим людям Комментарии:
|
| ¨ ¨ ¨ ¨ | Понимание значение завещания Комментарии:
|
| ¨ ¨ ¨ ¨ | Приобретение и распоряжение недвижимостью (понимание последствий сделок, связанных с жильем) Комментарии:
|
| ¨ ¨ ¨ ¨ | Понимание обязательств в случае получения кредита Комментарии: |
| ¨ ¨ ¨ ¨ | Понимание процедуры обращения в государственные и иные органы (составление заявления, отслеживание решений по заявлению) Комментарии:
|
| ¨ ¨ ¨ ¨ | Умение изложить свою проблему или просьбу Комментарии:
|
| ¨ ¨ ¨ ¨ | Понимание принятого решения по своей просьбе или обращению Комментарии:
|
| ¨ ¨ ¨ ¨ | Способность противостоять ненадлежащему обращению, принуждению Комментарии: |
| Медицинская сфера | |
| ¨ ¨ ¨ ¨ | Выражение согласия/несогласия на лечение Комментарии:
|
| ¨ ¨ ¨ ¨ | Обращение за медицинской помощью Комментарии:
|
| ¨ ¨ ¨ ¨ | Выбор и высказывание пожеланий медицинскому персоналу Комментарии:
|
| ¨ ¨ ¨ ¨ | Прием лекарств Комментарии:
|
| ¨ ¨ ¨ ¨ | Обращение за экстренной медицинской помощью Комментарии: |
| Жизнь в семье и обществе | |
| ¨ ¨ ¨ ¨ | Выбор места проживания (наличие собственного жилья: да __; нет__) Комментарии:
|
| ¨ ¨ ¨ ¨ | Поддержание достаточно чистого и безопасного жилища Комментарии:
|
| ¨ ¨ ¨ ¨ | Может быть оставлен один без опасения за свою жизнь Комментарии:
|
| ¨ ¨ ¨ ¨ | Пользование транспортом Комментарии:
|
| ¨ ¨ ¨ ¨ | Выбор тех, с кем проживать Комментарии:
|
| ¨ ¨ ¨ ¨ | Понимание обязательств по содержанию жилья Комментарии:
|
| ¨ ¨ ¨ ¨ | Знание способов защиты своих жилищных прав Комментарии:
|
| ¨ ¨ ¨ ¨ | Поддержание личных взаимоотношений с друзьями, родственниками, коллегами Комментарии:
|
| ¨ ¨ ¨ ¨ | Пользование телефоном Комментарии:
|
| ¨ ¨ ¨ ¨ | Пользование почтой Комментарии:
|
| ¨ ¨ ¨ ¨ | Понимание потребностей детей и иных близких Комментарии: |
| Участие в трудовых отношениях | |
| ¨ ¨ ¨ ¨ | Наличие работы Комментарии:
|
| ¨ ¨ ¨ ¨ | Оценка собственных способностей к труду Комментарии:
|
| ¨ ¨ ¨ ¨ | Возможность трудоустройства Комментарии:
|
| ¨ ¨ ¨ ¨ | Понимание процедуры устройства на работу и последствий увольнения с работы Комментарии: |
Оценка выполнена____________________________________________
Дата: Подпись:
Размышления о существе и общественной значимости конформности и конформизма
Б.В. Воронков (Санкт-Петербург)
Автор анализирует признаки и социальные последствия конформности, исследует истоки и причины конформизма, перспективы противостояния.
Ключевые слова: конформность, конформизм, общественное устройство, авторитарность, тоталитарность
Феномен конформности достоин особого внимания не только потому, что, будучи широко распространенным, он оказывает серьезное влияние на общественное развитие, но и в связи с поистине роковой его злободневностью для нашего неспокойного времени.
Среди особенностей, свойственных конформным личностям, обычно называют банальность, шаблонность, стремление походить на привычное окружение, уподобиться большинству, лояльность к власти, настороженность по отношению к новой действительности в любых её формах, некритичность и т.п. А.Е. Личко [2] считал конформность акцентуацией характера и полагал наиболее устойчивой его чертой зависимость от непосредственного окружения. П.Б.Ганнушкин [1] связывал конформность с низким интеллектом и, классифицируя аномальные личности, поместил этих субъектов в рубрику «конституционально-глупых».
В материалах конференции Х Мнухинских чтений (СПб, 2011г.) было показано, что конформность не имеет прямой связи ни с характером, ни с низким интеллектом.
Д. Рисмен [3] определяет конформную личность как «ориентированный на традицию», консервативный тип характера, приверженный устоявшимся традициям и обычаям. Неконформной личности в его типологии соответствует «автономная личность», активная и независимая в отношении воздействий своей культурной среды. Эти два типа характера являются у Д. Рисмена как бы «крайними» по отношению к «ориентированному на себя» и «ориентированному на другого» типам.
Не углубляясь в анализ типологии конформных и неконформных личностей, предлагаемой Рисменом, считающего эти качества проявлениями разных социальных характеров, позволю себе видеть истоки конформности в том, что в основе ментальности и поведения конформных личностей лежит именно некритичность, то есть неспособность к самостоятельному мышлению. Поразительная степень некритичности не стоит в одном ряду с вышеназванными характерологическими особенностями, тем более не может трактоваться как акцентуация характера, предусматривающая уязвимость какой-то отдельной его стороны при определенных условиях. Консерватизм, банальность и пр. являются производными некритичности, которая сама по себе не может считаться отдельной чертой характера и свидетельствует, по всей вероятности, о более глубинном дефекте психики, не связанным напрямую ни с характером, ни с интеллектом, являющим не столько свою слабость, сколько серость, бескрылость, отсутствие оригинального мышления и творческого потенциала. Не будучи формально умственно отсталыми, конформные личности в силу природно-генетических причин неспособны к критическому анализу, сопоставлению позиций, взвешиванию аргументации, выработке собственного суждения, и в итоге – поиску истины.
Истина для конформных – это все, что исходит от непосредственного окружения, служащего привычным каналом информации. Как истина воспринимаются ими сведения, даже явно не соответствующие действительности, если они исходят из этого окружения.
Глупость отличается от конформности тем, что глупец может прийти к своему ничтожному суждению в процессе вполне самостоятельных размышлений. Конформный же находится в плену избитых истин или архетипических и даже дремучих установок и представлений потому, что их разделяет большинство. Находясь в дискомфортном состоянии, например, в униженном социальном или экономическом положении, конформные не размышляют о его природе, не только не осознают, но и не воспринимают унижение как страдание, легко склоняются к конспирологическим его объяснениям, готовы жить и выживать на биологическом уровне. Неспособные критически мыслить, «стремящиеся уподобиться многим», крайне внушаемые, конформные личности становятся участниками коллективных психозов и заблуждений. Описанные старыми авторами индуцированные психические эпидемии только зарождались среди истероидов, параноиков, эпилептиков, а распространялись именно в конформной среде.
В детстве конформные обычно открыты, общительны, уступчивы, послушны и незаметны, бесцветны и посредственны. Им нечем обратить на себя внимание. Они легко и естественно воспринимают режим детского сада, школы, вливаются в коллектив, при этом весьма зависимы от ситуации и окружения. Для них очень важно ощущение похожести на многих, принадлежности к большинству. Вместе со всеми активно участвуют в общественной классной работе и с тем же энтузиазмом в травле сверстников, непохожих на большинство. Отвергание же привычным окружением (из-за случайного нарушения какого-либо правила детского кодекса чести или неуспехов в спорте, учебе и т.п.) или ломка стереотипов (смена класса, школы, места жительства) могут оказаться серьезным психотравмирующим обстоятельством.
Непосредственное окружение определяет их суждения, манеры, формы времяпрепровождения и поведение в целом, но было бы неверным считать конформных «продуктом среды». Скорее они сами, будучи явлением нередким, выступают в качестве «средообразующего» фактора, во многом влияющего на стиль жизни коллектива или группы. В подростковой компании «за компанию» курят, выпивают, хулиганят. Но чаще конформные дети и подростки вполне благонравны и удобны для школьных учителей (школа традиционно не поощряет носителей именно критического духа).
Консерваторы по натуре, конформные трудно осваиваются в новых условиях, не любят и стараются противодействовать новому, поскольку не могут к нему быстро приспособиться. Они – неинициативны и профессионально успешны могут быть на любой ступени социальной лестницы, если исполняемая должность не требует личной инициативы. Если же ситуация требует креативности, самостоятельного принятия решения, они дезадаптируются на любой, самой незначительной должности, справляясь при этом с более квалифицированной и даже напряженной работой, если она четко регламентирована.
Повзрослев, конформные становятся опорой для любого толка авторитарных режимов, поскольку, не будучи свободно мыслящими, легко пропагандируются и управляются. Авторитет любой, даже аморальной, сильной власти априорен, исходящую от нее информацию воспринимают не к размышлению, а к сведению, а предписания и запреты – к исполнению. Проводимые властью, сеющие страх, противозаконные репрессии воспринимают как атрибут и условие порядка, не вызывают массового протеста, не воспринимаются конформными как страдание и практически не отражаются на авторитете высших руководителей карательных учреждений.
Предпочтение отдается простым, воздействующим не на разум, а на чувства лозунгам и призывам. Характерна привычка к терпению и страху перед жизнью, покорность в бесправии, ограничении во всем, одинаковой для всех нищете.
Понятия страна и государство, режим и отечество тождественны. Гражданами страны, тем более мира, конформные себя не чувствуют и быть ими не стремятся. В гражданских правах и свободах потребности не испытывают. Собственный имидж строится по принципу «мы как все», «поступаем как положено» (кем и почему так положено, не важно). Склонны к культу вождей и предубеждению в отношении любых меньшинств. Свойственное конформным личностям общинное сознание исключает персональную ответственность, вину и раскаяние. Ближе им зависть и подозрительное отношение ко всему, выходящему за рамки привычной серости и стандарта.
Конформность — общечеловеческое свойство, но некоторые его стороны у населявших издревле русские земли взращивались историческими событиями и соответствующим жизненным укладом. Христианство завоевывало Европу несколько веков. Крещение Руси по византийскому образцу насаждалось силой, практически по указу; тем же указом уничтожались культовые сооружения язычников; сопротивлявшиеся подвергались репрессиям. Царская и церковная власть абсолютизировались и даже обожествлялись, обращенные и подданные по существу лишались атрибутов личности. Через соборность и общинность – лукавые эвфемизмы стадности и стайности, высшие православные иерархи шли навстречу идее тоталитарности правления и подставляли плечо любой форме деспотии, которая начинается там, где личности отказано в праве на самобытность. Исключения единичны: Филипп – митрополит московский, обличавший зверства опричников Ивана Грозного, патриарх Тихон, противостоявший изъятию большевиками ценностей, имевших богослужебное употребление.
Многовековая жесткая и жестокая исторически сложившаяся собственная властная вертикаль и почти три века монгольской выучки (предполагавшей небогатый выбор между холуйством и разбоем), при доминировании более примитивного в социальном и культурном отношении этноса, культивировали селекцию конформных и постепенно сформировали рабскую психологию у всех – от князя до холопа. Николай Костомаров твердо и безапелляционно утверждал, что с началом единодержавия «…исчезло чувство свободы, чести, сознание личного достоинства. Раболепство пред высшими, деспотизм над низшими стали качествами русской души».
В конце концов «…образ правления и вера дают каждому народу особенную физиономию» (Пушкин в статье «О народности в литературе»).
Приверженность конформных коллективистской доктрине, бездумная готовность раствориться в массе (коллективе, толпе, в том числе, маргинальной), врожденное восприятие себя частью роя, малой частью чего-то большого и важного определяют их враждебность к состязательности, конкурентности, таланту, самобытности, личностному началу в целом. Подозрительное отношение к творчеству и творцам, к индивидуальности, незаурядности, опора на массу роднит конформность с социалистичностью. Социалистичность базируется на ценностях конформных. Сила социализма в ставке на массу, в его ненависти на уровне родового инстинкта к личностному началу, таланту, индивидуальности, в апологии нестрашной и не опасной для власти тусклой бездари, что, кстати, весьма лестно для охлоса, то бишь для конформной толпы. Вырождение «элиты», опирающейся на конформную массу, естественно и неизбежно. Консерватизм и стремление к изоляции, псевдопатриотичность и ксенофобия способствуют укоренению в среде конформных националистических идей.
Националистическая доктрина навязывается и усваивается конформными легче всего, так же как и психология пребывания в осажденном лагере, причем образ врага (внешнего и внутреннего) формируется органами пропаганды практически мгновенно. Привязанность к «своим» фатально сочетается с ненавистью к чужеземцам. Социальная инфантильность конформных проявляет себя среди прочего тягой к развлечениям, веселью в любых формах и при любых обстоятельствах, архаическим пренебрежением к ценности здоровья и жизни (своих и чужих). Конформная ментальность и конформная субкультура это питательная среда для сохранения племенного жизненного уклада и для воспроизводства и консервации той власти, которой выгодна и удобна именно такая ментальность обывательской массы. Именно она — основа для всех форм тоталитарных режимов, в том числе, социалистического. Коллективистская идея – знак благонадежности для власти, освящена и воспета тоталитарным государством.
По-видимому, среди конформных есть часть «спящих» не конформных. Имеются в виду те, кто, не будучи лишенным способности самостоятельно думать, волею обстоятельств не испытывал в этом нужды. Их можно «разбудить», привить им вкус к размышлениям, к получению наслаждения от этого психического процесса.
Существует точка зрения, согласно которой в определенных условиях каждый обнаруживает ту или иную степень конформности. Но если речь идет об экстремальных обстоятельствах, связанных с биологическим выживанием, то сходные с большинством поведенческие реакции к конформности отношения не имеют. Что касается потребности жить «не хуже людей», примерно одинаковых способов и форм проведения досуга, то в их основе не конформность, а вековая бедность и связанная с нею ограниченность выбора. В свойственном же многим нуворишам стремлении демонстрировать одинаковые пристрастия (мода на религиозность, марку автомобиля, вид спорта, место поселения), как правило, проявляет себя именно конформность в сочетании с тщеславием, снобизмом и почти всегда плебейской сущностью.
Следует отличать конформность как природную особенность личности от конформизма как способа адаптации к системе официальных ценностей. Усвоение определенных групповых норм и предписаний, будучи непременным условием социализации личности, вовсе не предполагает пассивного принятия господствующих мнений и порядка вещей. Суть конформизма не в отсутствии самостоятельного мышления, а в отказе от привилегии высказывать собственное суждение и, как правило, он порожден тоталитарными режимами и культивируется ими. Лояльность и тем более покорность по отношению к власти покупается ею или достигается репрессивными мерами. Критичность и собственное мнение вполне может иметь место, но сохранение его при себе есть условие выживания. Одни воспринимают ритуальное соблюдение требуемых правил как фрустрирующий фактор, как социальное унижение. Другие находятся со своим конформизмом в гармонии и готовы жить по закону стаи. Ощущение принадлежности ко многим дает им эмоциональный комфорт, чувство безопасности и правоты. Вероятно, это одна из причин исторической стойкости конформизма. Привычка к беспринципному следованию нормам и правилам большинства приводит к потере способности принимать самостоятельные решения, утрате нравственной оценки преступлений аморальной власти и собственного в них участия. Имея широкое представительство в населении, конформисты вместе с конформными личностями служат нравственно-психологической базой для авторитарных вождей и тоталитарных обществ.
Конформность, так же как порядочность или бессовестность, жесткой сцепленности с тем или иным характером не имеет. Распространенность конформных личностей по единичным материалам давних исследований, проведенных у подростков — от 10% до 30%. Складывается впечатление, что число относящихся к роду людей – «прямоходящих, изготавливающих и использующих орудия труда», но при этом не способных к самостоятельному мышлению, (а именно это свойство относит человека к виду хомо сапиенс) вместе с не желающими думать конформистами, очень серьезно превышает эти цифры, что весьма существенно сказывается на общественном климате. Современных исследований по определению места, которое занимают конформные личности в населении, не проводится, хотя знать об этом не только любопытно, но и полезно, поскольку это знание может определить векторы развития общества и страны и поставить вопросы сравнительно частного научного характера – например, может ли психически аномальное быть серьезным множеством, а серьезное множество считаться аномалией? Понятно, что на эти вопросы нельзя будет ответить определенно и окончательно, прежде всего, потому, что в психологии и психиатрии границы нормы недостаточно определенны и имеют тенденцию меняться вместе с меняющейся жизнью. Одна из многих современных концепций нормы как оптимума адаптации к социуму неизбежно ставит вопрос о характере социума. В тоталитарном обществе, где понятия «мыслящий» и «инакомыслящий» тождественны, проблемы с адаптацией будут иметь как раз неконформные личности. Следует ли из этого вывод об их аномальности?
Вполне возможно, что доля конформных личностей в населении — это установленная природой константа, универсальная для человеческой популяции и тогда это неустранимая сущность и порождаемые ею проблемы становятся в ряд с другими, вытекающими из природы человека. Если же эта константа существенно колеблется в разных человеческих сообществах (этносах, регионах, странах), закономерен вопрос – почему? Излишек конформной массы в странах с тоталитарной историей – естественное следствие многовекового жестокого искусственного отбора, подавлявшего достоинство, яркость, нестандартность и поощрявшего серость, стадность и рабскую психологию. Поскольку засилье не способных самостоятельно мыслить — серьезное препятствие на пути культурного и общественного прогресса, для изменения ситуации могут понадобиться чрезвычайные многосторонние усилия. Сейчас трудно представить потрясения, которые могли бы изменить вектор запросов конформной массы и избавить общество от чувства тусклой бесперспективности.
В изучении феномена конформности, стоящего на границе клинической и социальной психиатрии, должны сочетаться клинико-психологический и социально-психологический подходы. Весьма важно провести широкое исследование этого феномена в историческом, этноконфессиональном, возрастном, половом аспектах, понять его социальные и биологические корни, значение образования, профессии, проживания в городе или селе, у моря (в портовых городах) или в глубине континента и т.д. и т.п. Даже проведя эту грандиозную работу, наши знания о феномене конформности не сильно обогатятся, тем более что общее понимание ситуации вполне доступно здравому смыслу.
Не совсем понятно, как на фоне тяжеловесно-победного давления конформности неистребимо сохраняется генетический фонд неконформных? И еще. Конформность это дефект психики или особое ее свойство, адаптирующее в конкретных условиях к суровому миру, и нужно ли сокрушаться по поводу того, что не все способны к самостоятельному мышлению? Не утратится ли при массовой разумности какой-то регулятор общественной, а может быть, генетической стабильности, если таковой существует? Не знаю. Но реальность, при которой правителей и систему правления для разумных определяют прямоходящие, хоть и вполне демократична, но неприятна, независимо от ответов на выше поставленные вопросы.
Некоторую грусть навевает ситуация, что научный климат через редкие счастливые догадки и более частые, но не менее счастливые заблуждения создают единицы или десятки глубоких, ярких и талантливых, (талант и неконформность – не синонимы, но зачастую сочетаются), а массы, не обремененные ни эвристическим, ни критическим мышлением, не имеющие вкуса к свободной дискуссии, а стало быть и права называться питательным для науки бульоном, бездумно воспринимают эти гипотезы как само собой разумеющееся и способны лишь к имитации научной активности, формализации этого «само собой разумеющегося» — рубрификации, систематизации и прочей его «легитимизации», создающей атмосферу общеизвестности и «обшепринятости». Известно, что с «общепринятостью» в психиатрии всегда проблемы, как и «то, что общеизвестно – неверно» (Оскар Уайльд). Парадокс Уайльда хорошо гармонирует» с пушкинским напутствием — «Самостоянье человека – залог величия его».
Литература
- Ганнушкин П.Б. Клиника психопатий. М. «Медицина», 1964, с. 164-168
- Личко А.Е. Психопатии и акцентуации характера у подростков. М. «Медицина», 1977, С.157-162
- Рисмен Д. Соч.: «Одинокая толпа» 1950, «Лица в толпе», 1952. Некоторые типы характера и об-во // Социол. исследования. 1993. № 3.
Электро-судорожная терапия: осведомленность, опыт и отношение больных шизофренией
Е.Б. Любов и группа исследователей1
Несмотря на безопасность и эффективность, электросудорожная терапия (ЭСТ) уязвима критике. Осведомленность и позиция пациентов – важные параметры многосторонней оценки ЭСТ. По многоцентровому опросу 182 пациентов без и с опытом ЭСТ, большинство респондентов с опытом ЭСТ удовлетворено ей при недостаточной информированности.
Ключевые слова: электросудорожная терапия, позиция, осведомленность, восприятие, опыт, удовлетворенность, взгляды, пациенты, шизофрения.
«Я не хочу иметь точку зрения.
Я хочу иметь зрение».
М. Цветаева
И еще две цитаты. «Курьезна судьба метода, теоретические основы которого оказались ложными, способ действия малоизвестен, примитивное показание для шизофрении непригодно, но, несмотря на новые формы терапии, остающегося наиболее быстродействующим и эффективным лечением меланхолии, для которой первоначально не предназначен» [2]. Э.Хемингуэй: «… какой смысл в разрушении моего мозга и стирании памяти, моего капитала… Отличное средство лечения, но больной от него умирает» [12]. Более 70 лет электросудорожная терапия (ЭСТ) известна как безопасный (без абсолютных противопоказаний), эффективный [9, 10, 13], ресурсосберегающий [6, 44, 45] метод при (нелишнее уточнение) соблюдении рекомендованной практики [9, 26, 55], но неизменно критикуемый СМИ, частью пациентов и их близких, профессионального сообщества [3, 4, 10, 18, 19, 25, 31]. Внимание к внутренней картине болезни, отношению к лечению, определяющими приверженность и эффект медицинского вмешательства, вписано в русло пациент-центрической модели психиатрической помощи, обращенной к потенциалу выздоровления, и перспективе МКБ-11. Хотя клинические руководства [как 26] обогащены описаниями опыта пациентов, данные об их удовлетворенности лечением [19, 23, 58] как обязательных составляющих целостной оценки ЭСТ [1, 15, 35, 41] разрознены. Единичны опросы отечественных пациентов [1, 3, 4] без особого внимания к их личному опыту и роли последнего в оценке метода.
Цель работы: выяснение отношения больных шизофренией к ЭСТ.
Задачи: определение 1) информированности пациентов без и с опытом ЭСТ; 2) оценки соотношения переносимости, риска и результатов ЭСТ; 3) удовлетворенности лечением.
Материал и методы. Анонимный многоцентровой опрос охватил 183 взрослых (>18 лет) ремиттированных больных шизофренией (F20.МКБ-10) 38,69±12,22 лет: 107 мужчин 38,23±12,6 и 76 женщин 39,35±11,72 лет из отделений нелекарственных методов терапии (n=32) и психосоциальной реабилитации (n=22) Московского НИИ психиатрии, столичной КПБ №4 (n=25), Ставропольской КПБ (n=37), Тульской ОПБ (n=46), Нижневартовского ОПНД (n=21). Высшее и незаконченное высшее образование имели 74 пациента (40,4%), среднее и среднее специальное – 94 (51,4%); работали лишь 42 (23%), тогда как были инвалидами по психическому расстройству 94 (51,4%) респондентов. Последние разделены на группы I (без опыта ЭСТ) из 124 пациентов, или >2/3 выборки, и группы II из 59 больных с опытом ЭСТ. В группах средние показатели возраста сопоставимы. Разница длительности расстройства отлична почти вдвое (12,3 против 6,2) при сходном числе госпитализаций. Пациенты группы II получили 7,53±3,84 (1-15) сеансов ЭCT2-3 раза в неделю. Впервые леченные ЭСТ (50%) — 2,48 ±2,75 (1-12). Интервал меж завершением ЭСТ и опросом 4,07±3,72 (1-12) месяцев, но не ранее, чем через месяц во избежание влияния ранних побочных действий [17, 29, 51]. Использован оригинальный полуструктурированный опросник (45 вопросов), включивший разделы осведомленности (процедура, показания, источники информации), оценки пользы и риска ЭСТ, а также удовлетворенности лечением (16 вопросов). Примерное соответствие вопросов исследования со сходными [3, 10, 28, 48, 60] позволило сопоставить результаты в разных странах и выборках. Открытые вопросы уточнили позиции пациентов. Опросник обсужден фокус-группой из 13 членов ОООИ «Новые возможности».
Результаты обработаны по параметрам описательной статистики и методами непараметрической статистики: Йетса χ², Мантель-Гензель, Тест МакНемара и точный критерий Фишера с помощью программы Statistica Biostat 2009 (professional). Различия меж группами статистически достоверны при p<0,05 по критерию χ² Йетса.
Результаты и обсуждение
Респонденты представлены хронически больными среднего возраста с превосходящим общее население уровнем образования при типично малой доле работающих [1, 7, 8], что указывает на тяжесть их расстройства, как и неоднократные госпитализации. Меньший «стаж» болезни в группе II свидетельствует о более активном применении ЭСТ на ранних этапах шизофрении, когда пациенты видятся врачам более «перспективными» для клинико-социального восстановления [11] и более выражены депрессивные расстройства, сопряженные с суицидальным риском как мишени ЭСТ [13].
Осведомленность об ЭСТ. Ни один респондент не ответил верно на все вопросы. Более ½ ответов «не знаю» в группе I помимо сведений о проведении ЭСТ в особом помещении. Возможно, пациенты видели, как уходит на процедуру (хорошо, если с знакомой медсестрой) сосед по палате. Механизм ЭСТ объяснен (не более 10% в группах) «прохождением» электрического тока через мозг, «убивающим больные клетки и память» (механизм исцеления неведом, увы, и профессионалам). Значительно больше пациентов группы II считают ЭСТ психиатрическим лечением, доверяя выбор врачу (51 чел., или >85% против 34 чел., или <30% в группе I, p=0,001). Каждый пятый (13 чел., 22%) в группе II считал, что лишь молодой и физически здоровый может расчитывать на ЭСТ несколько (p=0,12) больше, чем в группе I (15 чел., 12%), видимо, в связи с тщательной медицинской подготовкой процедуры. Не более 10% пациентов обеих групп (p=0,6) полагали, что ЭСТ может ухудшить физическое или психическое состояние, опасна для жизни. При опыте «гуманизированной» ЭСТ 40% пациентов указали «судороги», возможно, в связи с архаически-самостигматизирующим именованием метода. Менее ½ группы I знала, что согласие на лечение необходимо; 15% в группе II допускали недобровольное лечение, возможно, ощутив косвенное принуждение. Более уверены в пользе ЭСТ при неэффективности лекарств пациенты группы II (10% против <1%). Большинство (>¾) респондентов в группах не знали показаний ЭСТ.
К типичным мифамотносится представление об ЭСТ как лечению «последнего выбора» [3, 4, 10, 39], согласно мнению и части профессионалов о методе как брутальном средстве «отчаяния» [13, 30, 61] лишь для резистентных пациентов. Лишь 1/3 группы I полагает ЭСТ распространенной, но ½ — показанной «в крайнем случае». Свыше ¼ группы I (34 чел., 28%) и ½ группы II (р=0,005) назвали ЭСТ лечением «последнего выбора» самых тяжелых больных, к коим пациенты причислили и себя. Треть группы I (43 чел., 35%) и вдвое более (37 чел., 63%), что показательно, в группе II (р=0,0005) выразили интерес к дополнительным сведениям об ЭСТ. Врачи чаще названы основными информантами (3/4 пациентов) в группе II, видимо, в ходе согласия на лечение, чем (< 15%) в группе I (р=0,01). Менее 5% пациентов черпали данные из случайных слов среднего медперсонала, и единицы сообщили о психообразовательных занятиях. «Другие пациенты» формировали мнение каждого десятого в группе I. СМИ не указаны источниками знаний в выборке. Жупел антипсихиатрического движения: ЭСТ вызывает «повреждение мозга», «эпилепсию, слабоумие», служит «репрессивным методом, пыткой инакомыслящих», не затронул большинства (97%) респондентов обеих групп. Доли пациентов, считающих, что у них есть право жаловаться на «неправильное» лечение, соответствует доле его отрицающих (по 40%), но адресат жалоб им неизвестен.
Данные сходны с литературными: осведомленность 1/2-2/3пациентов и их близких (более в деталях) в развитых и развивающихся странах с различной частогой и техникой ЭСТ удручающе низка [3, 19, 20, 52, 59, 61]. Клинические исследования подчеркивают доверие пациента врачу, а организованные потребителями – формализм процесса получения согласия с чувством принуждения [15, 42, 51, 52, 58], питающие изначально страх [48]. При этом большая часть пациентов полагает ЭСТ психиатрическим методом. Треть пациентов согласна на ЭСТ при длительном и тяжелом расстройстве, но вдвое меньше – из-за неэффективности лекарств [15, 48]. Лишь для 25-60% пациентов врач, чья подготовка желает лучшего, служит основным источником сведений [3, 15, 48]; для 40% – «другие больные» [3] или личный опыт (20%) [48]. В среде отечественных пациентов врач без особых усилий сохраняет позиции незыблемого авторитета [7, 8, 11]. Пациенты стран с редким применением ЭСТ обычно черпают данные из СМИ [19] и более насторожено относятся к методу [39]. «Страшные картинки» немодифицированной ЭСТ в фильмах (отечественный телесериал «Клетка», «Пролетая над гнездом кукушки» «О, счастливчик», «История Френсис»), леденящие душу свидетельства «жертв ЭСТ» становятся суррогатом информации [3, 13, 15]. Слово Мелиссе Холидей, актрисе «Спасателей Малибу»: ЭСТ «разрушила мою жизнь; лечение «хуже изнасилования». Если вы это не испытали, я не могу объяснить» (цит. по ru.wikipedia.org/wiki). Вопиющие, но исключительные факты злоупотребления ЭСТ выдаются за обыденную практику. Так, больной областной ПБ сообщил Гражданской комиссии по правам человека: «Если я конфликтовал с персоналом, в палату приходил врач с чемоданчиком, подсоединял провода и со словами: «Ну что, полетели в космос», — приводил аппарат в действие» (h.ua/story/337263/news_402316.html).
Эффект ЭСТ. Только каждый десятый в группе I и пятый во II-й (p=0,56) респондент сомневался в пользе ЭСТ (то есть теоретические знания соответствовали опыту), большинство допускает не худшие результаты, чем от привычных лекарств. В отличие от группы I, «опытные» считают эффект ЭСТ научно доказанным (24 чел., 20% против 40 чел., 70%, p=0,001) и убедились (>45%), что он наступает скорее, чем от лекарств (p=0,009). В большей мере отмечено улучшение настроения, а не антипсихотический эффект ЭСТ. Хотя основанные на мнении пациентов исследования сообщают о более скромной пользе ЭСТ, чем клинические исследования, указывающие возможность «стать как прежде и вернуть ценность жизни» [ 52], отдельные свидетельства впечатляют. Так, Энди, претерпевший 19 сеансов ЭСТ, в фильме С.Фрая заявил: «Бетон, сковывающий мой мозг, разжижился», хотя сетовал на кратковременное ухудшение памяти; написал бестселлер «Электрическое дитя»: как в тандеме с врачом выздоровел после 37 безуспешных лекарств. Понимание пользы ЭСТ лиц с опытом реалистичнее, чем здоровых [3, 4, 19]: «выздоровели, жить стоит» [52]. Так, Аллочка (Форум «Шизофрения и я»: schizonet.ru/forum) «проходила ЭСТ, дали током по голове 5 раз, в разные дни по разу. ЭСТ – самое страшное впечатление, хотя боли не чувствовала, просто отключалась. Говорили, что кричала и подбрасывала ноги. Перед последним разом сбежала. Поймали и дали последний раз по голове. Ой, передумала. Страх потом, представляя, как через тебя идет ток. Мне реально помогло. Год антидепрессанты не снимали депрессии, а после ЭСТ пришла в себя, и это главное».
В группе II отмечено жизнеспасающее значение ЭСТ, но распространенное в клинических выборках суицидальное поведение [7] упомянуто < 5% пациентами. Почти 1/3 пациентов группы II (17 чел., 30%) против <10% (9 чел., 7,3%) в группе I (p=0,0001) полагали, что после ЭСТ нет нужды в поддерживающей фармакотерапии, что прогнозирует риск несоблюдения режима.
Безопасность и переносимость ЭСТ. Лишь 15% пациентов группы II полагали ЭСТ более неприятной процедурой, чем сверление зуба, что сходно с литературными данными [34]. Однако часты (35%) головные боли, тошнота (20%) после сеанса, указание на прикус языка (25%) указывает опыт немодифицированной ЭСТ. Не менее 45% пациентов связывали лечение с кратковременной потерей памяти. Долговременное ухудшение памяти отметил каждый пятый. При этом большинство (46 чел., 80%) пациентов оценило опыт наркоза хорошим, сравнивая его (43 чел., 70%) с «глубоким сном» без тягостного пробуждения (36 чел., 60%). Более ½ (34 чел.) провели спокойно ночь (не исключим роль снотворных) перед первым сеансом, но «были испуганы» фактом назначения ЭСТ (видимо, без должного понимания ее необходимости). Сеанса не пришлось ждать в очереди (36 чел., 60%). Страх по мере продолжения лечения уменьшился у 60% пациентов. Значителен разрыв между клиническими исследованиями и отдельными наблюдениями [24, 52], указывающими бремя побочных действий в жизни пациентов, когда лечение горше болезни. «Немодифицированная» (без анестезии) ЭСТ часта в развивающихся странах [15].Не менее 60% пациентов не согласны с выбором врача в связи с опасениями тяжелых травм (>40%), неврологических расстройств, боли (10%) [15]. Систематический обзор [52] девяти исследований на основе самоотчетов пациентов подчеркнул долговременные нарушения памяти как наиболее стрессогенное для пациентов и их близких [6, 28, 52, 58]: стирание воспоминаний (избирательное выпадение памяти на некоторые имена, события за 1-2 года до лечения (автобиография Линды Андре, цит. по 52). Не менее 30-60% пациентов [3, 52] сетуют на ухудшение памяти в среднем >280 дней после ЭСТ [55], но утверждение «ЭСТ уничтожает память» [38] более поддержано не имеющими опыта ЭСТ [52]. В нашей выборке (см. выше) часть пациентов указала стирание «больной памяти» как лечебный эффект. Профессионалы указывают, что жалобы статистически «малой группы» пациентов не связаны с ЭСТ, клинически не значимы, не подтверждены нейропсихологическими тестами, обычно разрешаются в течение нескольких дней-недель [28, 52]; возможно приобретение, и более успешное, новых знаний. При этом часть депрессивных больных считала, что их когнитивные возможности улучшены ЭСТ, но нейропсихологические тесты указывали обратное. Возможно, жалобы на «потерю памяти» – проявление соматоформного или конверсионного расстройства, когнитивных нарушений основного расстройства (депрессии), но не новоприобретенного органического повреждения мозга; пациентам показаны психотерапия и продолжение лечения [54]. Так или иначе, когнитивные проблемы вследствие ЭСТ и / или болезни [20, 58] требуют особого объяснения деталей процедуры.
Удовлетворенность ЭСТ. Положительная оценка ЭСТ «в целом» дана 70% пациентами, причем > ½ «хорошая и отличная», но «неудовлетворителен» (без объяснения) опыт у трети. Обзор 80-х гг. ХХ века указал, что пациенты «в целом» удовлетворены лечением (немодифицированная ЭСТ) в отличие от оценки отдельных респондентов [28]. Не менее 65-80% пациентов и их близких в развитых и развивающихся странах [15, 20, 49, 61] «в целом» удовлетворены лечением [16, 19, 31, 34, 39, 52, 61]. Более ½ (32 чел.) в группе II готовы повторить ЭСТ и советовать иным пациентам. Для сравнения, готово повторить ЭСТ большинство (66-98%) зарубежных пациентов [4, 19, 33, 48], но лишь ¼ — пациентов Чувашской РПБ, хотя улучшение состояния отметили > 40% больных против 10% отрицающих положительные сдвиги [3].
Однако большинство (88 чел., 70%) пациентов группы I, но вдвое меньше (22 чел, 37%) в группе II (р=0,001) видят ЭСТ «жестоким, негуманным и устаревшим» методом лечения, хотя и не «запрещенным» и не худшим среди испытанных. Большинство (46 чел., 80%) не ощущало принуждения к лечению, возможно, всецело доверившись врачу. В Англии каждый пятый лечится ЭСТ по решению суда [52]; такие некритичные, пациенты обычно считают метод вредным и бесполезным [63]. «Негативны и тенденциозны» оценки >60% мало (ложно) информированных пациентов [3].
Выводы
Результаты нашего опроса соответствуют данным отечественных и зарубежных исследований различных клинических выборок, указывая на «наднозологический» характер оценки лечения [7, 8, 11]. Большинство опрошеных видит ЭСТ «в целом» полезным психиатрическим методом, в «тяжелых» случаях превосходящим лекарства. Данные организаций самопомощи не столь оптимистичны [35, 46, 52], в связи с отбором отрицательно относящихся к лечению, проспективным дизайном, сложностью оценки личного опыта. Страх неведения, усиленный болезненным состоянием, «привычка» к фармакотерапии отторгают больных от ЭCT.
Действенность (в краткосрочных РКИ), клиническая эффективность (в повседневной практике) ЭСТ не служат предикторами удовлетворения лечением [11, 36], так как обычно ограничены оценкой симптоматического улучшения. В Пензенской ПБ положительное отношение пациентов к модифицированной ЭСТ связывают с «отсутствием побочных действий» [5]. Удовлетворенность лечением – взвешенная результирующая (компромисс) представлений пациента о балансе пользы и риска лечения [44, 48]. Двойственность суждений информанта (как вышеупомянутой Аллочки) – скорее правило [3, 28, 52], не объяснимое лишь нарушением формального мышления [4]. Отношение к ЭСТ определено соответствием результатов реалистичным (их должен формировать врач, междисциплинарная бригада) ожиданиям и эластическим потребностям пациента и его близких. Пациенты готовы претерпеть временные неудобства при разъяснении, все более детальном по мере улучшения, тактической (избавление от депрессии, выписка из ПБ) и статегической (социальное восстановление на фоне устойчивой ремиссии) целей терапии [1, 11]. Отсюда восприятие успеха лечения и ЭСТ, в частности, основано на улучшении функционирования и качестве жизни [29, 52] пациента, облегчении бремени его семьи [1, 6], что отмечено в свободной форме рядом наших респондентов. Большинство (>90%) из них, однако, уклонилось от возможности высказаться по поводу улучшения практики ЭСТ при отстраненно-нейтральном отношении к углублению и уточнению знаний («умножающий знания – умножает печаль»?), полагаясь на врача и выстраданный опыт, «сын ошибок трудных». Отечественных пациентов предстоит учить роли активного соучастника процесса выздоровления и «эксперта» качества помощи на основе уникального опыта болезни и лечения. Важно повысить качество ЭСТ, включая процедуру информированного согласия, уточнить ее субъективную переносимость, клиническую и экономическую эффективность в группах-мишенях больных депрессией и шизофренией с психотическими и /или кататоническими чертами, неотложных состояниях (суицидальное поведение, отказ от еды и питья) [9, 10, 13, 44]; необходимы обучение медперсонала, позиция которого отражена в мнении пациентов [3, 27, 30], просвещение населения СМИ с привлечением пациентов для дестигматизации и демифологизации метода.
Ограничения исследования определены возможностями качественного анализа. Позиция и отношение пациентов не ограничены дихотоминей ответов «Да» и «Нет», но требуют совмещенного количественного и качественного анализа репрезентативных выборок пациентов и их близких на последовательных этапах болезни и лечения для уточнения значимых для «потребителей» показателей пользы и риска, определяющих удовлетворенность ЭСТ. Нежелание пациентов открывать отношение к врачам и лечению снижают доказательность опросов [7, 8, 28, 55]. Место опроса и положение респондента (> 85% выборки были больничными пациентами) влияют на их критическую оценку [47] и способствуют «удобным» врачу ответам. Пациенты откровеннее в нейтральной (домашней) среде, поэтому часть пациентов опрошена активистами «Новых возможностей». При сходстве социально-демографических и клинических характеристик пациентов с другими выборками [3, 15, 19] опрошено относительно немного лиц, представляющих разнородную нозолографическую единицу, и различные психиатрические учреждения (дневной стационар, институтская клиника, больничное отделение). Неизвестны детали техники ЭСТ (унилатеральное и фронтальное наложение электродов снижает риск когнитивных нарушений); роль наркоза в нарушениях памяти невыяснена. Не исключим влияния остаточных симптомов на мнение ремиттированных в разной мере пациентов. Неизменно отрицательная оценка ЭСТ может быть связана с остаточной психопатологией [42], бредовой проекцией. Половина немногочисленной группы пациентов с опытом ЭСТ представлена «новичками», не способными сопоставить результаты повторного лечения, разной техники. Опрос вскоре после сеансов ЭСТ или по завершению курса отчасти определил сдвиг к вниманию на ранние, но не отсроченные, с тенденцией накопления в ходе лечения, нежелательные действия как возможные когнитивные расстройства, затмевающие ощущение пользы лечения. Так, среднее время между опросом и ЭСТ превышает 280 дней [52, 55], что позволяет получить более взвешенную оценку соотношения польза / риск терапии. Противоречивы связи возраста, пола, уровня образования, источника информации с оценками пациента [3, 15]; соответствующий анализ не проведен.
1 А.Н.Куликов, О.О.Папсуев, С.В.Харитонов, Э.Э.Цукарзи, В.Е.Цупрун (Московский НИИ психиатрии, Москва), Я.А. Дроздов (КПБ №4, Москва), О.Н. Гринченко (ОПНД, Нижневартовск); О.И.Боев, С.В.Швыдкая (ККПБ №1, Ставрополь); А.Р.Калькэ, А.В.Кутовой, С.А.Чубина (ОКПБ, Тула).
ЛИТЕРАТУРА
- Былим И.А., Любов Е.Б. Пациенты и их близкие: оценка качества психиатрической помощи. // Психическое здоровье. 2010. № 8 (51). С. 56– 71.
- Гаррабе Ж. История шизофрении. P. Morel и Cl. Quetel: 151, с. 123.
- Голенков А.В. Отношение разных групп населения к электросудорожной терапии. [Электронный ресурс]. / Медицинская психология в России: электрон. науч. журн. 2011. №5. URL: http:// medpsy.ru Комиссаров А.Г, Нельсон А.И. Что знают об электросудорожной терапии больные шизофренией? // Обозрение психиатрии и медицинской психологии им. В.М. Бехтерева. 2004. Т. 1, № 4. С. 9 – 11.
- Любов Е.Б. Краткосрочная электросудорожная терапия при депрессивной псевдодеменции (материал для индивидуального фармакоэкономического анализа). // Клиническая геронтология. 2001. Т.7. №9. С. 49–53.
- Любов Е.Б. и группа исследователей. Стационарные пациенты о своих потребностях и удовлетворенности психиатрической помощью. // Независимый психиатрический журнал. 2012. II. С.28–32.
- Любов Е.Б., Левина Н.Б. Оценка больничной помощи пациентами и их близкими, Проблемы и перспективы развития стационарной психиатрической помощи Под ред. О.В.Лиманкина. СПб.,2009. Т. 1. С. 486-493.
- Незнанов Н.Г., Залуцкая Н.М. Электросудорожная терапия / Психиатрия: национальное руководство / Под ред. Т.Б. Дмитриевой, В.Н. Краснова, Н.Г.Незнанова и др. М.: ГЭОТАР-Медиа, 2009. С. 872–882.
- Нельсон А.И. Электросудорожная терапия в психиатрии, наркологии и неврологии. М.: БИНОМ, 2005. 368 с.
- Преодоление: Люди с психиатрическим опытом и их близкие о себе откровенное и сокровенное. / Под ред. И.Я. Гуровича. / Сост. Н.Б. Левина, Е.Б. Любов. М.: ОООИ «Новые возможности», 2009. 130 с.
- Хотчнер A.E. Папа Хемингуэй. Пер. с англ. М:Текст, 2002. 349 с.
- American Psychiatric Association: Practice Guidelines for the Treatment of Patients with Schizophrenia. // Am. J. Psychiatry. Second edn. 2004. Vol. 161. 1–56.
- Arkan B Ustun B. Examination of the effect of education about electroconvulsive therapy on nursing practice and patient satisfaction // JECT. 2008. Vol. 24. P. 254–259.
- Arshad M., Arham A.Z., Arif M. et al. Awareness and perceptions of electroconvulsive therapy among psychiatric patients: a cross-sectional survey from teaching hospitals in Karachi, Pakistan. // BMC Psychiatry. 2007. Vol. 7. P. 27.
- Benbow S.M. Patients’ Views on Electroconvulsive Therapy on Completion of a Course of Treatment. // Convuls. Ther. 1988. Vol. 4. P. 146–152.
- Bustin J., Rapoport M.J., Krishna M.et al. Are patients’ attitudes towards and knowledge of electroconvulsive therapy transcultural? A multi-national pilot study. // Int. J. Geriatr. Psychiatry. 2008. Vol. 23. P. 497–503.
- Carney S., Geddes J. Electroconvulsive therapy. // BMJ. 2003. Vol. 326. P. 1343–1344.
- Chakrabarti S., Grover S., Rajagopal R. Electroconvulsive therapy: a review of knowledge, experience and attitudes of patients concerning the treatment. // World. J. Biol. Psychiatry. 2010. Vol. 11. P. 525–537.
- Chavan B.S., Kumar S., Arun P. et al. ECT: Knowledge and attitude among patient and their relatives. // Ind. J. Psychiatry. 2006. Vol. 48. P. 34–38.
- Coleman E.A., Sackeim H.A, Prudic J. et al. Subjective Memory Complaints Prior to and Following Electroconvulsive Therapy. // Biol. Psychiatry. 1996.Vol. 39. P. 346–356.
- Culas R., Port M., Ashaye K. Knowledge of ECT among staff on a mental health service. // J. ECT. 2003. Vol. 19. P. 245–246.
- Dan A., Grover S., Chakrabarti S. Knowledge and Attitude of Patients with Psychiatric Disorders and their Relatives Toward Electroconvulsive Therapy. // Ind. J. Psychol. Med. 2014. Vol. 36. P. 264-269.
- Donahue A.B. Electroconvulsive therapy and memory loss: a personal journey. // J. ECT. 2000. Vol. 16. P. 133-143.
- Dowman J., Patel A., Rajput K. Electroconvulsive therapy: attitudes and misconceptions. // J. ECT. 2005. Vol. 21. P. 84–87.
- Fink M. Electroconvulsive therapy: А Guide for Professionals and Their Patients. NY: Oxford University Press, 2008. 176 p.
- Fisher P., Johnstone L., Williamson K. Patients’ perceptions of the process of consenting to electroconvulsive therapy. // J. Ment. Health. 2011. Vol. 20. P. 347-354.
- Freeman C.P., Cheshire K.A. Attitude studies on electroconvulsive therapy. // Convulsive Ther. 1986. Vol. 2. P. 31-42.
- Garg R., Chavan B.S., Arun P. Quality of life after electroconvulsive therapy in persons with treatment resistant schizophrenia // Ind. J. Med. Res. 2011. Vol. 133. P. 641–644.
- GazdagG., KocsisN., TolnaJ., LipcseyA. Attitudes towards electroconvulsive therapy among hungarian psychiatrists. // J. ECT. 2004. Vol. 20. P. 204–207.
- Goodman J.A., Krahn L.E., Smith G.E. et al. Patient satisfaction with electroconvulsive therapy. // Mayo Clin. Proc. 1999. Vol. 74. P. 967–971.
- Grover S., Chakrabarti S., Rajagopal R., Khehra N. Does the experience of electroconvulsive therapy improve awareness and perceptions of treatment among relatives of patients? // J. ECT. 2011. Vol. 27. P. 67–72.
- Hughes J., Barraclough B.M., Reeve W. Are patients shocked by ECT? // J. R. Soc. Med. 1981. Vol. 74. P. 283-285.
- Iodice A.J., Dunn A.G., Rosenquist P. et al. Stability over time of patients’ attitudes toward ECT. // Psychiatry Res. 2003. Vol. 117. P. 89–91.
- Johnstone L. Adverse psychological effects of ECT. // J. Mental Health. 1999. Vol. 8. P. 69–85.
- KennedyS.H., BagbyR.M. Efficacy and effectiveness in the antidepressant treatment of depression: beyond meta-analysis. // Can. J. Psychiatry. 1996. Vol. 4. P. 609–610.
- KerrR.A., McGrathJ.J., O‘KearneryA., PriceJ. ECT: misconceptions and attitudes. // Aust. NZ. J. Psychiatry. 1982. Vol. 16. P. 43–49
- Kershaw K., Rayner R., Chaplin R. Patients’ views on the quality of care when receiving electroconvulsive therapy. // Psychiatr. Bull. 2007. Vol. 31. P. 414–417.
- Koopowitz L.F., Chur-Hansen A., Reid S. et al. The subjective experience of patients who received electroconvulsive therapy. // Aust. NZ. J. Psychiatry. 2003. Vol. 37. P. 49–54.
- Lauber C., Nordt C., Falcato L. et al. Can a seizure help? The public’s attitude toward electroconvulsive therapy. // Psychiatry Res. 2005. Vol. 134. P. 205–209.
- Malcolm K. Patient’s perceptions and knowledge of electroconvulsive therapy. // Psychiatr. Bull. 1989. Vol. 13. P. 161–165.
- Malekian A., Amini Z., Maracy M.R., Barekatain M. Knowledge of attitude toward experience and satisfaction with electroconvulsive therapy in a sample of Iranian patients. // J. ECT. 2009. Vol. 25. P. 106–112.
- Myers D.H. A questionnaire study of patients’ experience of electroconvulsive therapy. // J. ECT. 2007. Vol. 23. P. 169–174.
- National Institute for Clinical Excellence. Guidance in the Use of Electroconvulsive Therapy (Technology Appraisal Guidance 59). London: NICE. 2003.
- Olfson M., Marcus S., Sackeim H.A. et al. Use of ECT for the inpatient treatment of recurrent major depression. // Am. J. Psychiatry. 1998. Vol. 115. P. 22–29.
- Philpot M., Collins C., Trivedi P. et al. Eliciting users’ views of ECT in two mental health trusts with a user-designed questionnaire. // J. Ment. Health. 2004. Vol. 13. P. 403–413.
- Polowczyk D, Brutus M., Orvieto A.A. et al. Comparison of patient and staff surveys of consumer satisfaction. // Hosp. Com. Psychiatry. 1993. Vol. 44. P 589–591.
- RajagopalR., ChakrabartiS., GroverS., KhehraN. Knowledge, experience & attitudes concerning electroconvulsive therapy among patients & their relatives // Ind. J. Med. Res. 2012. Vol. 135. P. 201–210.
- Rajkumar A.P. Saravanan B. Jacob K.S. Voices of people who have received ECT // Ind. J. Med. Ethics. 2007. Vol. IV. P 157-164.
- Ramachandra B.N., Gangadhar L., Janakiramaiah N. et al. Patients’ knowledge about ECT. // NIMHANS J. 1992. Vol.10. P. 27–31.
- Robertson H., Pryor R. Memory and cognitive effects of ECT: informing and assessing patients†. //Adv. Psychiatr. Treat. 2006. Vol. 2. P. 228–237
- Rose D.S., Wykes T.H., Bindman J.P., Fleischmann P.S. Information, consent and perceived coercion: patients’ perspectives on electroconvulsive therapy. // Br. J. Psychiatry. 2005. Vol. 186. P. 54–59.
- Rush G., Mccarron S., Lucey J.V. Patient attitudes to electroconvulsive therapy. // Psychiatr. Bull. 2007. Vol. 31. P. 212–214.
- Sackeim H.A., Prudic J., Fuller R. et al. The cognitive effects of electroconvulsive therapy in community settings».// Neuropsychopharmacology. 2007. Vol. 32. P 244–254
- Sienaert P. What we have learned about electroconvulsive therapy and its relevance for the practising psychiatrist. // Can. J. Psychiatry. 2011. Vol. 56. № 1. P. 5–12.
- Sylvester A.P., Mulsant B.H., Chengappa K.N. et al. Use of electroconvulsive therapy in a state hospital: a 10-year review. // J. Clin. Psychiatry. 2000. Vol. 61. P. 534–539.
- Taieb O., Flament M.F., Corcos M. et al. Electroconvulsive Therapy in adolescents with mood disorder: Patients’ and parents’ attitudes. // Psychiatry Res. 2001. Vol. 104. P. 183–190.
- Tang W.K., Ungvari G.S., Chan G.W. Patients’ and their relatives’ knowledge of, experience with, attitude toward, and satisfaction with electroconvulsive therapy in Hong Kong, China. // J. ECT. 2002. Vol. 18. P. 207–212.
- Vaughn McCall W., Dunn A., Rosenquist P.B. Quality of life and function after electroconvulsive therapy // Br. J. Psychiatry. 2004. Vol. 185. P. 405–409.
- Virit O., Ayar D., Savas H.S..et al. Patients’ and their relatives’ attitudes toward electroconvulsive therapy in bipolar disorder. // J. ECT. 2007. Vol. 23. P. 255–259.
- Walter G., Koster K., Rey J.M. Views about treatment among parents of adolescents who received electroconvulsive therapy. // Psychiatr. Serv. 1999. Vol. 50. P. 701–702.
- Weiner R.D., Prudic J. Electroconvulsive Therapy in the United States: How often is it used? // Biol. Psychiatry. 2013. Vol. 73. № 2. P. 105–106.
- Wheeldon T.J., Robertson C., Eagles J.M., Reid I.C. The views and outcomes of consenting and non-consenting patients receiving ECT. // Psychol. Med. 1999. Vol. 29. № 1. P. 221–223.
Кременицкая С.А., Жуковский Г.В., Кисловская Н.А, Овчаров С.В. Анализ результатов модифицированной электросудорожной терапии у пациентов отделения интенсивной психиатрической помощи. / narkolog-penza.narod.ru›4_1_2.htm
Удовлетворенность трудом медицинских работников психиатрических больниц и определяющие ее факторы
Т. Г. Светличная1, Е. А. Смирнова2 (Архагельск)
ГБОУ ВПО Северный государственный медицинский университет (г. Архангельск) Минздрава России
В статье приведены результаты медико-социологического исследования удовлетворенности трудом медицинских работников психиатрических больниц. Базой для изучения послужили 2 региональных центра психиатрической помощи Вологодской области. Объем наблюдения составил 78,3% от наличного состава работающих на момент исследования врачей и медицинских сестер. Только 40,2% медицинских работников удовлетворены своей работой. Основными факторами, влияющими на удовлетворенность медицинским трудом, являются социальная поддержка государства и экономическое стимулирование. При неудовлетворительной государственной социальной поддержке шанс быть неудовлетворенным работой возрастает в 2,2 раза, а при неэффективном экономическом стимулировании — в 0,6 раз.
Ключевые слова: удовлетворенность трудом, гигиенические факторы, мотивирующие факторы, медицинские работники, психиатрические больницы.
Необходимость обеспечения населения доступной и качественной медицинской помощью требует существенного повышения эффективности трудовой деятельности медицинского персонала здравоохранения. Строгий административный контроль и использование лишь одних традиционных форм материального стимулирования не в состоянии обеспечить удовлетворенность медицинских работников своим трудом и, как следствие, длительное поддержание у них профессионального интереса к выполняемой работе и приверженность к медицинской организации.
Под удовлетворенностью трудом понимается совокупность психологических установок по отношению к трудовой деятельности, осуществляемой работником в организации [1]. Особо важное значение в ее формировании имеют оплата и условия труда. Ст. 129 ТК РФ [11] определяет оплату труда как вознаграждение за труд, которое зависит от квалификации работника, сложности, количества, качества и условий выполняемой работы, включая компенсационные и стимулирующие выплаты. Под условиями труда понимается совокупность факторов производственной среды и трудового процесса, оказывающих влияние на работоспособность и здоровье работника [14]. Однако в процессе профессиональной адаптации и самоидентификации на формирование удовлетворенности трудом не меньшее влияние оказывает трудовая мотивация как процесс выбора профессии, модели профессиональной активности и обоснования участия человека в трудовой деятельности.
Для более глубокого понимания проблемы формирования удовлетворенности трудом наряду с методологическими подходами социологии медицины необходимо использование теоретико-концептуальных построений других общественных дисциплин, в частности, теории управления и социологии труда. Согласно содержательной теории мотивации А. Маслоу, оплата и условия труда обеспечивают удовлетворение потребностей лишь первого (физиологические потребности) и второго (безопасность) уровней. Реализация потребностей третьего (любовь, дружба, общение), четвертого (самоуважение, одобрение обществом) и пятого (самоактуализация, раскрытие творческого потенциала личности) уровней определяется характером отношений, складывающихся между всеми участниками трудового процесса [6], и зависит от эффективности управления им.
Теория потребностей А. Маслоу свое дальнейшее развитие получила в двухфакторной модели мотивации Ф. Герцберга [19], основным понятием которой стала удовлетворенность работника трудом. По Ф. Герцбергу,на удовлетворенность работой оказывают влияние две группы факторов. Первая группа – гигиенические факторы, включают оплату и условия труда, его организацию, режим работы, обеспеченность льготами и жильем. Они направлены на удовлетворение физиологических потребностей. Вторая группа – мотивирующие факторы, включают содержание труда, возможности продвижения по службе и повышение квалификации. Они направлены на удовлетворение социальных потребностей. В своей совокупности обе группы факторов определяют удовлетворенность работника трудом.
Дополняет представление о факторах формирования удовлетворенности трудом разработанная отечественным социологом В.А. Ядовым (1979) концепция отношения человека к труду. Согласно данной теории на отношение к труду оказывают влияние три группы факторов: содержание общественного сознания, функциональные особенности конкретного вида труда и специфика социально обусловленной структуры личности работника. Неэффективность профессионального поведения возникает вследствие неудовлетворенности работника трудом, которую ученый объясняет наличием противоречий между его социальными установками и личными интересами и ценностями. При этом ценностные установки, выступая мотивами действий человека, оказывают определяющее влияние на его профессиональное поведение.
С целью изучения удовлетворенности трудом медицинских работников психиатрических больниц и факторов, ее определяющих, нами было проведено специальное медико-социологическое исследование.
Материалы и методы. Программа исследования была разработана с учетом методических рекомендаций, предложенных А.В. Решетниковым и С.А. Ефименко [17]. В качестве инструмента проведения исследования использовалась специально разработанная статистическая «Карта изучения социального портрета медицинских работников психиатрических больниц», валидизированная в ходе пилотного исследования. В анкетировании приняли участие врачи и медицинские сестры Вологодской областной психиатрической больницы и Вологодского областного психоневрологического диспансера №1. Сплошным методом были проанкетированы 393 человека (78,3% от числа работающих на момент исследования). Врачи в выборочной совокупности составили 33,3%, медицинские сестры – 66,7%, или 1:2.
В статистическом анализе использовались качественные и количественные переменные. Для определения взаимосвязей качественных переменных применялся тест Хи-квадрат Пирсона, силы связей – коэффициент V Крамера (для многопольных таблиц). Достоверными считались различия при p < 0,05. Обработка данных проведена с помощью пакета прикладных программ SPSS ver. 17 и WinPEPI (расчет 95%-ых доверительных интервалов (ДИ) методом Fisher).
Результаты и обсуждение. Труд медицинских работников, являясь особо ответственным видом профессиональной деятельности, характеризуется большими физическими нагрузками и высоким психо-эмоциональным напряжением. По нашим данным, только 40,2% (95% ДИ 35,4-45,1) медицинских работников удовлетворены своей работой. М. О. Гребенюк [5] приводит чуть более высокие (52,0%) показатели удовлетворенности трудом медицинских работников Волгоградской области и Краснодарского края.
Как и следовало ожидать, основной причиной неудовлетворенности является низкая оплата труда (63,4%; 95% ДИ 58,5-68,0) и неэффективная система материального стимулирования (30,3%; 95% ДИ 26,0-35,0). Не менее важное значение имеют недостаточные государственные социальные гарантии (40,0%; 95% ДИ 35,2-44,9) и неудовлетворительная правовая защита (24,7%; 95% ДИ 20,7-29,2), а также плохие условия труда (33,8%; 95% ДИ 29,3-38,7). Существенно меньшее значение имеют низкая материально-техническая оснащенность труда (10,7%; 95% ДИ 8,0-14,1) и недостатки в его организации (6,4%; 95% ДИ 4,4-9,2). Определенный негативный вклад в формирование удовлетворенности вносят негармоничные отношения с руководством (9,4%; 95% ДИ 6,9-12,7) и коллегами (1,8%; 95% ДИ 0,9-3,6), а также ограниченные возможности профессионального роста (9,2%; 95% ДИ 6,7-12,4) (рис. 1).
Рис. 1. Факторы, негативно влияющие на удовлетворенность трудом медицинских работников, %
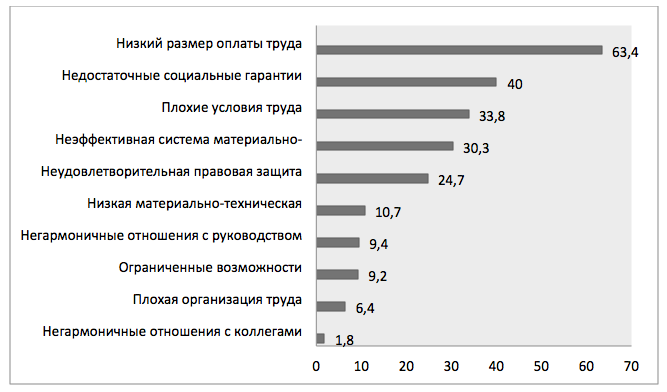
Наши данные практически совпали с результатами исследования О. В. Фурсик, согласно которым ведущими факторами неудовлетворенности трудом врачей анестезиологов-реаниматологов г. Волгограда являлись неэффективная система материального вознаграждения (69,5%), плохие условия труда (58,7%), неадекватный стиль руководства (52,1%), ограниченные возможности профессионального роста (39,1%) и низкий статус медицинской организации (34,78%) [20]. В частности, на наличие сложностей в профессиональном росте молодых специалистов-медиков обращает внимание Н. Н. Королев (2012) [12]. По его данным, для 42,6% врачей и 51,2% медицинских сестер Липецкой области возможности профессионального роста являются ограниченными, а для 22,9% врачей и 14,8% медицинских сестер они вообще отсутствуют.
Согласно теории Ф. Герцберга, первым по важности гигиеническим фактором, влияющим на формирование удовлетворенности профессиональной деятельностью, является оплата труда. Учитывая тот факт, что большинство (63,4%) медицинских работников не довольны оплатой труда, мы поинтересовались ее фактическим размером. По нашим данным, оплата труда врачей на момент исследования в среднем составляла 30 тыс. руб., медицинских сестер – 14 тыс. руб. и должна быть увеличена вдвое (до 60-70 тыс. руб. и 25-30 тыс. руб. соответственно). По данным официальной статистики, средний размер оплаты труда медицинских работников Вологодской области в 2012 году составлял 14 765 руб. (в том числе: врачей – 28 790 руб., медицинских сестер – 14 526 руб., младшего медицинского персонала – 6 808 руб.) [16 ] и был на 37,4% ниже среднего размера оплаты труда в регионе (20 280 руб.) [4].
На традиционно низкий размер оплаты труда в здравоохранении обращают внимание многие отечественные специалисты [3, 5, 6, 8, 13, 15]. Так, по данным М. О. Гребенюк [5], Е. В. Приз [15], Г. Ю. Бударина [3], только 15% медицинских работников полностью удовлетворены оплатой своего труда, а 25% — лишь частично. Большинство же (57% [3, 5, 15]; 60-80% [8] и даже 82,4% [8]) не довольны существующей оплатой труда в здравоохранении. Так, по данным А. Д. Доники [6], величина среднедушевых доходов в семьях врачей терапевтов и хирургов г. Волгограда не превышала 1,3 прожиточного минимума, что позволило отнести их к группе лиц, живущих в относительной бедности.
Вторым по важности гигиеническим фактором, влияющим на формирование удовлетворенности профессиональной деятельностью, являются условия труда. Они характеризуются ведением большого количества медицинской документации (69,2%; 95% ДИ 64,5-73,6), жесткой регламентацией профессиональной деятельности (48,6%; 95% ДИ 43,7-53,5) и стремлением всех ее участников к установлению между собой гармоничных отношений (35,4%; 95% ДИ 30,8-40,2). Существенно меньшее значение медицинскими работниками придается наличию ограниченных возможностей профессионального роста (9,2%; 95% ДИ 6,7-12,4) и взаимодействию с непосредственными руководителями, в частности, их снисходительному к себе отношению (3,6%; 95% ДИ 2,1-5,9) и возможностям совместного отстаивания своих законных прав и интересов (0,8%; 95% ДИ 0,3-2,2) (рис. 2).
Рис. 2. Характеристика условий медицинского труда в психиатрии (в оценках врачей и медицинских сестер), %
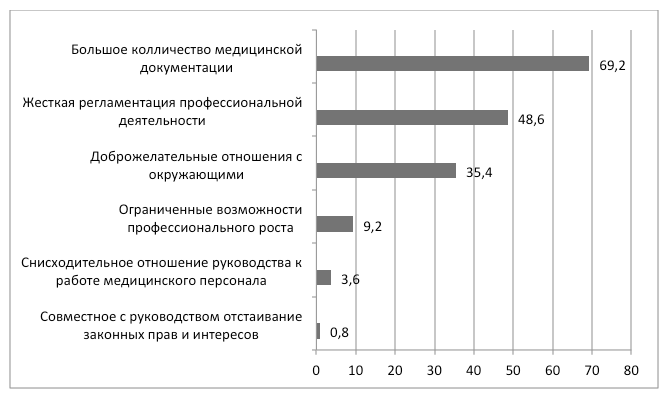
Подавляющее большинство (84,0%; 95% ДИ 80,0-87,3) медицинских работников довольны организацией труда: 46,1% (95% ДИ 41,2-51,0) – полностью и 37,9% (95% ДИ 33,3-42,8) – частично. Ю. И. Брове с соавт. [2] приводят более высокие показатели удовлетворенности медицинских работников условиями труда. По сведениям ученых, ими удовлетворены 93,6% медицинских работников: полностью — 36,8% и частично – 56,8%.
Несомненно, что основное содержание медицинского труда заключается в осуществлении социального взаимодействия врачей и медицинских сестер с пациентами, коллегами и руководителями медицинской организации. При этом со всеми у них формируются определенные отношения. Для большей части (54,7%; 95% ДИ 49,8-59,6) осуществляемое социальное взаимодействие никогда не представляло собой какие-либо трудности. Однако у других они возникали в процессе общения с пациентами (18,1%, 95% ДИ 14,6-22,2), их законными представителями (15,8%, 95% ДИ 12,5-19,7), коллегами (30,3%; 95% ДИ 30,0-35,0) и руководителями медицинской организации (26,7%; 95% ДИ 22,6-31,3).
По нашим данным, социальное взаимодействие большинства (80,7%; 95% ДИ 76,5-84,3) медицинских работников в течение последнего года сопровождалось возникновением разного рода конфликтных ситуаций (65,7%; 95% ДИ 60,8-70,2), а у 15,0% (95% ДИ 11,8-18,9) — даже неоднократных.
Все многообразие причин обусловливающих возникновение конфликтов в медицинском коллективе А. В. Решетников [18] предлагает объединять в три группы факторов: экономические, административно-управленческие и психосоциальные. По нашим данным, к экономическим факторам (69,5%; 95% ДИ 64,7-73,8) могут быть отнесены несправедливая выплата стимулирующих надбавок к заработной плате (43,8%; 95% ДИ 38,9-48,7) и плохие условия труда (25,7%; 95% ДИ 21,6-30,2); к административно-управленческим (63,4%; 95% ДИ 58,5-68,0) — нерациональное распределение функциональных обязанностей (37,9%; 95% ДИ 33,3-42,8), неадекватный стиль руководства (21,9%; 95% ДИ 18,1-26,2) и ограниченные возможности профессионального роста (3,6%; 95% ДИ 2,1-5,9); к психосоциальным (45,8%; 95% ДИ 40,9-50,7) – наличие в коллективе склонных к конфликтам работников (26,5%; 95% ДИ 22,3-31,0) и их недостаточная профессиональная квалификация (19,3%; 95% ДИ 15,7-23,5) (рис. 3).
Рис. 3. Основные причины возникновения конфликтных ситуаций в медицинском коллективе, %
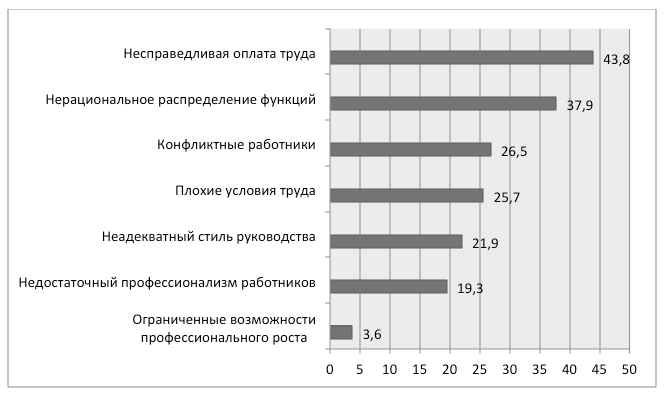
Не вызывает сомнений тот факт, что психо-эмоциональную напряженность медицинского труда способны существенно повысить факты предъявления необоснованных требований к медицинским работникам со стороны пациентов, коллег и руководителей медицинских организаций. Их отмечают в своей работе практически все (99,0%; 95% ДИ 97,4-99,6) врачи и медицинские сестры: большинство (69,5%; 95% ДИ 64,7-73,8) — редко, однако каждый третий (29,5%; 95% ДИ 25,2-34,2) — часто.
Совершенно ясно, что определенное влияние на формирование отношений в коллективе оказывает также частота и характер возникающих в нем неформальных связей. По нашим данным, подавляющее большинство (81,7%; 95% ДИ 77,6-85,2) медицинских работников поддерживает между собой дружеские отношения. При выяснении их влияния на качество медицинского труда нами выявлены диаметрально противоположные взгляды. Чуть менее половины (44,0%; 95% ДИ 39,2-49,0) медицинских работников считают, что наличие друзей никак не отражается на качестве их работы. Большая же часть (56,0%; 95% ДИ 51,0-60,8) утверждает обратное. При этом одни (29,3%; 95% ДИ 25,0-33,9) отмечают положительное влияние, другие (26,7%; 95% ДИ 22,6-31,3) — отрицательное.
О характере складывающихся в коллективе межличностных отношений позволяет судить и частота совместного празднования торжественных событий в жизни каждого из его членов. Практически все (92,6%; 95% ДИ 89,6-94,8) медицинские работники принимают участие в таких мероприятиях: 43,7% (95% ДИ 38,9-48,7) – часто и 48,9% (95% ДИ 44,0-53,8) — редко. И лишь весьма небольшая их часть (7,4%; 95% ДИ 5,2-10,4) не участвует в неформальной жизни трудового коллектива.
Учитывая тот факт, что негармоничные отношения с руководством медицинской организации являются не только одной из причин (9,3%) неудовлетворенности медицинских работников своим трудом, но и конфликтов в коллективе (21,9%), мы специально изучили факторы, их определяющие. По нашим данным, представители руководства психиатрических больниц в своей работе одинаково часто используют два наиболее известных управленческих стиля: демократический (45,6%; 95% ДИ 40,7-50,5) и авторитарный (42,8%; 95% ДИ 38,0-47,7). Однако им свойственен также и либеральный (попустительский) стиль (11,6%; 95% ДИ 8,9-15,3). О наличии серьезных проблем в управлении медицинскими организациями свидетельствуют и результаты исследования А.В. Карпович (2011), согласно которым наиболее оптимальный демократический стиль используют лишь 16,7% руководителей, причем частота его применения примерно сопоставима с конфликтогенным авторитарным (8,3-25,6%) стилем. В большинстве же случаев (40%) применяется смешанный авторитарно-демократический стиль [10].
Практически все (96,2%; 95% ДИ 93,8-97,7) врачи и медицинские сестры решают служебные задачи путем их совместного обсуждения со своим непосредственным руководителем. А каждый третий (32,8%; 95% ДИ 28,4-37,6) разрешает с его помощью даже свои личные проблемы. Между тем, есть и такие (2,3%; 95% ДИ 1,2-4,3), которые к руководству медицинской организации не обращаются ни при каких обстоятельствах.
Мы специально поинтересовались результативностью этих обращений. По нашим данным, практически все (96,4%; 95% ДИ 94,1-97,9) обратившиеся получали необходимую помощь и поддержку: либо (45,0%; 95% ДИ 40,2-50,0) – всегда, либо (51,4%; 95% ДИ 46,5-56,3) — иногда. Лишь для 3,6% (95% ДИ 2,1-5,9) обращения к руководству оказались безрезультативными. В отличие от полученных нами данных, С. А. Ефименко [7] приводит сведения о более низкой эффективности (57,6%) обращений участковых терапевтов к руководству амбулаторно-поликлинических учреждений.
Несомненно, что успешность и благополучие медицинской организации находятся в прямой зависимости от личных и деловых качеств её руководителя. Однако не для всех медицинских работников этот факт является очевидным. Одни (52,4%; 95% ДИ 47,5-57,3) считают, что такое влияние есть, а другие (47,6%; 95% ДИ 42,7-52,5), что его нет. По–видимому, такое расхождение во взглядах объясняется тем вниманием, которое руководители уделяют работникам своих структурных подразделений: больше недостаточным (55,0%; 95% ДИ 50,0-59,8), чем достаточным (45,0%; 95% ДИ 40,2-50,0).
На формирование отношений в коллективе, по мнению большинства (58,8%; 95% ДИ 53,9-63,5) медицинских работников, пол и возраст руководителя не влияют. Однако 34,1% (95% ДИ 29,6-38,9) из их общего числа хотели бы работать под руководством мужчины 36-45 лет, а 7,1% (95% ДИ 5,0-10,1) — женщины 30-35 лет. К наиболее значимым качествам руководителя они отнесли профессиональные характеристики: компетентность (85,2%; 95% ДИ 81,4-88,4), справедливость (77,9%; 95% ДИ 73,5-81,7), ответственность (76,6%; 95% ДИ 72,2-80,5) и требовательность (58,3%; 95% ДИ 53,3-63,0); к менее значимым – психо-эмоциональные качества: отзывчивость (42,5%; 95% ДИ 37,7-47,4), чуткость (37,7%; 95% ДИ 33,0-42,6), обаяние (23,9%; 95% ДИ 20,0-28,4) и строгость (17,1%;, 95% ДИ 13,7-21,1) (рис. 4).
Рис. 4. Характеристика деловых и личностных качеств руководителя медицинской организации (в оценках врачей и медицинских сестер), %
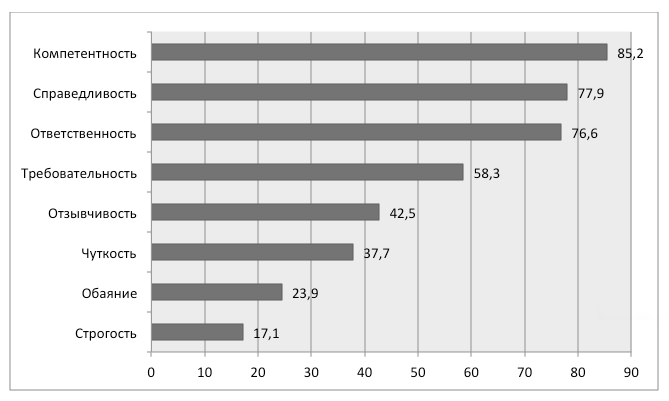
В заключение исследования, исходя из теоретического предположения о том, что на удовлетворенность трудом могут оказывать воздействие гигиенические и мотивирующие факторы, мы провели анализ их взаимного влияния, оценив степень вклада каждого из анализируемых параметров в общий результат. Для этого нами была выполнена процедура логистического регрессионного анализа (табл. 1, 2, 3).
Таблица 1
Результаты логистического регрессионного анализа оценки взаимного влияния гигиенических факторов на удовлетворенность трудом медицинских работников
|
Компоненты гигиенического фактора |
ОШ |
значение Вальда |
р-уровень* |
95% ДИ |
| Заработная плата |
1,249 |
0,838 |
0,360 |
0,776-2,012 |
| Социальная поддержка государства |
2,166 |
11,422 |
0,001 |
1,384-3,391 |
| Условия труда |
1,158 |
0,402 |
0,526 |
0,736-1,820 |
| Экономическое стимулирование |
0,629 |
3,802 |
0,051 |
0,395-1,002 |
| Правовая защита |
0,697 |
2,088 |
0,148 |
0,427-1,137 |
| Организация труда |
1,010 |
0,010 |
0,981 |
0,430-2,375 |
Примечание: * многофакторный логистический регрессионный анализ. ОШ – отношение шансов. Зависимая переменная «удовлетворенность работой» закодирована, как 1-удовлетворен, 2-не удовлетворен; независимые переменные закодированы, как 0-устраивает, 1-не устраивает
Анализ предикторов, включенных в модель, позволил выявить статистически значимое влияние на удовлетворенность работой государственной социальной поддержки и экономического стимулирования. При неудовлетворительной социальной поддержке шанс быть неудовлетворенным работой возрастает в 2,166 раза, а при неэффективном экономическим стимулировании — повышается в 0,629 раз. Остальные предикторы на удовлетворенность работой не оказывают статистически значимого влияния.
Таблица 2
Результаты логистического регрессионного анализа оценки взаимного влияния мотивирующих факторов на удовлетворенность трудом медицинских работников
|
Компоненты мотивирующего фактора |
ОШ |
значение Вальда |
р-уровень* |
95% ДИ |
| Материально-техническая оснащенность труда |
0,728 |
0,925 |
0,336 |
0,381-1,391 |
| Профессиональный рост |
0,753 |
0,642 |
0,423 |
0,377-1,506 |
| Отношения с руководством |
1,256 |
0,360 |
0,549 |
0,596-2,647 |
| Отношения с коллегами |
0,879 |
0,028 |
0,867 |
0,193-4,006 |
Примечание: * многофакторный логистический регрессионный анализ. ОШ – отношение шансов. Зависимая переменная «удовлетворенность работой» закодирована, как 1-удовлетворен, 2-не удовлетворен; независимые переменные закодированы, как 0-устраивает, 1-не устраивает
Анализ предикторов, включенных в модель, не позволил выявить статистически значимых влияний.
Далее мы суммировали значения компонент по каждому из анализируемых факторов и, разделив полученную величину на число составляющих, получили 2 новые переменные, названные нами также гигиеническим и мотивирующим факторами. Значения данных факторов колебались от 0 до 1.
Таблица 3
Результаты логистического регрессионного анализа оценки взаимного влияния гигиенического и мотивирующего факторов на удовлетворенность трудом медицинских работников
|
Наименование фактора |
ОШ |
значение Вальда |
р-уровень* |
95% ДИ |
| Гигиенический |
0,586 |
0,481 |
0,488 |
0,130-2,652 |
| Мотивирующий |
0,895 |
0,041 |
0,839 |
0,308-2,603 |
Примечание: * многофакторный логистический регрессионный анализ. ОШ – отношение шансов. Зависимая переменная «удовлетворенность работой» закодирована, как 1-удовлетворен, 2-не удовлетворен; независимые переменные представлены непрерывной шкалой
Анализ предикторов, включенных в модель, не позволил выявить статистически значимых влияний.
Таким образом, подводя итоги проведенного исследования, прежде всего, следует обратить внимание на тот факт, что удовлетворенность трудом медицинских работников психиатрических больниц является весьма невысокой (40,2%). Основной причиной неудовлетворенности стала низкая оплата труда (63,4%; 95% ДИ 58,5-68,0) и неэффективная система материального стимулирования (30,3%; 95% ДИ 26,0-35,0), повышающая шансы неудовлетворенности трудом в 0,629 раз. Не менее важное значение имеют недостаточные государственные социальные гарантии (40,0%; 95% ДИ 35,2-44,9), увеличивающие шансы неудовлетворенности работой в 2,166 раза.
Нами лишь частично подтверждены теоретические предположения двухфакторной модели мотивации труда Ф. Герцберга относительно влияния гигиенического и мотивирующего факторов на удовлетворенность трудом. Полученный нами отрицательный результат может быть объяснен относительно небольшой долей неудовлетворенных содержанием медицинского труда при практически единодушном недовольстве его низкой оплатой и применяемыми методами экономического стимулирования. Вместе с тем, нельзя исключить и недостаточно полный учет признаков, включенных нами в математическую модель оценки взаимного влияния изучаемых факторов на удовлетворенность трудом. Их дальнейшее уточнение и систематизация требуют проведения дополнительной аналитической работы и специальных математических расчётов.
СПИСОК ЛИТЕРАТУРЫ
1. Боронова Г. Х., Прусова Н. В. Психология труда [Электронный ресурс] URL: http:// http://lib.rus.ec/b/165931/read (Дата обращения 16.03.2014);
2. Брове Ю. И., Ахременко Г. П., Пескова С. А. Социологический мониторинг персонала медицинского учреждения // Социология медицины. 2010, № 2, С. 15-20;
3. Бударин Г. Ю. Социальные принципы нормативного регулирования медицинской деятельности: дис. д.с.н., Волгоград, 2013. С. 339;
4. Вологодская область [Электронный ресурс]. URL: http://www.spb-venchur.ru/regions/1.htm (Дата обращения 18.03.2014);
5. Гребенюк М. О. Социальная защита врачей как социальной группы: дис. к.м.н., Волгоград, 2010, С. 161.;
6. Доника А. Д., Медведева Л. М. Оценка элементов социально-психологической направленности личности врача в условиях современного общества // Социология медицины. № 2, 2006, С. 35-39;
7. Ефименко С. А. Социальный портрет участкового врача–терапевта / Под ред. академика РАМН, профессора А. В. Решетникова. Монография. – М.: Здоровье и общество, 2005.–205с.;
8. Засыпкина Е. В. Социальный статус и профессиональная роль медицинской сестры в процессе реформы отечественного здравоохранения: дис. к.м.н., Волгоград, 2013, С. 120;
9. Ивенская Т. А. Системное социологическое моделирование участия медицинских работников в реализации национального проекта «Здоровье»: дис. к.м.н., Ростов-на-Дону, 2009, С 160;
10. Карпович А. В. Профессионально-ролевой репертуар врача-руководителя в условиях модернизации института здравоохранения: дис. к.м.н. – Волгоград, 2011, С. 154;
11. «Комментарий к основным положениям Трудового кодекса РФ» (Пластинина Н. В.) (Подготовлен для системы КонсультантПлюс, 2011);
12. Королев Н. Н. Особенности профессиональной социализации молодых специалистов в медицине: дис. к.м.н. – Волгоград, 2012. –144с.;
13. Леонова В. А., Григорьева Т. А. Здоровье медицинских работников: медико-социальные аспекты и пути оздоровления (на примере г. Якутска): дис. к.м.н., Хабаровск, 2012, С. 174;
14. Официальный сайт ЕИСОТ [Электронный ресурс]. (Дата обращения 05.03.2014);
15. Приз Е. В. Социальная комплементарность прав пациентов и медицинских работников в отечественной медицине: дис. д.м.н., Волгоград, 2011, С. 418.;
16. Публичный доклад о результатах деятельности департамента здравоохранения Вологодской области за 2012 год [Электронный ресурс]. URL: http://okuvshinnikov.ru/files/zip/kolin_ko_2.pdf (Дата обращения 11.05.2014);
17. Решетников А. В., Ефименко С. А. Проведение медико–социологического мониторинга: учебно–методическое пособие. — М.: ГЭОТАР–Медиос, 2007.–160 с.;
18. Решетников А. В. Социология медицины: руководство. – М.: ГЭОТАР-Медиа, 2010. – 864 с.: ил.;
19. Фредерик Герцберг и трудовая мотивация [Электронный ресурс]. URL: http://www.socioego.ru/teoriya/teor_manag/teor_motiv/gern.html (Дата обращения 16.03.2014);
20. Фурсик О. В. Социальный статус врача анестезиолога–реаниматолога в педиатрической практике: дис. к.м.н. – Волгоград, 2012. – 168 с.
1 Д.м.н., профессор, декан факультета менеджмента и информатики, профессор кафедры общественного здоровья, здравоохранения и социальной работы Северного государственного медицинского университета
2 Аспирант кафедры общественного здоровья, здравоохранения и социальной работы Северного государственного медицинского университета
Психиатрическое лечение протестного поведения
Жительница Республики Беларусь Олеся Садовская встречала Новый 2012 год в ночном клубе вместе со своей сестрой. Уходя домой, она неожиданно обнаружила, что у нее пропал мобильный телефон, и попросила охрану вызвать полицию. Однако приехавшие сотрудники не захотели принимать заявление, а предложили прийти в отделение после праздников. Олеся настаивала, и в результате была избита, а вскоре оказалась в отделении полиции, где ее связали «ласточкой», и остаток новогодней ночи она провела в таком положении, лежа на холодном полу. Позже сотрудники полиции скажут, что таким образом они хотели предотвратить возможные агрессивные действия Олеси в отношении самой себя, нанесение травм и увечий. 4 дня спустя судебно-медицинские эксперты зарегистрировали на теле Олеси 17 синяков и множество царапин, имелась видеозапись ее избиения, но никто не спешил расследовать этот беспредел со стороны полиции и наказывать виновных. Наоборот, Олеся все время получала отказы в возбуждении уголовного дела, поскольку «не было состава преступления». Олеся не сдавалась, ходила по инстанциям и служебным кабинетам, и однажды встретилась лицом к лицу со своим главным «обидчиком» — начальником полицейских, которые избивали ее в ту злополучную ночь. Нервы ее не выдержали, и в ответ на издевательское заявление о том, что если не успокоится, то ей будет не только «ласточка», огрела его сумкой по спине. Телесных повреждений у начальника не было, но налицо – оскорбление и «применение силы» в отношении сотрудника власти, и тут же было возбуждено уголовное дело. Олесю задержали на трое суток, а затем направили на судебно-психиатрическую экспертизу, причем сразу стационарную. Экспертам Отдела стационарных судебно-психиатрических экспертиз г.Минска оказалось достаточно 13 дней, чтобы прийти к выводу о том, что Олеся Садовская «в период времени, относящийся к инкриминируемому деянию, страдала …хроническим психическим заболеванием в форме органического аффективного расстройства и не могла осознавать фактический характер и общественную опасность своих действий и руководить ими». Комиссия решила также, что «гипоманиакальный эпизод у Садовской О.П. наблюдается и в настоящее время, в связи с чем в настоящее время она не может сознавать значение своих действий и руководить ими, не может защищать свои права и законные интересы в уголовном процессе… нуждается в применении к ней принудительных мер безопасности и лечения, применяемых к психическим больным с помещением в психиатрическую больницу с обычным наблюдением». Фактически здоровую женщину решили признать невменяемой, лишили права на защиту и рекомендовали упрятать в психиатрический стационар. Специалисты НПА России оспорили данное заключение, доказав суду его научную несостоятельность, и Олесе была назначена повторная судебно-психиатрическая экспертиза. Поскольку экспертиза была назначена в том же учреждении, экспертам которого Олеся не доверяла, она приехала в общественную приемную НПА России, где ей было проведено комплексное психолого-психиатрическое освидетельствование с анализом медицинских документов.
Приводим этот документ полностью.
САДОВСКАЯ Олеся Петровна, 1986 г. рожд., зарегистрированная по адресу: Респ. Беларусь, Минская обл., г. Молодечно, ул. Великий Гостинец, 71-106, освидетельствована комиссией специалистов НПА России по ее просьбе, в связи с уголовным делом, по которому она проходит как обвиняемая, и несогласием с заключением СПЭ, проведенной ей в рамках следствия.
На комиссию представлено Заключение эксперта №21/6.2.1-9 стационарной комплексной судебной психолого-психиатрической экспертизы, проведенной в отношении О.П.Садовской.
Проведено психопатологическое и экспериментально-психологическое исследование.
Жалоб на самочувствие нет.
Анамнез (со слов О.П. Садовской и Заключения эксперта № 21/6.2.1-9). Наследственность психопатологически не отягощена. Родилась на Украине в г. Донецке, была единственным ребенком в семье. Беременность и роды у матери протекали нормально. По развитию от сверстников не отставала. По характеру была общительная, «живая», подвижная, активная, в детском саду любила выступать на утренниках. Жила с мамой и папой, бабушкой и дедушкой, в семье чувствовала себя уютно, ее любили, баловали, считает, что это способствовало развитию эгоистических черт в характере. Когда девочке было 6 лет, от инсульта умерла ее мать. После похорон девочку увезли в Белоруссию, в деревню, где жили родители отца. Чувствовала себя в новой обстановке неуютно – «меня не слышали, не понимали», не было прежнего внимания. Например, «была совсем другая пища, к которой я не привыкла, и если отказывалась есть, то это воспринималось как каприз». В этот период стала более вспыльчивой, грызла ногти и если раньше эпизодически отмечался ночной энурез, то после переезда это случалось каждую ночь. Однажды она ушла из дома, но, простояв часа два в поле, вернулась. Через два месяца, вновь переехала с отцом в небольшой городок, где он сошелся с овдовевшей женщиной. Эту женщину стала звать мамой, т.к. та настаивала на этом, она обратила внимание, что у девочки ночной энурез и стала лечить ее. Но Садовская «чувствовала себя золушкой, меня стали заставлять мыть посуду, мести пол, говорили, что девочке это надо уметь, а у нее было две дочери 16 и 18 лет и они этого не делали». Со старшей сводной сестрой отношения были нормальными, а младшая ревновала мать к Садовской и часто была с нею жестока. Садовская пошла в первый класс, училась хорошо, но сестра требовала от нее пятерок и била за четверки, «в углу на коленях стояла по нескольку часов». В школе адаптировалась быстро, с учителями и одноклассниками отношения были хорошими, была активной, занималась в кружках – драматическом, танцевальном, вязальном. Через три года отец ушел от гражданской жены, и они вернулись в деревню к его родителям, он женился и стал жить с новой семьей, а девочка осталась с бабушкой. В новой школе она училась на отлично, «была незаменимым человеком в школе», участвовала во всех конкурсах, пела, плясала, играла в пьесах, была ведущей вечеров, концертов. Отношения с родственниками отца так и не стали теплыми, отношения с отцом в тот период так же были холодными, считала, что он уделял ей мало внимания, хотя сейчас понимает, что это было не так. Окончила школу-девятилетку у себя в деревне, и 11 классов в другом селе, ходила в школу за 7 км. Затем уехала в г. Молодечно, там окончила ПТУ, получила специальность продавца. Трудовая деятельность с 18 лет, сначала работала в г. Минске на вещевом рынке, торговала одеждой, работа получалась и нравилась. Но когда узнала, что беременна, ушла с рынка и устроилась продавцом в универмаг. Отмечает, что во время беременности чувствовала себя хорошо физически, и настроение было «очень хорошее», приподнятое, очень хотела и ждала ребенка. Практически всю беременность продолжала работать. В 2007 г. родила дочь. После родов забота о ребенке полностью легла на нее, родных, которые могли бы помочь, рядом не было. С отцом дочери они первое время проживали вместе, но он практически не помогал. О.П. Садовская кормила ребенка через каждые три часа без ночного перерыва, до года девочка дважды болела пневмонией, лежала с нею в больнице. Садовская недосыпала, появилось чувство усталости, хотелось все время спать, но часто не могла заснуть, стала более раздражительной, вспыльчивой, в этот период умерла ее любимая бабушка в Донецке, смерть, которой переживала, понизилось настроение. Она сама обратилась к психиатру, говорит, что врач «прогнал меня, посоветовал пить валерианку». Она стала принимать валериану, но раздражительность еще больше усилилась, и О.П. Садовская вновь обратилась за помощью к психиатру. Из амбулаторной карты УЗ «Молодечненская ЦРБ» следует, что О.П. Садовская впервые обратилась к психиатру 08.09.2008г., ей был установлен диагноз «расстройство адаптации». При первичном осмотре характеризовала себя как человека с повышенной возбудимостью. Отмечено, что хуже себя стала чувствовать с июля 2008 г., «когда на фоне стресса стала раздражительна, нарушился сон, появились агрессивные тенденции. В психстатусе отмечен напряженный вид, усталое выражение лица, рассеянное внимание, его медленная концентрация и переключение. Сниженный фон настроения. Замедленное мышление. В дальнейшем по 20.09.11 наблюдалась с диагнозом расстройство адаптации и посещала психиатра, периодически жалуясь на пониженное настроение, апатию, тревогу, нарушения сна, раздражительность, неуверенность в себе, по поводу чего выписывалось лечение. 20.09.11 исследуемой выставлен диагноз циклотимии». Указано, что отмечались сезонные колебания настроения. Обращалась самостоятельно с жалобами на сниженное настроение, апатию, отмечала, что были эпизоды и повышенного настроения и самооценки. Сама О.П. Садовская говорит, что лечение у психиатра получала только в 2008 г., в последующем чувствовала себя хорошо, показывалась психиатру 1-2 раза в год, чтобы сообщить, что у нее все нормально, и лечения не назначалось. О том, что ей выставлен диагноз циклотимии узнала только в 2012 г. во время следствия. О.П. Садовская не замужем. Первые годы после рождения дочери проживала с отцом ребенка гражданским браком. Он гражданин ближнего зарубежья, женат, и после того как перевез свою семью в Белоруссию, они виделись редко, материально он не помогает. Садовская одна воспитывает дочь и полностью ее обеспечивает. Девочке сейчас шесть лет, она здорова, ходит в детский сад, к матери очень привязана. О.П. Садовская в настоящее время работает зам. директора по общественным вопросам в ЧТУП «БелСанПрофи», в ее обязанности входит решение кадровых вопросов, аудиторская проверка документов, представление интересов фирмы в различных организациях. Работа ей нравится. Из характеристики следует, что Садовская пользуется заслуженным уважением и авторитетом в коллективе, к своим обязанностям относится ответственно, активна, находчива, тактична, добросовестна. В общении с коллегами дружелюбна, внимательна. Новый 2012 год О.П. Садовская встречала со своей двоюродной сестрой в ночном клубе. Она рассказывает, что в клубе были две девушки, которые вели себя вызывающе, толкались, с ними возник конфликт у ее двоюродной сестры, О.П. Садовская вмешалась, просила служащих клуба вызвать милицию. Когда О.П. Садовская уходила из клуба, она обнаружила пропажу мобильного телефона, требовала, чтобы ей разрешили вернуться и поискать телефон, но получила отказ. В это время подъехали сотрудники милиции, которые отказались ей помочь, отвечали грубо. О.П. Садовская вступила с ними в спор, упрекала в неисполнении своих служебных обязанностей, пригрозила жалобой прокурору, возник конфликт. В результате О.П. Садовская была задержана милицией, ее доставили на освидетельствование к наркологу, а затем в отделение милиции. Сотрудники милиции вели себя с нею грубо, оскорбляли словесно, применяли физическую силу, «связали в ласточку», поместили в камеру. На следующий день ее выпустили, завели на нее административное судебное дело. Через день был суд, на котором судья пригрозил отобрать у нее дочь, говорил, что они что-нибудь для этого придумают. О.П. Садовская была оскорблена и обеспокоена таким отношением суда, правоохранительных органов, она стала обращаться с жалобами в вышестоящие инстанции, требовала разбирательства случившегося. Узнала, что 29.02.2012 приходили в детский сад к дочери, говорили, что у О.П. Садовской в доме притон, что она пьет, но в детском саду ей дали положительную характеристику. Соседи по дому также не подтвердили этих сведений (она проживала с дочерью на квартире подруги). 13.08.12 О.П.Садовская обратилась к психиатру с заявлением о непредоставлении информации о ее здоровье в суд, сообщила о сложившейся ситуации. При этом в статусе отмечено, что «сознание ясное, ориентирована верно. Настроение неустойчивое, гипомания. Речь скорая, с эмоциональным напором. Мышление с соскальзыванием. Высказывает идеи отношения: «Все сговорились, меня засудили, клевещут, судьи не разбираются…». Через полгода административное дело против О.П. Садовской было прекращено. В возбуждении уголовного дела в отношении милиционеров, задержавших ее 01.01.2012 г., было отказано. И О.П. Садовская продолжала требовать разбирательства и наказания этих сотрудников милиции. 9 января 2014 г. О.П. Садовская пришла в Следственный отдел Молодечненского р-на к следователю для ознакомления с материалами дела по проверке ее жалобы. Там она встретила начальника охраны И.И. Косика, с которым была знакома около двух лет, в связи с проверками в отношении сотрудников РОВД, он находился в комнате постового, куда обратилась Садовская, чтобы узнать, где находится кабинет следователя. Со слов О.П. Садовской, И.И. Косик сказал ей, что она ничего не добьется, а когда вышел из комнаты постового, он близко подошел к ней и тихо стал говорить о том, что «ласточка» это не самое страшное, что возможна ласточка с подвешиванием к потолку, возможны сексуальные домогательства… Это возмутило, вызвало негодование и недоумение у Садовской, она говорит, что не знала, что делать, «хотела ударить и оттолкнуть его от себя ногой, но подумала, что так могу и повредить ему что-нибудь», стала махать руками, отталкивать его от себя, ударила несколько раз сумкой… После этого конфликта в отношении О.П. Садовской было возбуждено уголовное дело по ч. 1 ст. 339 УК РБ. В рамках уголовного дела О.П. Садовской была проведена стационарная комплексная судебная психолого-психиатрическая экспертиза. 31.01.2014 представлена на экспертную комиссию, при этом в психическом статусе отмечено, что сознание ясное, контакту доступна, ориентирована всесторонне верно. «Держится свободно, раскрепощено. При изложении анамнестических сведений старается представить себя в выгодном свете. Мышление ускоренное, последовательное… Настроение приподнятое, но с течением беседы изменяется в сторону тоскливого, особенно при упоминании об инкриминируемом деянии. Эмоции яркие. Отмечается тревожность и беспокойство, обусловленное сложившейся следственной ситуацией. Память сохранена на текущие и прошлые события. Обманов восприятия не обнаруживает. Во время клинического интервью сообщила, что «в еду что-то добавляют… я в каком-то кайфе. Я раньше принимала амитриптилин, и состояние похожее было…». Запас знаний соответствует возрасту и полученному образованию. Суицидальные мысли и намерения отрицает. Агрессивных тенденций нет. По поводу инкриминируемых действий крайне подробно и обстоятельно с комментариями собственных действий и действий окружающих сообщает…». Экспертная комиссия пришла к заключению, что О.П. Садовская «в период времени, относящийся к инкриминируемому деянию, страдала и в настоящее время страдает хроническим психическим заболеванием в форме органического аффективного расстройства. В настоящее время у исследуемой имеет место текущий эпизод гипомании… в период времени, относящийся к инкриминируемому ей деянию, она не могла осознавать фактический характер и общественную опасность своих действий и руководить ими… гипоманиакальный эпизод у Садовской О.П.наблюдается и в настоящее время, в связи с чем в настоящее время она не может сознавать значение своих действий и руководить ими, не может защищать свои права и законные интересы в уголовном процессе… нуждается в применении к ней принудительных мер безопасности и лечения, применяемых к психическим больным с помещением в психиатрическую больницу с обычным наблюдением». После стационарной экспертизы О.П. Садовская забрала дочь из приюта, проживает вместе с нею, заботится о дочери, продолжает работать. Садовская О.П. не согласилась с выводами, которые сделали эксперты, стала предпринимать меры в свою защиту, с помощью правозащитников получила рецензию на заключение СПЭ. В последствие ей была назначена повторная комплексная судебная психолого-психиатрическая экспертиза в том же учреждении, будучи не уверенной в объективности экспертов «которым трудно пойти против своих же выводов» и чтобы иметь возможность защитить себя в случае если комиссия придет к таким же результатам, она с поддержкой правозащитников обратилась и приехала в Россию для психиатрического исследования в НПА России. При осмотре сомато-неврологическое состояние удовлетворительное. Из перенесенных заболеваний отмечает ОРВИ, аппендэктомию. Травмы головы отрицает. Кратковременная потеря сознания была однократно 1 января 2012 г. в отделении милиции при задержании. На МРТ 15.06.2010 г. выявлена микроаденома гипофиза, но дальнейшего наблюдения по этому поводу не проводилось, повторно МРТ не назначалась. Жалоб органического плана не предъявляет.
Психический статус. Сознание не изменено. Ориентирована в полном объеме. Одета опрятно, соответственно ситуации, без косметики. Понимает, что находится в ситуации исследования. Во время беседы активна, проявляет заинтересованность в результатах, старается произвести хорошее впечатление на комиссию, вызвать сочувствие и понимание ее ситуации. Чутко реагирует на впечатление, которое производит на членов комиссии и если видит, что ее в чем-то не одобряют, явно огорчается. Поведение несколько театральное с элементами самолюбования. На вопросы отвечает по существу, не всегда достаточно откровенно, старается представить себя в лучшем свете. Мимика живая, адекватная обсуждаемым темам, голос хорошо модулирован, интонации выразительные, речь сопровождает жестами. Эмоционально лабильна, настроение неустойчиво, меняется в зависимости от темы беседы. С теплом и любовью говорит о дочери, улыбается, вспоминая о ней. Когда говорит о психотравмирующей ситуации, появляется напряжение, выражены вегетативные стигмы, настроение ухудшается, на глазах появляются слезы, но не плачет, старается держать улыбку, хотя и не выглядит веселой. Говорит о том, что бабушка всегда учила, что окружающие не должны видеть ее переживаний, и она старается их не показывать – улыбается, даже если ей и плохо. Так и во время СПЭ старалась держаться и улыбалась при беседе с врачами, а потом, приходя в палату, часто плакала, потому что воспоминания о психотравмирующей ситуации были ей тяжелы. Кроме того, в тот период очень переживала за дочь, которую поместили в приют. К девочке там относились хорошо, «но это был стресс и для нее, и для меня. После того как забрала ее домой, она меня долго не могла отпустить от себя…». Все обстоятельства дела помнит хорошо, дает по ним разъяснения, старается объяснить свое поведение в той ситуации, оправдать себя. Говорит, что не может простить и забыть пережитого унижения и оскорбления, поэтому хочет добиться наказания обидчиков – «Ведь передо мной даже не извинились». Рассказывает, что в милиции ей говорили, что не стоит с ними бороться, что все это может вылиться в дело против нее самой, «вот все так и сделали», что раньше не очень верила рассказам людей о том, что в милиции и суде могут «так поступать», что на нее оказывалось давление, были угрозы, но верит в победу справедливости. Агрессивности не проявляет, борьбу по защите своих интересов планирует вести в правовых рамках. Считает, что поступает правильно, проявляет упорство в достижении своих целей. Угнетена и встревожена сложившейся ситуацией, тревожится по поводу развития дальнейших событий, но оценивает ситуацию недостаточно критически, строит оптимистические прогнозы в ее разрешении, верит в победу справедливости. Говорит о том, что отец, друзья, правозащитники ее поддерживают, и это ей очень помогает, «люди следят, чем же это закончится». О себе говорит, что она общительная, активная, веселая, умеет ладить с людьми, умеет за себя постоять, эгоистичная – «себя очень люблю», не лидер первого плана, но заметна и находится среди лидеров, не отрицает, что в некоторых ситуациях «играет», чтобы не показать своих переживаний, достойно выглядеть. Бывает вспыльчива, агрессивна, но при расспросе выясняется, что агрессивности до случившегося в январе 2014 г. она никогда не проявляла, конфликты всегда удавалось разрешить на уровне объяснений, а агрессивностью называет вспыльчивость и проявление раздражительности, когда не может скрыть негативных эмоций. Память и интеллект соответствуют возрасту и полученному образованию. Мышление последовательное, по темпу не всегда ровное, зависит от эмоциональной реакции на вопрос. Суицидальные мысли отрицает. Продуктивной психотической симптоматики не обнаруживает.
При экспериментально-психологическом исследовании (теста Роршаха и Люшера, методики запоминания 10 слов, пиктограммы, сравнения пословиц, самооценки) на первый план выступает выраженная эмоциональная неустойчивость, существенное снижение контроля эмоций, ведущее к значительной дезорганизации психической деятельности в виде снижения категориальной четкости познавательных процессов. Выявляется также повышенный уровень тревоги, склонность к оппозиционности и недостаточная гибкость поведения, высокий, но неустойчивый уровень самооценки, зависящий от мнения окружающих, повышенная потребность в признании, элементы демонстративности. Наряду с этим испытуемая демонстрирует высокий уровень психической активности и продуктивности, хорошие интеллектуально-мнестические возможности.
Заключение. В результате амбулаторного комплексного психолого-психиатрического исследования с анализом медицинской документации, клиническим и экспериментально-психологическим исследованием вырисовалась следующая картина. О.П.Садовская с раннего возраста – активная, успешная, самостоятельная, с лидерскими навыками, в 21 год родила вне брака дочь. Впервые сама обратилась к психиатру в сентябре 2008 г., спустя год после родов. В результате длительного недосыпания появилась неврастеническая симптоматика, был выставлен диагноз «расстройство адаптации». В связи с сезонными колебаниями настроения, в сентябре 2011 г. ей ставится диагноз «циклотимия». В новогоднюю ночь 2011/2012 гг. в результате инцидента в ночном клубе и неуступчивости к грубости милиции была задержана, связана «ласточкой», после этого начала писать жалобы. В сентябре 2012 г. в диспансере зафиксировано гипоманиакальное состояние, требовала не сообщать суду диагноза, чтобы наказать виновных. В январе 2014 г. в результате столкновения со старым обидчиком из милиции направлена на стационарную судебную комплексную психолого-психиатрическую экспертизу. Диагноз: «органическое аффективное расстройство» выставлен на основании обнаруженной еще в июне 2010 г. микроаденомы гипофиза, что вполне могло быть случайной находкой.
При клиническом исследовании не выявлено ничего кроме некоторой демонстративности, неустойчивого настроения, эмоциональной лабильности и недостаточно критической оценки ситуации (верит в победу справедливости). Однако, при экспериментально-психологическом исследовании обнаружены: выраженная эмоциональная неустойчивость и снижение контроля с дезорганизацией психической деятельности на фоне высокой психической активности и интеллектуальной продуктивности.
На момент исследования выявлено расстройство адаптации в стрессовой ситуации (затяжное судебное разбирательство) у личности с ярко выраженной акцентуацией по истеро-циклотимному типу, не достигающее уровня расстройства личности. Что касается сезонных колебаний, то у Садовской выявляется циклотимный тип характера (по П.Б.Ганнушкину и Эрнсту Кречмеру), который является вариантом нормы. Истероидные черты проявлялись в виде демонстративности маскулинного типа (без косметики и характерной моторики, но с активным предъявлением успешности отстаивания своего униженного самолюбия). Так как акцентуация личности является вариантом нормы, а все обнаруженные психические особенности выражены на субклиническом уровне, О.П.Садовская не нуждается в недобровольном лечении и по своему состоянию может осознавать значение своих действий и может руководить ими, может защищать свои интересы в суде.
Члены комиссии: врачи-психиатры Ю.С.Савенко, В.Н.Цыганова, Н.В.Спиридонова, медицинский психолог Л.Н.Виноградова. 20 мая 2014 г.
В настоящее время делом Олеси Садовской занимается Белорусский Хельсинкский комитет и правозащитный центр «Весна», но смогут ли они защитить Олесю от принудительного стационарного лечения, а ее 6-ти летнюю дочь – от попадания в детский дом на время лечения мамы? Белорусские правозащитники написали письмо в Этический комитет Всемирной психиатрической ассоциации, справедливо полагая, что решение упрятать Олесю в психиатрическую больницу – это проявление карательной психиатрии, оно связано не с тем, что Олеся нуждается в лечении, а с тем, что она слишком активно выступала против беспредела белорусских полицейских. Белорусское психиатрическое сообщество от участия в этом деле устранилось.
Аутизм у детей: эпидемиология (обзор)
В.Е. Каган (Берлин, ФРГ)
Автор предлагает аналитический обзор данных о распространенности аутизма у детей и факторов роста ее показателей.
Ключевые слова: аутизм, распространенность, эпидемиология.
Список сокращений:
АА – атипичный, неуточненный аутизм,
АР – аутистическое расстройство (синдром Каннера, типичный аутизм, детский аутизм),
РАС – расстройства аутистического спектра,
ДДР – детское дезинтегративное расстройство,
ПРР – первазивные расстройства развития, УО – умственная отсталость.
По суммированным нами ранее [5] данным до конца 1970-х г.г. распространенность детского аутизма, выделенного Лео Каннером как редкое расстройство шизофренического круга, оценивалась в диапазоне от 0,5-0,6:10000 до 2,1:10000. Wing и Gould [67] оценивали ее как 0,2% популяции (0,05% – АР с IQ не ниже 70 и 0,15% – другие аутистические расстройства). Ситуация стала изменяться в начале 1980-ых г.г. вслед за введением детского аутизма в классификации как одного из ПРР. Сегодня Google дает больше 4-х миллионов ссылок по теме. Полный обзор такого объема литературы по понятным причинам невозможен, и задача этого обзора ограничена обсуждением основных данных и тенденций последнего времени.
Fombonne с соавт. [28-35] отмечают, что проведенные в 1966-2001 г.г. в разных странах 32-х исследований указывают на рост распространенности примерно на 1300%; она удваивалась каждые два года на протяжении 1976-2001 г.г. Частота ДДР составляла 1,7:100000, а ПРР в целом — 60-70:10000 [32]. Позже в обзоре опубликованных с 1966 г. 43-х оценок распространенности ПРР он приводит показатели около 20:10000 для АР и 30:10000 для неуточненных форм ПРР. Синдром Аспергера редок – его распространенность oценивают как 0,36% популяции [26]. Начиная с 1966 г., распространенность ПРР в США и Европе оценивалась сначала как 5:10000, потом как 10:10000, а к началу 2000-х г.г. – больше 70:10000, что связывают с разными протоколами исследования и объясняющими гипотезами, изменениями диагностических критериев, лучшим распознаванием и более ранней диагностикой [44, 48, 64].
Williams с соавт. [66] на основе анализа 64-х исследований констатируют широкий разброс данных и после снятия случайных эффектов оценивают показатель распространенности АР как 7,1:10000 и ПРР — как 20:10000; они полагают, что 61% вариаций связан с МКБ-10 и DSM-IV.
До 1985 г. распространенность ПРР в целом составляла 4-5:10000 и АР – около 2:10000. После 1985 г. показатели растут: в Англии – 16,8:10000 для АР и 62,6:10000 для ПРР; в Швеции – 36:10000 для синдрома Аспергера и 71:10000 для ПРР в целом ; в США у детей 3-10 лет – 40:10000 для АР и 67:10000 для ПРР; в северном Израиле у родившихся в 1989-1993 г.г. детей АР зарегистрировано с частотой 10:1000 [56].
В Англии, Дании, Швеции и Исландии в 2000-2006 г.г. показатели распространенности РАС варьировали от 30:10000 до 116,1:10000 Меньше данных из Франции, Германии, Португалии, Израиля – вариации от 1,9:10 000 до 72,6:10000 с медианой 10:10 000 (после 1999 г. – 18,75:10000). Различия могут быть связаны с разной чувствительностью методов сбора данных. В Китаe – с 2000 г. частота АР варьирует от 2,8:10000 до 94:10000, в Индонезии – 11,7:10000. Частота ПРР в Омане – 1,4:10000, Иране – 6,3:10000, Австралии – 39,2:10000, Японии – 181,1:10000, Южной Корее – 189,1:10000; в Бангкоке она выросла с 1,43:10000 в 1998 г. до 6,94:10000 в 2002 г. В США и Канаде показатели для АР, начиная с 1970-ых г.г., колебались от 0,7 до 40,5:10000 и с 2000 г. – от 11:10000 до 50,5:10000, а для ПРР – от 34:10000 до 90:10000. Большинство исследований после 2000 г. дают медианный показаталь для АР — 17:10000 и ПРР — 62:10000 [27, 36, 37, 47, 58, 65].
Baker [11] в Австралии сравнила данные о РАС в 1989 и 1997 г.г. и показала, что: 1) при уменьшении популяции на 0,5% их диагностика выросла на 200%, причем на долю относительно легких случаев пришлось всего 26%, а возрастные рамки в 1997 г. оказались значительно шире. Различия по штатам достаточно значительны — от 3,6-21.9:10000 до 12,1 -40,8:10000 [52]. В Западной Австралии частота ПРР с учетом изменения диагностических критериев у детей 1983-1999 г.г.р., диагностированных в возрасте от 2-х до 8-ми лет, росла на 11,9% (у детей до 5-ти лет, начиная с 1992 г. – на 22% при ежегодном уменьшении диагностики тяжелой УО на 3%) в год и составила для ПРР в целом 30:10000, а для АР – 21:10000 [57].
В США зафиксированная частота аутизма выросла в 1990-ых с 3:10000 до 30:10000; в Англии она оценивалась как примерно 5:10000 в 1970-ых г.г., 10:10000 в 1980-ых, 30:10000 в 1990-ых и 60:1000 к началу 2000-х г.г.; для всего спектра ПРР в обеих странах зафиксирован рост от 5-10:10000 до 50-80:10000 [12,14, 23]. В Англии в 1970 г. аутизм был зарегистрирован только у 5 детей – 0,45:1000, но при ретроспективной проверке нашли 56 случаев – 3,76:1000 [41], что близко к датским [38] и английским [60] данным. В графстве Кембридж в 2001 г. диагноз АР был у одного из 175 детей школьного возраста, а по более свежим данным один из 49 школьников имел диагноз или находился в процессе диагностики; в Квебеке (Канада) по данным Министерства образования в 2001-2003 г.г. прирост составил 63% [68].
В Англии в 1991-1996 г.г. распространенность РАС, диагностированных до 5-ти лет и выявленных по данным детских центров, составляла 8,3:10000, классического АР – 3,5:10000 и других РАС – 4,8:10000 при ежегодном росте диагностики АР на 18% и других РАС – на 55%. Изучение почти 2-хмиллионной популяции 8-летних детей в 2004-2010 г.г. показало, что распространенность оставалась на уровне примерно 38:10000 мальчиков и 8:10000 девочек при ежегодной заболеваемости 1,2:1000 мальчиков и 0,2:1000 девочек. Поскольку это существенно отличалось от американских данных, возник вопрос о критериях диагностики. Для сравнения распространенности была, как и в американских данных Службы контроля и профилактики заболеваний, использована информация о 8-летних детях из английской базы исследований общей практики. Исследование показало, что в 2004-2010 г.г. распространенность аутизма у мальчиков была примерно 3,8:1000 каждый год, а заболеваемость по годам — 1,18 – 1,17 – 1,29 – 1,21 – 1,22 – 1,30 -1,02, а у девочек – 0,8:1000 и заболеваемость 0,20 – 0,22 – 0,25 – 0,31- 0,21 – 0,23 – 0,21 (на уровне 1,2:1000 мальчиков и 0,2:1000 девочек). В 1988-1995 г.г. распространенность выросла почти в пять раз – так же драматически, как в США и Дании. Но затем у рожденных в 1996-2001 г.г. детей ее показатели стабилизировались и прекратили рост. Различия в оценке распространенности аутизма Британии и США очень близки к различиям оценки распространенности ADHD, которое диагностируется в США в 4 раза чаще, чем в Англии, и диагностика аутизма у 8-летних детей в 2004-2008 г.г. выросла на 78% – до уровня 1:88 [16].
Среди детей, родившихся в 1979-1998 г.г. в пяти районах Лондона, до 1992 г. показатели распространенности ПРР за исключением синдрома Аспергера росли, достигнув в 1992-1996 г.г. плато 2,6:1000 родившихся; за 5 лет с 1983 г. возраст диагностики снизился на 8,7% для АР и 11% для АА – cнижение показателя распространенности вместе со снижением возраста диагностики позволяют думать, что прежде растущие показатели могли быть связаны не с собственно ростом распространенности, а с улучшением распознавания и учета, а также с выросшей готовностью родителей и педагогов принимать диагноз [50].
Baird с соавт. [10] сообщают о частоте 116:10000 при широком определении РАС; при сужении она уменьшается до 25:10000.
По данным исландского национального центра о родившихся в 1994–1998 детях частота РАС составила 120,1:10000: для мальчиков – 172,4:10000 и для девочек – 64,8:10000 (М:Ж – 2,7:1 [62].
Сомнениям по поводу распространенности РАС способствует недостаток популяционных исследований. Kim с соавт. [45] в Южной Корее использовали Autism Spectrum Screening Questionnaire для скрининга популяции 7-12-летних детей из специальных и обычных школ, а также выявленных по данным регистра инвалидности. Родители детей с позитивными результатами скрининга проходили стандартные диагностические процедуры. Выявлено 2,64% детей с РАС – 1,89% из групп с высокой вероятностью и 0,75% из обычных школ. Соотношение АР и других РАС составило 1:2,6 в группе с высокой и 2,6:1 с низкой вероятностью.
По американским данным с 1995/96 по 2002/03 уч.год ежегодный прирост составлял 18-26%, каждый час в США у трех детей диагностировался аутизм. В Калифорнии помощь оказывается при АР, а не при всех РАС, и показатели распространенности поэтому ниже, чем в других штатах, но даже здесь каждый день в службы помощи обращаются 10 новых детей с диагнозом аутизма, а прирост в 1998-2002 г.г. составил 97% [68]. Из 4590333 родившихся в этом штате в 1987-1994 г.г. детей зарегистрированы 5038 с АР (11:10000). За это время диагностика выросла с 5,8 до 14,9:10000 (+ 9,1) и порядок роста не зависел от возраста матери, этничности, образования, пола ребенка и др. В эти же годы диагностика УО без аутизма снизилась с 28,8 до 19,5:10000 (- 9,3) [24].
По другим данным в 1987-1998 г.г. распространенность ПРР выросла на 210,43% (16,3% в год), значительно опережая рост распространенности ДЦП – 42,84%, эпилепсии – 30,69% и УО – 48,74%. При этом для АР рост распространенности составил 272,93%, других ПРР – 1965,79% и подозрений на ПРР – 50,55% [22].
Bertrand с соавт. [13] в 1998 г. при изучении детей 3-10 лет в одном из городов Нью-Джерси нашли, что совокупная распространенность РАС составляет 6,7:1000, АР – 4:1000 и неуточненных ПРР и синдрома Аспергера – 2,7:1000.
У детей 3-10 лет, выявленных в пяти округах Атланты по данным медицинских и образовательных служб с последующей экспертной оценкой документов по критериям DSM-IV, показатель распространенности РАС (АР, синдром Аспергера, ПРР неуточн). составил 3,4:1000 (выше, чем был в США в 1980-ых и начале 1990-х) при соотношении М:Ж – 4:1. У 68% были выявлены когнитивные нарушения(по данным IQ и тестов когнитивного развития). По мере нарастания тяжести когнитивных нарушений соотношение М:Ж снижалось от 4,4 до 1,3 [69]. Примерно те же цифры соотношения частоты АР – 10-20:10000 и РАС – порядка 60:1000 приводятся в других исследованиях; оценки для РАС более равномерны – возможно, из-за их меньшей чувствительности к незначительным изменениям в определениях [20].
По данным федеральных центров контроля и профилактики болезней США [17-21, 54, 61] динамика распространенности РАС у детей в возрасте 8-ми лет выглядела следующим образом (Табл.1):
Таблица 1. Показатели распространенности в разных штатах США
|
Штат |
2000 | 2002 | 2004 | 2006 | 2008 | |||||
| : 1000 | М:Ж | : 1000 | М:Ж | : 1000 | М:Ж | : 1000 | М:Ж | : 1000 | М:Ж | |
| Алабама | 3,3* | 3,6:1 | 4,6 | 3,0:1 | 6,0 | 3,2:1 | 4,8 | 7,2:1 | ||
| Миссури | 7,3* | 3,6:1 | 8,2 | 4,8:1 | 12,1 | 4,1:1 | 13,9 | 3,7:1 | ||
| Пенсильвания | 5,3* | 4,8:1 | 8,4 | 4,0:1 | 13,3 | 5,2:1 | ||||
| Висконсин | 5,2* | 3,4:1 | 7,8 | 3,2:1 | 7,6 | 5,6:1 | ||||
| Флорида | 4,2* | 7,6:1 | 7,2 | 3,9:1 | ||||||
| Аризона | 6,5 | 3,0:1 | 6,2 | 4,6:1 | 9,8 | 4,4:1 | 12,1 | 3,9:1 | 15,6 | 4,6:1 |
| Арканзас | 6,9 | 3,7:1 | 10,5 | 4,8:1 | ||||||
| Висконсин | 7,8 | 4,2:1 | ||||||||
| Джорджия | 6,5 | 5,5:1 | 7,6 | 4,8:1 | 8,9 | 3,9:1 | 10,2 | 4,9:1 | 11,9 | 5,2:1 |
| Зап.Вирджиния | 4,5 | 2,8:1 | ||||||||
| Колорадо | 5,9 | 5,8:1 | 7,5 | 3,4:1 | 11,8 | 6,8:1 | ||||
| Мэриленд | 5,5 | 3,9:1 | 6,7 | 3,4:1 | 8,8 | 4,4:1 | 9,2 | 6,5:1 | 12,4 | 5,3:1 |
| Нью-Джерси | 9,9 | 3,4:1 | 10,6 | 4,2:1 | 20,5 | 5,8:1 | ||||
| Сев.Каролина | 6,5 | 2,8:1 | 6,5 | 5,0:1 | 8,7 | 6,2:1 | 10,4 | 5,0:1 | 14,2 | 4,5:1 |
| Ю.Каролина | 6,0 | 3,4:1 | 5,3 | 5,9:1 | 8,6 | 5,6:1 | 11,1 | 5,2:1 | ||
| Юта | 7,3 | 6,5:1 | 21,2 | 2,7:1 | ||||||
| Всего | 6,7 | 3,6:1 | 6,6 | 4,4:1 | 8,0 | 4,5:1 | 9,0 | 4,9:1 | 11,3 | 4,9:1 |
- — по данным учреждений здравоохранения, остальные по данным учреждений здравоохранения и образования
В 2003-2004 г.г. в США распространенность РАС на основании сообщений родителей по практически совпадающим данным National Health Interview Survey и National Survey of Children’s Health о детях 4-17 лет составляла на 1000 детей соответственно: общая – 5,7 и 5,5, мальчики – 8,8 и 8,5, девочки – 2,4 и 2,3, возраст: 4-5 лет – 4,8 и 4,4, 6-8 лет – 7,5 и 7,6, 9-11 лет – 7,2 и 6,8, 12-14 лет – 4,6 и 4,3, 15-17 лет – 4,2 и 4,1 [55]. С 1998 по 2007 г.г. количество лиц 6-21 г., обучающихся по программам для аутистов, выросло в 4,8 раза – с 54064 до 258035 [42].
По данным американских национальных опросов о здоровье детей в 2007 г. распространенность РАС была вдвое больше, чем в 2003г. По каждому опросу выбирали родившихся в 1990-2000 г.г. и оценивали распространенность по годовым когортам с постоянными генетическими и негенетическими факторами. В 2003 г. родителей спрашивали был ли поставлен ребенку диагноз аутизма, в 2007 – РАС. Для когорт 1990-1996 г.р. разница составила 80-100% и 1997-2000 г.г. (3-6 лет в 2003 г. и 7-10 лет в 2007 г.) – 200-600% [63].
Распространенность РАС (по сообщениям родителей) у детей 6-17 лет в 2011-2012 г.г. составила 2% (1:50) против 1,16% (1:86) в 2007 г. Статистически достоверное увеличение распространенности отмечалось во всех возрастных группах. Увеличение больше у мальчиков. У детей с диагнозом РАС, поставленным в 2008 г. и позже, тяжелые формы были реже, а легкие чаще. В отчете CDC это объясняется тем, что до 2007 г. мягкие формы РАС не диагностировались и не попадали в статистику, а позже сказывался рост информированности и улучшение диагностики [15](Табл. 2).
Таблица 2 . Распространенность (%) и тяжесть РАС по данным опросов родителей в 2007 и 2012 г.г.
| Частота | 2007 | 2012 | |
| 6-9 лет | 1,31 | 1,82 | |
| 10-13 лет | 1,45 | 2,39 | |
| 14-17 лет | 0,73 | 1,78 | |
| 6-17 лет | 1,16 | 2,00 | |
| Мальчики | 1,80 | 3,23 | |
| Девочки | 0,49 | 0,7 | |
| Тяжесть (степени) | Диагноз до 2007 г. | Диагноз с 2008 г. | |
| Тяжелая | 16,3 | 16,9 | 6,9 |
| Средняя | 35,1 | 33,6 | 34,8 |
| Легкая | 48,7 | 49,5 | 58,3 |
Получить надежные данные о распространенности РАС на постсоветском пространстве трудно в силу того, что изучение ее либо не ведется, либо находится в зачаточном состоянии.
Росссийской статистики РАС нет [9]. По словам главного детского невролога Минздравсоцразвития РФ проф. А.Петрухина, в России «можно по пальцам пересчитать специалистов», которые занимаются этой болезнью. [1]. В.М. Башина [2] дает оценку по обращаемости – 1:385 (0,26%). В итоговом пресс-релизе акции «Социальный заказ: Статистика 2010» Коалиция общественных организаций родителей детей с РАС, объединяющая представителей шести из семи федеральных округов РФ, отмечает, что «статистический учёт количества детей с РАС не ведётся или ведётся неудовлетворительно» [8].
В Украине за 2008-2012 г.г. официально зарегистрированная частота диагностики РАС выросла в 2,35 разa – с 2,4 до 5,8 на 100000 детского населения. В 2008 г. диагноз РАС впервые установлен у 198, в 2011 г. – у 342 , в 2012 г. – у 465 детей, в 2013 г. по предварительным данным прирост составил не менее 20 %. Под наблюдением детских психиатров в 2011 г. состояли 2227 детей с РСА и в 2012 г. – 2791. Зарегистрированная распространенность РАС выросла за пять лет с 13,8 до 35,0 на 100 000 детского населения. Показатель распространенности РАС стабильно рос в течение последних лет: в 2007 г. – на 28,2 %, в 2008 г. – на 32,0 % , в 2009 г. – на 27,2 %, в 2010 г. – на 35,7 % , в 2011 г. – на 21,2 % , в 2012 г. – на 25,3 %, в 2013 г. – на 26 %. Но реальный уровень диагностики выше: так, в Киеве в 2011-2012 г.г. на официальный учет взято не более 20 % детей, у которых был диагностированы РАС – многие родители опасаются стигматизации и связанных с ней ограничений при устройстве в детский сад и школу, а потому избегают официального учета. Это обусловлено стигматизацией, ограничениями, которые существуют при устройстве ребенка с РАС в учреждения дошкольного и школьного образования, отсутствием специальных проектов для удовлетворения особых потребностей этих детей. 56% случаев диагностики РАС в Украине приходится на 5 областей [6].
В Беларуси РАС выявляется в год у 2-3 детей из 10000, что примерно в 20 раз меньше по сравнению со среднемировым показателем. «Вместе с тем истинную распространенность детского аутизма в нашей стране определить достаточно сложно в силу особенностей подходов к постановке диагноза и сбора статистики», – говорит главный детский психиатр МЗ И.Пятницкая [3]. По устным сообщениям коллег на начало 2014 г. в Беларуси насчитывается 699 детей с диагнозом аутизма – 0,004% (Численность детей в возрасте до 18 лет в республике на 1 января 2013 г. составила 1 741,8 тыс. Если ориентироваться на эту цифру, показатель распространенности составляет 0,04% — В.К.).
Возвращаясь к мировым данным, еще раз подчеркнем драматический рост показателей распространенности – по разным данным 10-16-кратное увеличение в сравнении с 1970-ыми г.г., наблюдается не только в США и по времени связано с изменениями диагностических критериев. Поиск возможных причин и условий этого роста ведется по самым разным направлениям.
16-тикратная разница для РАС в 1991/1992 и 2001/2002 не была специфичной для аутизма, за это время на 50% выросли все категории нарушений [40]. Увеличение наводит на мысли о роли методологии, социоэкономических различий и пристрастности [70]. Значительная часть вариабельности не связана с этиологией и м.б. объяснена диагностическими критериями, методами отбора и другими особенности построения исследования [59]. На оценках сказываются скрининговые стратегии и объём выборки – чем он меньше, тем выше оценки [49]. Durkin с соавт. [25] пишут о высокодостоверно положительной связи (p<0,001) диагностики РАС с социоэкономическим статусом, но допускают, что то и другое может быть связано с каким-то третьим фактором.
Обзор 49 исследований распространенности РАС приводит к заключению, что методы диагностики влияют на оценки распространенности [43]. У 12% детей в общей популяции был высокий IQ, тогда как в группе высокого риска РАС – только у 7%; УО отмечалась у 16% детей в общей популяции и у 59% — в группе высокого риска; две трети детей с РАС в общей популяции не были диагностированы и не лечились [45]. King и Bearman [46] проанализировали истории 7003 детей с аутизмом, рожденных до 1987 г. и состоявших на учете в калифорнийских службах помощи между 1992 и 2005 г.г. Они нашли, что у 631 ребенка с изолированной УО, возможно, в связи с изменением диагностических критериев, был диагностирован аутизм, прирост которого, таким образом, на 26,4% был обязан УО (как было отмечено выше, в Калифорнии Медикейд обеспечивает работу с АР, а не со всеми РАС). Показатели распространенности связаны также с различиями систем медицинской помощи и использованием и стоимостью медикаментов [62].
Grinker [39] пишет, что проще думать об эпидемии аутизма, чем вникать в множественность причин и условий, изменяющихся определений и тех реальностей науки, которые мы едва начинаем понимать. Он говорит о нескольких факторах увеличения показателей распространенности аутизма:
-Расширение определений. Каждая последующая редакция DSM – этой библии психического здоровья – пересматривает критерии распознавания аутизма так, что в этот разряд попадает все больше людей. Редакции 1987 и 1994 г.г. добавили соответственно ПРР-неуточн и синдром Аспергера: именно за их счёт диагностика выросла на 50-75%;
-Школьная политика требует сообщений данных о нуждающихся в специальном образовании, но до 1991-1992 уч.г. аутизм не входил в число показаний. Число получающих помощь выросло с 1995 г. до 2004 г. в 6,3 раза. Сходный пик отмечался для травматических мозговых поражений, которые вошли в число 13-ти самых распространенных категорий;
-Чем больше помощи, тем меньше страх стигматизации. По мере того, как службы помощи аутичным детям становились более доступными, родители переставали избегать диагностики, которой они боялись 30 лет назад, когда происхождение аутизма связывали с холодностью матерей. Врачи тоже переориентировали диагностику в сторону социального диагноза: «Я назову ребенка хоть зеброй, если это откроет ему путь к образовательным службам, в которых он, по моему мнению, нуждается» – сказала Гринкеру психиатр Judith Rapoport из Национального института психического здоровья;
-Финансовые мотивы. В части штатов диагноз аутизма в отличие от диагноза УО дает возможность получить Медикейд (обеспечивает лечение и сестринский уход малообеспеченным гражданам, включая детей, беременных женщин, родителей подпадающих под условия программы нуждающихся в специальном уходе детей, инвалидов и пожилых людей – В.К.).
— Смена бирок. По всем этим причинам многие дети с другими диагнозами перекочевали в категорию аутизма: в 47 штатах между 1994 и 2003 г.г. количество детей, получающих образовательную помощь в связи с УО и нарушениями обучения снизилось в той же мере, в какой выросло число детей с аутизмом.
Mazumdar с соавт. [53] выявили значимые стабильные территориальные кластеры высокого риска аутизма, основанные на месте рождения для детей 1993-2001 г.р. В первичном кластере риск в 4 раза больше, чем в других частях штата. Каждый год около 3% новых случаев аутизма исходят из первичного кластера – небольшой зоны 20х50 км. Выявили также вторичные кластеры, поддерживаемые существованием первичных. Идентификация надежных территориальных кластеров означает, что важные условия роста распространенности аутизма лежат на локальном уровне. Возможно, эти кластеры обязаны институциональной диагностике. Так, специалисты могли быть склонны диагностировать аутизм чаще, чем это делали их коллеги в других местах, чтобы обеспечить помощь. Если бы это было так, следовало бы ожидать, что среди диагностированных в Лос-Анджелесе обнаружится больше высокофункциональных аутистов, чем в других районах. Но это не так. Популяции были одинаковы в отношении общей оценки, опирающейся на стереотипное поведение, коммуникативные и социальные навыки. С ростом показателей распространенности, видимо, связаны другие социальные и средовые факторы. Могут иметь значение влияния организаций по распространению знаний об аутизме, предоставлению родителям ресурсов и информации, помогающим им принять диагноз раасстройства у ребенка. Родители также распространяют информацию по сетям общения. Это требует многовариантного подхода к изучению взаимодействия социальных, средовых и биологических факторов риска и того, как они приводят к эпидемии аутизма.
Развернутый анализ социальных влияний на рост распространенности аутизма на основании литературных и собственных данных проделали Liu с соавт. [51]. Остановимся на нем подробнее.
1.В отсутствие четких маркеров аутизма диагностика опирается на обнаружение и интерпретацию поведенческих проявлений, которые с течением времени становились все более гетерогенными и это встраивалось в идею РАС. Сегодня можно говорить о значительном наложении РАС и других психоневрологических расстройств: около 25% прироста диагностики аутизма происходит за счет коморбидной УО. Труднее всего оценить влияние диагностической экспансии на показатели распространенности легких форм РАС. Клиническая картина тяжелого аутизма больше всего похожа на картину УО неизвестной этиологии (недифференцированная олигофрения, которую в отечественной детской психиатрии изучали и описывал С.С.Мнухин [7] и Д.Н.Исаев [4] – В.К.). Навстречу этому идет то, что оценка аутистических симптомов у детей с УО полностью включает в себя все симптомы аутизма. Даже на высокофункциональном полюсе аутизма дифференциальный диагноз с УО может быть труден. В пограничных случаях дело осложняется разницей бенефитов, которые получают УО и аутисты.
2.Аутизм дестигматизировался. Его успешно переквалифицировали из тяжелого эмоционального расстройства в расстройство развития.
3.Финансирование работы с РАС увеличивалось по мере увеличения диагностики. Авторы ссылаются на данные доклада Министерства финансов США 2006-го года о лучшем финансовом обеспечении помощи аутичным людям. Так, около 3,2 миллионов долларов расходуется ежегодно на обучение и уход в течение жизни; ежегодные расходы в США по уходу за аутистами – 35 миллиардов долларов. Если учесть только расходы на школьное обучение, то для аутистов это 18000 долларов против 12500 для учащихся с другими специальными потребностями. В том же 2006 г. финансовая поддержка помощи лицам с УО, которых было больше, чем аутичных, составила всего 3,4 млн долларов. Росло и финансирование исследований РАС – с 2,1 млн долларов в 2000 г. до 16,7 млн в 2005 г.. Финансирование работы с аутизмом Национальным Институтом Здоровья выросло с 22 млн долларов в 1997 г. до 108 млн в 2007 г. Для сравнения – общая финансовая поддержка для УО выросла между 2000 и 2004 г.г. всего на 16%.
4.В 1960-1970-х г.г. родители, избегая стигматизации, могли отказываться от поддержки. Теперь, когда аутизм перестает быть пугающей диагностической биркой и обеспечен поддержкой, для получения помощи родители должны распознавать поведенческие проявления аутизма, искать способного поставить диагноз врача и учиться ориентироваться в сложной сети оказывающих помощь организаций. Один из таких путей – научение от других родителей в локальных социальных сетях, происходящее, как показывают другие авторы, не только в связи с аутизмом. Подхватить аутизм, как инфекцию, невозможно, но можно подхватить представление об аутизме и эта социальная диффузия участвует в учащении его диагностики. Авторы наблюдали четкий эффект близости к другим детям с РАС на последующие шансы диагностики аутизма и получения помощи в городах и менее урбанизированных условиях. Степень территориальной близости отрицательно коррелировала с диагностикой УО и положительно – с диагностикой аутизма со снижением интеллекта. Близость также увеличивала шансы на диагностику скорее аутизма, чем УО при сходных по тяжести симптомах.
5.Социальное влияние отчетливо растет при высокофункциональном аутизме. Эффект близости больше для маленьких детей, когда диагностика труднее и роль родительской поддержки больше. Эти находки согласуются с механизмом социальной диффузии осознавания симптомов и бенефитами помощи и не согласуются с другими объяснениями типа „прививочного аутизма“ и т.п.
6.Социальные влияния изучены также применительно к пространственной кластеризации аутизма. Такие кластеры могли бы образовываться средовыми токсикантами, распространением вируса или выбором места жительства, но трудно обнаружить как интоксикация может влиять на снижение диагностики УО, действовать в городской и сельской местности и сильнее воздействовать на высокофункциональных аутистов.
7.Социально-экономические факторы были слабо связаны с фактором близости и в некоторых случаях усиливали его. «Обнаруженный нами негативный эффект близости к детям с аутизмом на последующую диагностику изолированной УО обеспечивает новый путь понимания диагностической подмены», – пишут авторы и подчеркивают влияние общения и каскада социальных влияний для принятии решения о поиске профессиональной помощи.
8.Значение выявленных тенденций подчеркивается тем, что исследование проводилось в Калифорнии, где поддержкой обеспечены не все лица с РАС, а только с АР.
Заключение
Наблюдающаяся в течение последних десятилетий динамика роста показателей, описываемая как „эпидемия“ аутизма, ставит вопрос о том, имеем мы дело с действительным учащением расстройства или с артефактами диагностики и изучения его распространенности. Интерпретация эпидемиологических данных затруднена, в первую очередь, тем, что: 1) сопровождавшей классификационную динамику терминологической разноголосицей в обозначении аутистических нарушений и 2) наложениями и смешениями понятий диагностирования, выявляемости, обращаемости и заболеваемости.
По данным многих исследователей частота собственно аутизма, как его описывал Каннер, если и меняется, то незначительно и преобладающая часть ее увеличения приходится на неуточненные формы. В этом смысле переход от DSM-IV к DSM-V с заменой категории ПРР на РАС и изъятием из них детского дезинтегративного расстройства (синдрома Геллера) и синдрома Ретта в силу редкости этих двух расстройств мало сказывается на статистике. DSM-V по существу возвращается к более ранней рубрификации аутизма – синдром Каннера, синдром Аспергера и неуточненый (в нашем опыте обозначавшийся как органический [5] аутизм. Мнения о том, как это скажется на оценке распространенности аутизма, противоречивы. Однако можно полагать, что существенных изменений это не принесет. В пользу такого мнения говорит то, что, во-первых, критерии диагностики стали более формализованными, но и более широкими, чем это было в первые десятилетия после выхода аутизма на сцену, и, во-вторых, границы УО и неуточненного аутизма остаются достаточно размытыми, что не может не сказываться на переквалификации УО в неуточненные РАС.
Изучение распространенности аутизма предстает как сложная многофакторная система. Она принципиально не сводима только к клинической диагностике, с которой конкурирует диагностика социальная с ее то фантомными, то эвфемистическими диагнозами, направленными на абилитацию и получение доступа к определенным видам помощи. Их взаимодействие вплетено в сеть психологических, социально-психологических, социально-экономических и др. факторов, способных оказывать серьезное влияние на обращаемость, диагностику и показатели распространенности. Это ставит на повестку усиление внимания к методологии изучения распространенности.
Дальнейшее распространение „эпидемии аутизма“, переставшего быть только детским диагнозом, рискует превратить его в „большой котел“ психиатрии, каким в 1920-1930-е г.г. была шизофрения, со всеми отсюда вытекающими влияниями на организацию помощи, ее обеспечение и эффективность.
Литература
1.Аутизм назван одной из самых частых детских болезней в России http://www.aif.ru/health/274843
2.Башина В.М. Аутизм в детстве. М.: Медицина,1999
3.Детский аутизм в Беларуси распространен в 20 раз реже по сравнению со среднемировыми показателями. 2012. http://www.belta.by/ru/all_news/society/Detskij-autizm-v-Belarusi-rasprostranen-v-20-raz-rezhe-po-sravneniju-so-srednemirovymi-pokazateljami_i_593457.html
4.Исаев Д.Н. Психическое недоразвитие у детей. Л.:Медицина, 1982
5.Каган В.Е. Аутизм у детей. Л.:Медицина. 1981
6.Марценковский И. (ред) Аутизм: учебное пособие для специалистов в области охраны психического здоровья детей. НейроNEWS, 2013.
7.Мнухин С.С. Хрестоматия по психиатрии детского возраста. СПб., 2008
8.Социальный заказ… http://www.autisminrussia.ru/html/action/action-stat-2010.htm
9.Статистика. http://autism.dety38.ru/statistika/
10. Baird G., Simonoff E., Pickles A., Chandler S., Loucas T., Meldrum D., Charman T.
Prevalence of disorders of the autism spectrum in a population cohort of children in South Thames: the special needs and autism project (SNAP). Lancet. 2006;368:210–215.
11. Baker H. A comparison study of autism spectrum disorder referrals 1997 and 1989. J. Aut. Dev. Dis. 2002, 32(2):121-125.
12. Barclay L. Rate of autism may be increasing. JAMA. 2003;289:49-55, 87-89.
13. Bertrand J., Mars, A., Boyle C., Bove F., Yeargin-Allsop M., & Decoufle P. Prevalence of autism in a United States population: the Brick Township, New Jersey, investigation. 2001;Pediatrics, 108, 1155-161.
14. Blaxill M. What’s going on? The question of time trends in autism. Public Health Rep. 2004 Nov-Dec;119(6):536-51.
15. Blumberg S., Bramlett M., Kogan M., Schieve L., Jones J., Lu M. Changes In Prevalence of Parent-reported autism spectrum disorder in school-aged U.S. Children: 2007 to 2011–2012. National Heath Statistic Reports: Number 65 March 20, 2013 — http://www.cdc.gov/nchs/data/nhsr/nhsr065.pdf
16. Brauser D. UK Autism rates plateau while US rates continue to climb. BMJ Open 2013;3:e003219
19. CDC. Prevalence of autism spectrum disorders — Autism and Developmental Disabilities Monitoring Network, 14 Sites, United States, 2008. MMWR 2012;61(No.SS03):1-19.
20. CDC. Surveillance summaries. MMWR Morbid Mortal Wkly Rep. 2007;56:1–28.
21. CDC. Prevalence of Autism Spectrum Disorders — Autism and Developmental Disabilities Monitoring Network, 14 Sites, United States, 2008. MMWR 2012;61(No.SS03):1-19.
22. Changes in the population of persons with autism and pervasive developmental disorders in California’s developmental services system: 1987 through 1998 A Report to the Legislature March 1, 1999 http://www.dds.ca.gov/Autism/docs/autism_report_1999.pdf
23. Charman T. The prevalence of autism spectrum disorders. Recent evidence and future challenges. Eur. Child Adolesc Psychiatry. 2002 Dec;11(6):249-56.
24. Croen L., Grether J., Hoogstrate J, Selvin S. The changing prevalence of autism in California. J. Aut. Dev. Dis. 2002 Jun;32(3):207-15.
25. Durkin M., Maenner M., Meaney F., Levy S., DiGuiseppi C, Nicholas J., Kirby R., Pinto-Martin J., Schieve L. Socioeconomic inequality in the prevalence of autism spectrum disorder: evidence from a U.S. cross-sectional study. PLoS One. 2010 Jul 12;5(7).
26. Ehlers S, Gillberg C. The epidemiology of Asperger syndrome. A total population study. J. Child. Psychol. Psychiat. 1993 Nov;34(8):1327-50.
27. Elsabbagh M., Divan G., Koh Y-J., Kim Y.S., Kauchali S., Marcín C., Montiel-Nava C., Patel V., Paula C., Wang C., Yasamy M.T., Fombonne E. Global Prevalence of Autism and Other Pervasive Developmental Disorders. Autism Res. 2012 June; 5(3): 160–179.
28. Fombonne E., Mazaubrun C., Cans C., Grandjean H. Autism and associated medical disorders in a French epidemiological survey. Journal of the American Academy of Child & Adolescent Psychiatry. 1997;36(11):1561–1569.
29. Fombonne E. Prevalence of childhood disintegrative disorder. Autism. 2002 Jun;6(2):149-57.
30. Fombonne E. Epidemiological surveys of autism and other pervasive developmental disorders: an update. J. Aut. Dev. Dis. 2003 Aug;33(4):365-82.
31. Fombonne E. The prevalence of autism. JAMA 2003, 289:87-89.
32. Fombonne E. Epidemiology of autistic disorder and other pervasive developmental disorders. J. Clin. Psychiatry. 2005;66 (Suppl 10):3–8.
33. Fombonne E. Epidemiology of pervasive developmental disorders. Pediatr Res. 2009 Jun;65(6):591-598.
34. Fombonne E., Quirke S., Hagen A. Prevalence and Interpretation of Recent Trends in Rates of Pervasive Developmental Disorders. Mcgill J. Med. 2009; 12(2): 73.
35. Fombonne E., Mazaurbrun C. Prevalence of infantile autism in four French regions. Soc. Psychiatr. Epidemiol. 1992 27:203-210.
36. Gillberg Ch., Steffenburg S., Shaumann H. Is autism more common now than ten years ago? Brit. J. Psychiat. 1991 158: 403-409.
37. Gillberg Ch., Cederlung M., Lamberg K., Zeijlon L. Brief report: ”The autism epidemic”. Registered prevalence of autism in a Sweden urban area. J. Aut. Dev. Dis. 2006, 36(3):429-435.
38. Gillberg C, Wing L. Autism: not an extremely rare disorder. Acta Psychiatr. Scand. 1999;99:399–406.
39. Grinker R. Unstrange Minds:Remapping the World of Autism. Basic Books. 2007.
40. Gurney J., Fritz M., Ness K., Sievers P, Newschaffer C., Shapiro E. Analysis of prevalence trends of autism spectrum disorder in Minnesota.[comment] Archives of Pediatrics & Adolescent Medicine. 2003;157(7):622–627.
41. Heussler H., Polnay L., Marder E., Standen P., Lin U Ch., Butler N. Prevalence of autism in early 1970s may have been underestimated BMJ. 2001 September 15; 323(7313): 633
42. IDEA Part B Child Count (2007). Individuals with Disabilities Education Improvement Act (IDEA) Data Site.www.ideadata.org
43. Isaksen J., Diseth T., Schjølberg S, Skjeldal O. Autism spectrum disorders—are they really epidemic? Eur. J. Paediatr. Neurol. 2013 Jul;17(4):327-333.
44. Kadesjo B, Gillberg C, Hagberg B. Brief report: autism and Asperger syndrome in seven-year-old children: a total population study. J. Aut. Dev. Dis. 1999.29: 327–31.
45. Kim Y., Leventhal B., Koh Y., Fombonne E, Laska E, Lim E., Cheon K., Kim S., Kim Y., Lee H, Song D., Grinker R. Prevalence of autism spectrum disorders in a total population sample. Am. J. Psychiatry. 2011; 168:904–912.
46. King M., Bearman P. Diagnostic change and the increased prevalence of autism. Int. J. Epidemiol. 2009 October; 38(5): 1224–1234.
47. Lauritsen M., Pedersen C., Mortensen P. The incidence and prevalence of pervasive developmental disorders: a Danish population-based study. Psychol. Med. 2004 Oct;34(7):1339-1346.
48. Lenoir P, Bodier C, Desombre H, Malvy J, Abert B, Ould Taleb M, Sauvage D. Sur la prévalence de l’autisme et des troubles envahissants du développement (TED) Encephale. 2009 Feb;35(1):36-42.
49. Levy S.E.,Mandell D.S.,Schutz R.T. Autism. Lancet. 2009 November 7; 374(9701) 1627 — 1638 .
50. Lingham R., Simmons A., Andrews N. Miller E. Stowe J. Taylor B. Prevalence of autism and parentally reported triggers in a north east London population. Arch. Dis. Child. 2003 August; 88(8): 666–670.
51. Liu K-Y., King M., Bearman P. Social influence and the autism epidemic. AJS. 2010 March; 115(5): 1387–1434.
52. МacDermott S., Williams K., Ridley G., Glasson E., Wray J. The prevalence of autism in Australia. Can it be established from existing data? A report prepared for Australian Advisory Board on Autism Spectrum Disorders. 2006. http://www.autismadvisoryboard.org.au/uploads/pdfs/PrevalenceReport.pdf
53. Mazumdar S., King M., Liu K-Y., Zerubavel N., Bearman P. The spacial structure of autism in California, 1993–2001Health Place. 2010 May; 16(3): 539–546.
54. McMahon W., Ritvo A. The UCLA-University of Utah epidemiologic survey of autism: prevalence. Am. J. Psychiat. 1989;146:194-199.
55. Mental health in the United States: Parental report of diagnosed autism in children aged 4—17 Years. United States, 2003—2004. MMWR Morb Mortal Wkly Rep. May 5, 2006 / 55(17);481-486.
56. Merrick J., Kandel I., Morad M. Trends in autism. Int. J. Adolesc. Med. Health. 2004 Jan-Mar;16(1):75-78.
57. Nassar N., Dixon G.,Bourke J., Bower C., Glasson E., de Klerk N., Leonard H. Autism spectrum disorders in young children: effect of changes in diagnostic practices. Int. J. Epidemiol. 2009 Oct;38(5):1245-54.
58. Newschaffer C., Croen L., Daniels J., Giarelli E., Grether J., Levy S., Mandell D., Miller L., Pinto-Martin J., Reaven J., Reynolds A., Rice C., Schendel D., Windham G. The epidemiology of autism spectrum disorders. Annual Rev. Public Health. 2007;28:235-258.
59. Posserud M, Lundervold A., Lie S., Gillberg C. The prevalence of autism spectrum disorders: impact of diagnostic instrument and non-response bias. Soc. Psychiat. Psychiatr. Epidemiol. 2010 Mar;45(3):319-327.
60. Powell J., Edwards A., Edwards M., Pandit B., Sungum-Paliwal S., Whitehouse W. Changes in the incidence of childhood autism and other autistic spectrum disorders in preschool children from two areas of the West Midlands. Dev. Med. Child. Neurol. 2000;42:624–628.
61. Prevalence of autism spectrum disorders — Autism and Developmental Disabilities Monitoring Network, United States, 2006. MMWR Surveill Summ. 2009 Dec 18;58(10):1-20.
62. Saemundsen E., Magnússon P., Georgsdóttir I., Egilsson E., Rafnsson V. Prevalence of autism spectrum disorders in an Icelandic birth cohort. BMJ Open. 2013; 3(6) www.ncbi.nlm.nih.gov/pubmed/23788511
63. Schieve L., Rice C, Yeargin-Allsopp M, Boyle C., Kogan M., Drews C, Devine O.
Parent-reported prevalence of autism spectrum disorders in US-born children: an assessment of changes within birth cohorts from the 2003 to the 2007 National Survey of Children’s Health. Matern. Child. Health J. 2012 Apr;16 Suppl 1:151-157.
64. Sponheim E., Skjeldal O. Autism and related disorders: epidemiological findings in a Norwegian study using ICD-10 diagnostic criteria. J. Aut. Dev. Dis. 1998 Jun;28(3):217-27.
65. Suguiyama T., Tokuichiro A. The prevalence of autism in Nagoya, Japan: a total population study. J. Aut. Dev. Dis. 1989(19(1):87-96.
66. Williams J., Higgins J., Brayne C. Systematic review of prevalence studies of autism spectrum disorders. Arch. Dis. Child. 2006;91(1):8–15.
67. Wing L., Gould J. Severe impairments of social interaction and associated abnormalities in children: Epidemiology and classification. J. Aut. Dev. Dis. 1979, 9:11-29.
68. Yazbak F. Autism seems to be increasing worldwide, if not in London. BMJ. 2004 January 24; 328(7433): 226–227.
69. Yeargin-Allsopp M., Rice C., Karapurkar T., Doemberg N., Boyle C., Murphy C. Prevalence of autism in a US metropolitan area. JAMA. 2003, 289(1); 49-55.
70. Zaroff C., Uhm S. Prevalence of autism spectrum disorders and influence of country of measurement and ethnicity. Soc. Psychiat. Psychiatr. Epidemiol. 2012 Mar;47(3):395-398.
К вопросу об освещении истории отечественной психиатрии
В трехтомнике Ю.А. Александровского «История отечественной психиатрии», изданном в 2013 г., помещена статья А.А. Портнова «Воспоминания о развитии отечественной психиатрии».
Эта публикация – не столько воспоминания, сколько весьма тенденциозная оценка деятельности ряда известных отечественных психиатров, также некоторых зарубежных ученых. Помимо отечественных психиатров упоминаются Крепелин, Блейлер, Альцгеймер, Ясперс, Вейтбрехт, Маньян, Анри Эй, некоторые другие. Все, что написано о зарубежных ученых, а также о психиатрах, работавших еще в дореволюционное время в России, конечно, не воспоминания, а оценка их личности и деятельности.
Только возмущение может вызвать то, что А.А. Портнов позволил себе написать о В.П. Сербском. Как известно, В.П. Сербский оставил руководство кафедрой психиатрии Московского университета в знак протеста против притеснения студенчества, как и большая группа других профессоров.
Этого выдающегося человека называли совестью русской психиатрии, восхищались его принципиальностью и прямотой. А.А. Портнов же утверждает, что В.П. Сербский просто использовал политическую ситуацию, чтобы подать в отставку. По мнению А.А. Портнова, все объяснялось недовольством сотрудников клиники тем как складывались отношения В.П. Сербского с одной из сотрудниц клиники. Достаточно прочитать любые воспоминания о Сербском и все, что было опубликовано в связи с его смертью, чтобы стало ясно – «воспоминания» А.А. Портнова – просто тенденциозное извращение фактов.
Столь же неприглядное впечатление производит то, что А.А. Портнов позволил себе написать об А.В. Снежневском. Оказывается, его докторская диссертация была утверждена только потому, что в процесс ее прохождения в ВАКе вмешался Д.Д. Федотов, занимавший ответственный пост в Министерстве здравоохранения. Вся многолетняя деятельность А.В. Снежневского в качестве директора института психиатрии квалифицируется как совершенно бесполезная, которая привела лишь к ничем не оправданным многомиллионным тратам бюджетных средств. А.В. Снежневский предстает не только как ничем не обогативший психиатрию деятель, но и как безнравственный человек, который в собственном рабочем кабинете повесил портрет своего учителя Т.И. Юдина (а должен был, по мнению А.А. Портнова, повесить другой портрет). Конечно, можно предъявлять претензии любому ученому, но не худо при этом помнить, что ты сам делал в наиболее трудное время и что поведение человека, особенно ответственного за большой коллектив в условиях авторитарного режима, должно оцениваться не по тому, что он не сделал, а по тому, что сумел сделать для науки и здравоохранения.
В воспоминаниях А.А. Портнова содержатся и просто выдумки. Якобы, к А.В. Снежневекому он обращался на «ты» и отказался от предложения возглавить отдел в институте психиатрии АМН СССР по идейным соображениям. На самом деле, ни о каком обращении на «ты» не могло быть и речи, равно как и о предложении возглавить отдел. А.В. Снежневский и его ближайшие помощники воспринимали А.А. Портнова как безответственного фантазера, склонного создавать широкомасштабные вербальные построения, не основанные на фактическом материале. Поэтому не без влияния А.В. Снежневского состоялся переезд А.А. Портнова из Москвы в Ленинград, где он заведовал кафедрой психиатрии.
Для всех психиатров, работавших в середине и во второй половине прошлого столетия, было ясно, что лидером отечественной психиатрии является по заслугам А.В. Снежневский. Стало общепризнанным, что по влиянию на отечественную психиатрию три имени стоят в одном ряду – С.С. Корсаков, П.Б. Ганнушкин, А.В. Снежневский. Не понимать этого не мог и А.А. Портнов. Почему же он позволил себе столь необъективную оценку А.В. Снежневского? Думаю, что в основе – чувство обиды, испытанное тогда, когда пришлось сменить Москву на Ленинград и расстаться с должностью заместителя директора института по научной работе.
В «воспоминаниях» отчетливо прослеживается стремление А.А. Портнова представить себя в качестве противника государственной политики во второй половине 20-го века в области психиатрии, в особенности в отношении персонального состава ведущих психиатров. Подчеркнуто осуждаются гонения и притеснения, которым подверглись многие известные психиатры, прежде всего с еврейскими фамилиями. Однако, в период расцвета государстенного антисемитизма именно А.А. Портнов писал о необходимости изменить состав руководства института им. Сербского, где директором работала Ц.М. Фейнберг, а сотрудниками были «ее одесские знакомые». Именно, имея в виду А.А. Портнова, один из психиатров цитировал известные строки Е.А. Евтушенко: «Профессор, ни я, ни мой друг не забыли, что в самое трудное время вы были не с теми, кто бился, а с теми, кто бил, и предали тех, кто талантливей был».
Есть в «воспоминаниях» и грубое нарушение врачебной этики. Ничего, кроме отвращения, не могут вызвать сведения о том, что Иванов-Смоленский страдал психическим заболеванием и лечился у известного психиатра К.A. Скворцова, а Шолохов лечился у психиатра Ю.С. Николаева.
Видимо, прав был А.В. Снежневский, когда избавился от А.А. Портнова. Работа А.А. Портнова в качестве директора Московского НИИ психиатрии большинством сотрудников института оценивалась и оценивается как наиболее мрачный период в истории этого учреждения. Причем с каждым годом ситуация в институте ухудшалась. Если предшественник А.А. Портнова – Дмитрий Дмитриевич Федотов – запомнился как человек, много сделавший для развития науки и для сотрудников, то период директорства А.А. Портнова – это непрекращающиеся склоки, интриги, гонения, притеснения. Периодически подвергались необоснованной критике и гонениям А.Г. Амбрумова («не так трактует самоубийства», «кто не хочет жить при социализме, пусть уходит из жизни»), Ю.С. Николаев («голодание может кое-что и дает, но сам он не очень психически здоров»), Г.Я. Авруцкий («слишком хитер и активен, науке ничего дать не может»), В.В. Бориневич («не надо оценивать деятельность больницы им. Ганнушкина по объективным показателям, это делается, чтобы снять меня с должности»). В результате была организована травля В.В. Бориневича с привлечением партийных инстанций и некоторых сотрудников Минздрава РСФСР. Изощренным способом травили участника Отечественной войны и одесского подполья, ученого, который много сделал для организации психиатрической помощи и внедрения доказательной медицины. В.В. Бориневич этого не выдержал, перенес инсульт и через некоторое время прекратил работать. Он сравнивал те издевательства, которые организовал А.А. Портнов, с тем, что ему пришлось пережить, когда был в румынском плену и гулаговском лагере.
Весь период деятельности А.А. Портнова на посту директора сопровождался нарастающим потоком обращений и жалоб, адресованных в различные инстанции, приездом многочисленных комиссий для проверки этих жалоб. А.А. Портнов не придумал ничего лучшего, чем объяснить многочисленные жалобы сионистским заговором, о чем и сообщил на заседании коллегии Минздрава РСФСР. В конце концов его сняли с работы как не справившегося со своими обязанностями. С приходом нового директора (В.В. Ковалева) все мгновенно изменилось. Кончились склоки, интриги, гонения, исчезли препятствия для нормальной научной работы.
В памяти сотрудников института А.А. Портнов остался человеком, весьма своеобразно относившимся к душевнобольным и их лечению. Это вытекало из никогда не скрывавшегося им представления о том, что шизофрения – это проявление естественного отбора, таким способом общество освобождается от психически неполноценных. Лица, совершившие суицидальную попытку, это по преимуществу те, кто не приемлет социалистический строй, не стоит их жалеть. А больные алкоголизмом – это неполноценные, ранняя смерть которых способствует оздоровлению общества. Поскольку докторская диссертация А.А. Портнова была посвящена алкоголизму, сотрудники института охотно цитировали известное двустишие: «Он взял от пьяниц все, что мог; пусть им теперь поможет бог».
Хочется поблагодарить Ю.А. Александровского за то, что он опубликовал «воспоминания» А.А. Портнова. Теперь каждому ясно, что стоят эти воспоминания и как следует относиться к их автору.
А.Г. Гофман
Российско-украинские психиатрические связи
Вышедшая в прошлом году монография Юрия Иосифовича Полищука и Дмитрия Дмитриевича Федотова (мл.) «Российско-украинские связи и сотрудничество в психиатрии XX столетия» (М., 2013), высоко актуальная и на тот момент, приобрела сейчас чрезвычайно важное, совершенно особенное значение.
Проблема обсуждаемых связей – достаточно давняя и нередкая. Например, как быть с польскими авторами? Ведь сколько времени Варшава была одной из губерний Российской империи, а основоположники Санкт-Петербургской психиатрической школы И.М.Балинский (1827-1902) и И.П.Мержеевский (1838-1908) – поляки. И ведь умнейший политический деятель царской России граф С.Ю.Витте писал, что идея о восстановлении польской государственности – полная утопия.
А как быть с Гоголем? Ведь не только сюжетная, но и культуральная ткань произведений первого периода его творчества, а главное, характерный юмор – украинские. Решение этих дилемм на поверхности: истина лежит в том, что есть, что мы видим, а не в наших нередко искусственных дилеммах, аналитически расчленяющих живую жизнь… Тогда мы увидим, а ярче всего это показал Андрей Белый, какая пропасть разделяет Гоголя первого и второго периодов.
Такое взаимообогащение культур уже в момент встречи служит даже глубоким откровениям для каждой из них. Конечно, наиболее ярко и разнообразно эта проблема межэтнических, межнациональных, межкультуральных связей разработана в отношении еврейской темы, что естественно для народа – вечно гонимого эмигранта-скитальца Агасфера. И только знакомство с этой темой позволяет наиболее полно и адекватно оценить многообразие разворачивающихся здесь горизонтов.
Отечественная психиатрия в отношении российско-украинских, как и прочих межнациональных связей, настолько единое целое, что разделение такого рода выглядит сейчас искусственным, а предпринятый труд почти непреодолимым. Границы внутри советской психиатрии проходили по линии разделения научных школ, а также конформности властному курсу, скрытая оппозиция которому существовала всегда.
В государственном масштабе можно говорить об особости Харьковской школы, вершиной которой была Харьковская психоневрологическая академия (1932-1937), объединившая в грандиозное до сих пор беспрецедентное целое силы ведущих профессионалов Харькова, Санкт-Петербурга и Москвы в лице В.П.Протопопова, Л.Л.Рохлина, Л.И.Смирнова, Ф.В.Бассина, Л.С.Выготского, А.Н.Леонтьева, А.Р.Лурия, К.И.Платонова и мн.др.
Поэтому монография авторов – только введение в тему, буквально требующую дальнейшей разработки, приглашение к дальнейшей работе. А пока это словарь-справочник, представляющий огромный массив сведений, четко рубрифицированный на данные:
— о российских психиатрах, приехавших работать на Украину;
— об украинских психиатрах, работавших в России;
— об их участии во всесоюзных съездах и конференциях;
— об участии украинских психиатров во всероссийских съездах и конференциях и
— российских психиатрах в украинских съездах и конференциях.
Монография содержит удобный словник, который нуждается в расширении. Не упомянуты такие известные специалисты как Самуил Иванович Штейнберг, Павел Иванович Якобий, Леонид Осипович Смирнов, Абрам Львович Эпштейн, Юрий Константинович Тарасов, Георгий Юрьевич Малис, Виктор Михайлович Шпак, Анатолий Иванович Корягин, Тарас Николаевич Дудко, Ада Лукмановна Максудова, Алексей Львович Гройсман и мн. др. Стоило бы включить и таких выдающихся психологов как Г.И.Челпанов (1862-1936) и Г.Г.Шпет (1879-1937), И.Н.Шпильрейн (1891-1937) и С.Г.Геллерштейн (1896-1967), А.В.Запорожец (1905-1981) и др.
В расширенном издании можно было бы указать и на профессиональные издания украинских психиатров, получившие широкое распространение в России, например, широко известные и неоднократно переиздававшиеся терминологические и эпонимические словари Вадима Моисеевича Блейхера (Киев).
В целую главу могли быть развёрнуты последние полторы страницы текста, посвященные созданию в 1991 г. ассоциации психиатров Украины и ее деятельности. Нельзя полностью согласиться с авторами и не выделить значительный вклад издательства «Сфера» (Киев), благодаря которому широкий круг российских психиатров получил возможность познакомиться в 1998-99 гг. с «Клинической психопатологией» Курта Шнайдера и «Шизофренией» Анри Эйя. Кстати, заслуга НПА России, что эти и другие книги этого издательства появились на русском языке, как языке общения всего региона Советского Союза. Мы во-время настояли на этом. Следовало бы обратить внимание на парадоксальную враждебность генерального секретаря АПУ Семена Глузмана и руководителя «Женевской инициативы в психиатрии» Роберта ван Ворена к НПА России, их активные наветы на организацию, с членами которой они все прошедшие четверть века должны были бы сотрудничать, как несомненными друзьями Украины и украинского правозащитного движения.
Стоило бы отметить и взаимные публикации наиболее значительных работ российских психиатров в украинских изданиях, а украинских – в российских. Так, «Независимый психиатрический журнал» опубликовал пленарные лекции Н.А.Маруты (Харьков) и О.С.Чабана (Киев) на IV Национальном конгрессе украинских психиатров (НПЖ, 2012, 4) и откликнулся на 100-летние юбилеи российско-украинских психиатров Я.П.Фрумкина и Л.Л.Рохлина (НПЖ, 2003,2), а также на годовщину Голодоморов (НПЖ, 2013, 3).
Наш журнал несколько раз публиковал впечатляющий отрывок из выступления известного юриста С.В.Полубинской на одном из съездов Американской психиатрической ассоциации, где обосновывалась предпочтительность предоставления американской помощи украинской, а не российской психиатрии, т.к. «украинские психиатры моложе и не имеют такого комплекса виновности, как российские». Такова была позиция официального представителя России: лишь бы не НПА.
В «Независимом психиатрическом журнале» описана красочная история приветствия первому Национальному конгрессу Украины в Харькове Ю.А.Александровского от РОП и Ю.С.Савенко от НПА России, почетный член которой знаменитый психиатр-правозащитник А.И.Корягин защитил свою кандидатскую диссертацию по психиатрии в Харькове.
На только что завершившемся в сентября XIV конгрессе Всемирной психиатрической ассоциации в Мадриде проф. В.Н.Краснов и проф. П.В.Морозов организовали симпозиумы с участием украинских психиатров, сопредседателями которых была главный психиатр Украины Н.А.Марута.
Эти и многие другие взаимосвязи, в том числе неформальные дружеские контакты, продолжающие связывать российских и украинских психиатров и других ученых и деятелей культуры, существенно обогащают разнообразие и неразделимость усилий российских и украинских представителей различных научных направлений.
Разразившиеся драматические события в Крыму и так. наз. Новороссии открывают принципиально новую страницу в отношениях Украины и России. Можно порадоваться разве только тому, что грязная информационная война, развернутая российским телевидением и mass-media, оставила наше профессиональное сообщество толерантным, однако все же пассивным, не в пример активной общественной позиции психиатров предреволюционной эпохи, особенно начиная с XX века. Очень немногих коллег мы встретили на марше мира в Москве 21 сентября 2014 г.
Все это делает еще более остро актуальным второе дополненное и расширенное издание этой нужной книги, которую следовало бы издать значительно большим тиражом, половину которого выслать на некоммерческой основе в Украину. Нельзя не выразить благодарность авторам этой монографии – Ю.И.Полищуку и Д.Д.Федотову – за предпринятый ими труд, взвешенность и выверенность оценок и широкий горизонт.
Ю.С.Савенко, выпускник Черновицкого государственного медицинского института 1961 г.
Еще дальше в советское прошлое
Ректор ГБОУ ВПО РНИМУ им. Н.И.Пирогова Минздрава России (так называется Российский медицинский университет) 15 октября 2014 года издал приказ, знаменующий еще одну, очередную в череде многих, степень возвращения в советское прошлое, когда право фактически сводилось к указам, приказам и инструкциям.
«Наркотики – безусловное зло, — пишет ректор, — в целях противодействия распространению и употребления наркотических средств, психотропных веществ и курительных смесей в Университете приказываю: 1) с 1 ноября 2014 г. приступить к проведению внезапных и тотальных обследований студентов ….; 2) при обнаружении в анализах….и 3) при отказе от сдачи анализов на предмет содержания наркотических веществ или их следов представлять данных студентов к отчислению из Университета».
Но что такое наркотик? Научные границы этого понятия давно размыты у нас ФСКН, которая не различает наркоманию, токсикоманию, эпизодическое употребление, традиционно-культуральное и лечебное употребление, что видно уже в этом приказе в упоминании «курительных смесей», а это – сущее раздолье для репрессий на ближайшее будущее, так как понятия «курительные смеси» в законодательстве нет, а незаконный оборот различных модификаций наркотических средств преследуется по действующему законодательству как их аналоги и производные. Так что под курительными смесями можно понимать все что угодно.
К чему это ведет? Мы помним, что «религия – опиум для народа», а сейчас так открыто называют демократию и права человека. Мол, это хитрые приемы американских спецслужб для разложения нашего общества. Еще 20 лет назад Центр им. Сербского возглавил кампанию закрытия новых религиозных организаций под фальшивым предлогом «принесения грубого вреда психическому здоровью и деформации личности», с приравниванием притяжения прихожан к своим организациям к наркотической зависимости – «сектомании». За этим стоит признание, что психическое здоровье в традиционно государственном понимании – это единомыслие и единодушие.
Это — по существу, а по форме – приказ ректора нарушает современное отечественное законодательство.
Приказом Минобрнауки России от 16.06.2014 № 658 утвержден Порядок проведения социально-психологического тестирования обучающихся достигших возраста 15 лет только при наличии их информированного согласия в письменной форме об участии в тестировании. Руководитель образовательной организации должен обеспечить соблюдение конфиденциальности при проведении тестирования и хранении его результатов в течение года. Каждый обучающийся имеет право в любое время отказаться от тестирования.
По мнению специалистов НПА России, приказ ректора противоречит требованиям ст. 13 и 20 Федерального закона от 21 ноября 2011 г. № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации», п.15.1 ст.26 Федерального закона от 29 декабря 2012 г. № 273-ФЗ «Об образовании в Российской Федерации» и ст.53.4 Федерального закона от 8 января 1998 г. № 3-ФЗ «О наркотических средствах и психотропных веществах».
Приказ ректора ГБОУ ВПО РНИМИ им. Н.И.Пирогова Минздрава России А.Г.Камкина от 15.10.2014 № 275-рук. должен быть отозван, как противоречащий законодательству, или может быть обжалован в суд лицами, к которым он будет применен.
Ю.С.Савенко
По поводу статьи «О некоторых проблемах отечественной наркологии» (НПЖ №3/2014)
В первую очередь хочется отметить, что содержание статьи не ограничивается только рамками своего названия, нацеливающего лишь на «некоторые проблемы наркологии», а отражает в целом, что важно, чрезвычайно серьезную, можно сказать, критическую ситуацию в нашей стране, обусловленную потреблением ПАВ большими и разными контингентами населения. При этом в статье высвечивается ряд вопросов дискуссионного характера, на которых бы хотелось остановиться.
Так, авторы придерживаются широко распространенного, почти аксиоматичного мнения об отсутствии критики у лиц, страдающих алкоголизмом: «Даже если бы чудом удалось добиться проявления критики к заболеванию хотя бы у части больных…». Однако чаще всего это не истинное ее отсутствие, а нежелание признаться в своих проблемах, афишировать их. В пользу данного утверждения говорит тот факт, что немалое число больных самостоятельно обращаются за помощью при анонимности ее оказания. Больше того, сами авторы подтверждают нашу позицию, объясняя «некритичность» больных боязнью огласки, а нередко и лишением гражданских прав: «… регистрация в наркологическом диспансере (кабинете) означает, что будет установлен диагноз, наличие которого явится непреодолимым препятствием для устройства на работу в ряд учреждений, а также для вождения автомобиля, пользования охотничьим оружием».
В статье утверждается «целесообразность» в «небольшой» части случаев недобровольной (принудительной) госпитализации и проведения принудительного лечения больных алкоголизмом. Подобная «целесообразность» просматривается в позиции авторов и в отношении наркозависимых, однако ее сдерживают «экономические соображения». Кстати, не только авторы статьи ратуют за принудительное лечение больных зависимостями. Видимо, всем им не известен опыт такого «лечения» в ЛТП (для непосвященных — лечебно-трудовых профилакториях, закрытых в 80-х годах прошлого века), за возрождение которых высказываются некоторые государственные мужи. «Эффективность» этих учреждений была убедительно показана в одном из докладов на Всесоюзной конференции по наркологии в г. Душанбе в 1976 г. Авторы доклада установили, что половина освободившихся из пребывавших в ЛТП в течение года – двух лет на принудительном лечении по решению суда, при выходе из ЛТП напивались уже в течение первых суток.
Авторы статьи называют и показания к проведению принудительного лечения. «Это касается в первую очередь больных со злокачественным, безремиссионным течением заболевания, сопровождающимся психическими, неврологическими и общесоматическими заболеваниями, неправильным поведением (опасным для себя и окружающих)». Заметим, что данные случаи, скорее всего, относятся к сочетанным (коморбидным) видам психической патологии, которая протекает более тяжело, чем мононозологические формы зависимости, и требует особой терапевтической тактики. Так, еще С.С.Корсаков указывал на частое развитие алкоголизма на фоне других психических заболеваний, а Е.Блейлер считал, что многие больные алкоголизмом страдают шизофренией. Отметим также, что сочетание болезней зависимости с другими психическими заболеваниями нашло отражение в большом числе работ последних лет. При этом по оценкам ряда авторов доля пациентов с такого рода сочетаниями в разных подразделениях наркологической службы составляет от 20 до 75%.
Категорически нельзя согласиться с предложениями авторов статьи о том, что постепенное сокращение производства алкоголя «могло бы резко изменить ситуацию», причем «это потребует введение талонной системы». Разъяснение для тех, кто не знает или не помнит результатов подобных мер, предпринимавшихся «партией и правительством» в 80-е годы прошлого века – многосотметровые очереди по «отовариванию» талонов на спиртное, нередко со скандалами и драками, и, самое главное, молниеносный рост числа потребителей наркотиков и интоксикантов. Среди последних – широкий спектр «товаров бытовой химии» (стеклоочистители, антистатики, стиральные порошки, больше того – хлорофос и дихлофос).
Не может не вызвать удивления тот факт, что среди основных аргументов против заместительной терапии при наркоманиях авторы статьи выдвигают «невероятные масштабы коррупции». В таком случае следует вообще запретить многие виды деятельности, в частности — врачебную, так как в общественном мнении врачи считаются в нашей стране чуть ли не главными коррупционерами.
В статье встречаются и тривиальные предложения, звучащие много лет и не дающие какого-либо эффекта. В том числе «пропаганда здорового образа жизни», « разъяснительная работа».
Заметное место в статье отводится аргументации необходимости разработки законодательной базы, которая бы способствовала решению многих наркологических вопросов. Соглашаясь с этим положением, добавим, что главное в решении рассматриваемой сложнейшей проблемы – создание здорового социума. Но это уже не компетенция наркологии.
Б.Н.Пивень
XVI Конгресс ВПА в Мадриде
14-18 сентября в Мадриде состоялся XVI конгресс Всемирной психиатрической ассоциации, основной темой которого было «Главная цель – доступность, качество и гуманность помощи». Такие конгрессы, проводимые один раз в три года, — центральное событие в международной психиатрической жизни, поскольку на них подводится итог предыдущей деятельности, утверждаются планы на будущее и выбираются новые члены руководства.
На сегодняшний день в рядах Всемирной психиатрической ассоциации насчитывается 138 психиатрических обществ из 118 стран мира, поскольку в некоторых странах членами ВПА являются сразу несколько обществ. На Конгресс приехали представители 77 психиатрических обществ.
XVI конгресс во многом значительно отличался от конгресса, в котором мы принимали здесь участие 18 лет назад в 1996 г. Все стало будничнее, скромнее, прагматичнее, но больше всего изменилась Генеральная Ассамблея. Тогда она длилась с утра до 3-х ночи, с величайшим тщанием не просто соблюдения протокола, а по существу разбираемых вопросов. Теперь же хватило 5 часов, в три раза меньше, иные отчетные доклады не зачитывались со ссылкой на опубликованный текст, который мало кто успел прочесть. Все явственным образом формализовалось и обюрократилось.
И все же, каковы успехи ВПА за прошедшие три года? В соответствии с основной целью – утверждать высокие стандарты качества психиатрической помощи, обучения и исследований, было проведено 195 научных конгрессов и конференций – больше чем когда-либо прежде, организовано 181 совместное мероприятие с обществами-членами, особенно много в Южной Европе и Северной Африке. Официальный журнал ВПА «Всемирная психиатрия», главным редактором которого вот уже много лет является бывший президент ВПА проф. Марио Май, повысил свой статус и занял четвертую строчку в рейтинге психиатрических журналов, сразу вслед за «Американским психиатрическим журналом», опередив всемирно известную «Биологическую психиатрию». Помимо бумажной версии, он публикуется на официальном сайте ВПА и переводится на 7 языков, включая русский. Динамично развивается сайт ВПА, его ежедневно посещает 236 человек, и число это продолжает расти. Он превратился в хороший информационно-справочный ресурс для психиатров всего мира. ВПА тесно сотрудничает с Всемирной организацией здравоохранения и существенно продвинулась в разработке новой международной классификации болезней, которая быстрыми темпами близится к своему завершению, несмотря на серьёзную критику многих, в том числе российских, психиатров. Накануне Конгресса прошло двухдневное заседание рабочей группы Всемирной организации здравоохранения по обсуждению МКБ-11, в котором от России участвовали проф. В.Н.Краснов и М.А.Кулыгина.
Однако, финансовое положение Всемирной психиатрической ассоциации серьезно пошатнулось за последние три года и вызывает большую озабоченность. Дефицит бюджета составил почти 312 тыс. долларов, и относительно устойчивое финансовое положение определяется исключительно большими доходами прошлых финансовых периодов. Ежегодные взносы обществ-членов покрывают лишь 22-42% расходов ВПА1 а доходы от проведения научных конгрессов и конференций упали с 1,082,266 долларов в 2011 году до 50,318 и 28,819 долларов в 2012 и 2013 годах, соответственно. В 2011-2014 гг. не было существенных инвестиций в программы ВПА. По мнению секретаря по финансам проф. Акияма из Японии, если эта тенденция не будет переломлена, меньше чем через 10 лет ВПА может стать банкротом.
Открытое письмо НПА России, за направление которого ее президент был осужден Этической комиссией РОП, о 20-летнем неисполнении 38-й статьи закона о психиатрической помощи, а также о прецедентном деле Михаила Косенко, обсуждалось Этическим комитетом ВПА, о чем было сказано в опубликованном докладе. В соответствии с новым бюрократическим стилем, обсуждения на Генеральной ассамблее не предполагалось, ограничились запросом дополнительной информации. Представитель НПА России Л.Н.Виноградова под занавес Генеральной Ассамблеи сумела преодолеть неудовольствие председательствующего проф. Педро Руиса в связи с нарушением запланированного безмятежного хода событий и сообщила присутствующим о реальном положении дел, как в отношении ст. 38 закона о психиатрической помощи, так и дела Михаила Косенко. Решение этих вопросов ограничилось полумерами, но подтвердило правоту НПА относительно необоснованности назначения Косенко стационарного принудительного лечения. Л.Н.Виноградова выразила также озабоченность состоянием судебно-психиатрических экспертиз в России.
Мы полагаем, что Открытое письмо НПА России во Всемирную психиатрическую ассоциацию сыграло свою положительную роль и в создании Службы защиты прав пациентов, находящихся в психиатрических стационарах, которое наконец-то сдвинулось с мертвой точки, и в освобождении Михаила Косенко. Однако Этическая комиссия РОП, чуткая к запросам политической злобы дня, сочла это письмо «непатриотичным», путая понятия патриотизма и верноподданичества.
Одним из проявлений реального патриотизма было бы достойное для такой державы как Россия число голосов на Генеральной Ассамблее. Но удивительным образом РОП, числя в своих рядах чуть ли не всех психиатров России, платит только за 11 голосов, столько же, сколько Литва. Для сравнения Израиль имеет 14 голосов, Сербия 16. Максимальное число голосов для отдельных обществ – 40. Столько имеют Германия. Япония, Великобритания и США. Но если обществ несколько, то голосов может быть больше. В результате, пять французских обществ имеют 59 голосов, два индийских – 48, три бразильских – 44, два итальянских – 43, два турецких – 39 и т.д. НПА России имеет семь голосов, столько же, сколько Пакистан или Португалия. Вместе с РОП (11+7) это на уровне Австрии, Чехии, Польши, Дании и Финляндии, у которых по 17 голосов. Даже небольшие страны, имеют больше: например, Нидерланды — 32, Норвегия – 23 голоса. Впрочем, Украина имеет всего четыре голоса, причем Ассоциация психиатров Украины (АПУ, Киев) удивительным образом все последние годы вообще не представлена на Генеральной Ассамблее.
Имея большое количество голосов, Россия могла бы больше влиять на политику Всемирной психиатрической ассоциации, принимать более активное участие в выборах ее руководства. К нашему удовлетворению, предстоящим президентом ВПА, который через три года станет действующим президентом, была выбрана проф. Хелен Херман (Helen Herrman) из Австралии, значительно опередившая своих конкурентов. Генеральным секретарем стал проф. Рой Абрахам Калливайялил из Индии (Roy Abraham Kallivayalil). С оглушительным превосходством (почти в 4 раза!) секретарем по финансам был ибран Армен Сагоян из Армении, а зональным представителем в ВПА по региону Восточной Европы (10 зона) очередной раз стал проф. П.В.Морозов, доказавший за прошедшие три года свои выдающиеся менеджерские способности и проделавший огромную работу по укреплению связей между психиатрическими обществами нашей зоны.
Им лично и с его участием на конгрессе было организовано три симпозиума: «Психическое здоровье в Восточной Европе», «Обучение молодых психиатров в Восточной Европе» и «Психиатрия в Восточной Европе: проблемы и перспективы» с участием представителей Азербайджана, Армении, Беларуси, Грузии, Казахстана, Киргизии, Молдовы, Узбекистана и Украины. Будем надеяться, что профессиональные связи между нашими странами продолжат расширяться.
Российских психиатров на Конгрессе было довольно много. От НПА России нами было зачитано два доклада: о неопозитивистской парадигме, которой соответствуют обе новые классификации психических расстройств, и о пользе анализа индивидуальных случаев — на примере М.Косенко, беспомощная СПЭ которого была поставлена вне критики, знаменуя возвращение советского стиля.
Проф. Н.Г.Незнанов совместно с А.Г.Васильевой представил доклад «Агрессивные феномены при психических и соматических расстройствах». Проф. А.Ф.Изнак организовал симпозиум, посвященный нейрофизиологическим аспектам расстройств аутистического спектра.
Проф. В.Н.Краснов и М.А. Кулыгина провели симпозиум «Долговременные интегративные подходы к психиатрической помощи: российский опыт»), а проф. Краснов, как президент Психиатрической ассоциации Восточной Европы и Балкан, организовал и принял участие еще в двух симпозиумах – «Мульдисциплинарные профилактические подходы к психиатрической помощи в Восточной Европе» и «Обеспечение психиатрической помощи в ситуациях кризисов и катастроф: уроки Восточной Европы и Балкан».
Характерно, что первая и центральная президентская сессия, под председательством проф. Педро Руиса и проф. Ахмеда Окаши, была посвящена проблемам этики (при психофармакотерапии, пограничной психиатрии, вызовам XXI века, деятельности этических комитетов) и что на ней никого из российских психиатров не было. На других президентских сессиях обсуждались DSM-V, психическое здоровье женщин. А также организация международных конгрессов. Как обычно, грандиозное количество всевозможных сессий, симпозиумов, ворк-шопов касались необозримого здесь числа проблем.
Следующий конгресс намечено провести через три года в Берлине.
1Членские взносы для России в 2014 г. были повышены в связи с тем, что Всемирный банк перевел Россию в категорию стран с доходом выше среднего.
Контроль за оказанием медицинской помощи в местах принудительного содержания: возможности общественных наблюдательных комиссий
В настоящее время НПА России работает по проекту «Мониторинг оказания медицинской помощи в местах принудительного содержания», который стартовал 1 января 2014 г. в рамках совместного проекта Уполномоченного по правам человека в РФ и Совета Европы, направленного на повышение потенциала российских общественных наблюдательных комиссий. Проект финансируется Европейским Союзом при участии Трастового фонда Совет Европы «Права человека», Министерства иностранных дел Дании и банка ВТБ 24.
Оказание медицинской помощи лицам, содержащимся в местах лишения свободы, остается одним из самых проблемных аспектов деятельности российской уголовно-исполнительной системы: заключенные не получают необходимой им медицинской помощи, их жалобы игнорируются, лечение всех болезней осуществляется стандартным минимальным набором препаратов, имеются случаи смертей в связи с неоказанием медицинской помощи (наиболее известный случай – гибель 37-летнего юриста Сергея Магнитского). Между тем, лишение свободы само по себе является наказанием и не лишает человека других прав, в частности права на жизнь и здоровье, гарантированных Европейской конвенцией о правах человека и фундаментальных свободах. Федеральная служба исполнения наказаний пытается решить эту проблему, однако начатая три года назад реформа медицинской службы ФСИН пока не принесла ощутимых результатов.
Одна из важных задач проекта – привести уровень оказания медицинских услуг подследственным, обвиняемым и осужденным в соответствие с российскими и международными стандартами, снизить уровень необоснованной смертности в местах лишения свободы и предотвратить нахождение в заключении лиц, которые по состоянию здоровья не могут отбывать дальнейшее наказание, в том числе лиц с психическими расстройствами.
С этой целью НПА России планирует провести силами общественных наблюдательных комиссий масштабный мониторинг оказания медицинской помощи в местах принудительного содержания разных регионов страны, обсудить его результаты с руководством ФСИН и разработать предложения по улучшению работы службы. При этом следует иметь в виду, что согласно новому закону об общественном контроле психиатрические больницы также являются объектами общественного контроля, так что в перспективе их будут посещать члены ОНК для контроля за соблюдением прав человека.
25-26 октября 2014 года в Москве, в гостинице «Вега-Измайлово», в рамках проекта «Мониторинг оказания медицинской помощи в местах принудительного содержания» состоялся семинар для членов ОНК России под названием «Оказание медицинской помощи в местах принудительного содержания: возможности контроля со стороны ОНК».
В семинаре приняли участие около 40 человек из 17 регионов страны. Это второй семинар по данной теме, и на него были приглашены те, кто уже проходил обучение международным и российским стандартам контроля медицинской службы во ФСИН в апреле 2014 г. Так что аудитория собралась подготовленная и хорошо мотивированная.
 Присутствующий на семинаре зам. начальника Управления организации медико-санитарного обеспечения ФСИН России Сергей Вячеславович Смирнов выступил с презентацией «Современное состояние медико-санитарной службы ФСИН России: первые результаты и перспективы реформы. Возможности соблюдения российских стандартов». В своем выступлении он нарисовал широкую панораму состояния медицинской службы ФСИН на сегодняшний день, рассказал о тех успехах, которых удалось добиться: так, в некоторых регионах тюремные больницы имеют современное оборудование и высококвалифицированный персонал и могут обеспечить более высокий уровень помощи, чем гражданские больницы; тюремная медицина начала более тесно сотрудничать с гражданской, наметилась тенденция к снижению уровня смертности. Среди заболеваний, являющихся причиной смерти, на первом месте, инфекционная патология (число ВИЧ инфицированных в МПС в 30 раз превосходит аналогичный показатель в гражданском обществе), затем, заболевания сердечно-сосудистой системы, далее травмы/отравления/суицид, онкологические заболевания и туберкулез. 18% заключенных страдают психическими расстройствами и патологической зависимостью от алкоголя и наркотиков. 10% смертей происходят от различного рода несчастных случаев и применения насилия. С.В.Смирнов отметил, что сегодня в пенитенциарной медицине работают 25 тыс. врачей, из них 26% — по совместительству. Если учесть, что медицинская служба ФСИН финансируется лишь на 39% от необходимого, понятно, что они работают в очень непростых условиях и постоянно испытывают большой груз ответственности лежащей на них.
Присутствующий на семинаре зам. начальника Управления организации медико-санитарного обеспечения ФСИН России Сергей Вячеславович Смирнов выступил с презентацией «Современное состояние медико-санитарной службы ФСИН России: первые результаты и перспективы реформы. Возможности соблюдения российских стандартов». В своем выступлении он нарисовал широкую панораму состояния медицинской службы ФСИН на сегодняшний день, рассказал о тех успехах, которых удалось добиться: так, в некоторых регионах тюремные больницы имеют современное оборудование и высококвалифицированный персонал и могут обеспечить более высокий уровень помощи, чем гражданские больницы; тюремная медицина начала более тесно сотрудничать с гражданской, наметилась тенденция к снижению уровня смертности. Среди заболеваний, являющихся причиной смерти, на первом месте, инфекционная патология (число ВИЧ инфицированных в МПС в 30 раз превосходит аналогичный показатель в гражданском обществе), затем, заболевания сердечно-сосудистой системы, далее травмы/отравления/суицид, онкологические заболевания и туберкулез. 18% заключенных страдают психическими расстройствами и патологической зависимостью от алкоголя и наркотиков. 10% смертей происходят от различного рода несчастных случаев и применения насилия. С.В.Смирнов отметил, что сегодня в пенитенциарной медицине работают 25 тыс. врачей, из них 26% — по совместительству. Если учесть, что медицинская служба ФСИН финансируется лишь на 39% от необходимого, понятно, что они работают в очень непростых условиях и постоянно испытывают большой груз ответственности лежащей на них.
Модераторы дискуссии директор Российского проекта ОНК Валентин Гефтер и медицинский эксперт проекта Александр Гончаренко, а также участники семинара задали много вопросов и высказали свои предложения по решению некоторых проблем. С.В.Смирнов отметил конструктивный характер дискуссии и выразил готовность к продолжению сотрудничества.
Команда тренеров из Йошкар-Олы — Ирина Протасова, Сергей Подузов и Николай Гусаков – провели интерактивное практическое занятие по правовым основам мониторинга и особенностям его проведения: как представить цели и задачи мониторинга, как вести переговоры с администрацией, как распределить обязанности в команде и строить отношения с сотрудниками и осужденными. Психолог и специалист по конфликтологии Николай Гусаков в живой экспрессивной манере показал присутствующим, как можно преодолевать имеющиеся стереотипы общения, сопротивление и закрытость.
Патриарх движения по общественному контролю МПС, много лет занимающийся проблемами пенитенциарной медицины, Валерий Борщев поделился своими предложениями по реформированию медицинской службы ФСИН, обосновал необходимость контроля со стороны гражданской медицины. Однако, прозвучали и другие предложения. В частности, член ОНК Ивановской области, медицинский эксперт проекта Михаил Денисов предложил совершенствовать тюремную медицину, которая является более контролируемой чем гражданская и может иметь некоторые преимущества в организации, повышать профессиональный уровень работающих в ней сотрудников, а главное – добиться того, чтобы в ситуации двойной лояльности клятва врача превалировала над обязанностями сотрудника пенитенциарного учреждения.
Эксперт Совета Европы Джордже Алимпиевича дал обзор работы Европейского комитета против пыток и национального превентивного механизма на примере Сербии по наблюдению за ситуацией с оказанием медицинской помощи в МПС. Он подчеркнул, что НПМ – это механизм превенции, он работает в проактивной манере, его задача – изучать и анализировать ситуацию, разрабатывать меры по предотвращению ненадлежащего обращения, а не работа с отдельными случаями, которые могут служить лишь иллюстрацией их выводов. Он также обратил внимание на то, что для сохранения здоровья в МПС большую роль играют условия содержания, поэтому нужно обязательно фиксировать такие вещи как размер и освещенность камер, чистота воздуха, качество питания, возможность активности на свежем воздухе и т.п.
Правовой эксперт проект Надежда Раднаева напомнила присутствующим о тех международных и российских нормативно-правовых актах, которые регулируют оказание медицинской помощи в местах принудительного содержания, а также рассказала о нескольких вопиющих случаях нарушения прав инвалидов. Она сообщила также, что в рамках проекта подготовлена отдельная брошюра «Международные стандарты оказания медицинской помощи в МПС» и практическое руководство «Освобождение тяжелобольных заключенных: как действовать членам ОНК».
Значительная части времени на семинаре была посвящена практической работе с модулем, разработанным медицинским экспертом проекта, кандидатом мед. наук Александром Гончаренко. Первый вариант модуля для контроля за доступностью и своевременностью медицинской помощи в МПС был представлен на предыдущем семинаре, а здесь участники получили навыки практической работы с модифицированным вариантом, который уже прошел апробирование в Алтайском крае: А.И.Гончаренко совместно с членом ОНК Алтайского края Н.В.Воскобоевой провели испытание модуля и рассказали присутствующим о первом опыте его использования. В результате детального обсуждения удалось снять основные вопросы, развеять сомнения относительно усложнённости модуля и т.п. Были рассмотрены все практические вопросы, необходимые для работы: какие документы запросить, как это делать, с кем беседовать, как проводить опрос заключенных, как анализировать медицинские документы, как представлять результаты и т.п.
Выступая с дополнениями к медицинскому модулю, эксперт проекта Михаил Денисов рассказал о своем видении мониторинга и выразил мнение о необходимости проведения анонимного анкетирования лиц, находящихся в МПС, по вопросу о качестве оказываемых медицинских услуг.
В заключение директор проекта Любовь Виноградова, сообщила присутствующим, что в ближайшее время будут проведены переговоры с руководством ФСИН относительно форм их участия в мониторинге, поскольку от этого зависит, в каком объеме будет предоставлена информация по первому блоку модуля, который заполняется сотрудниками медицинской службы ФИН. В любом случае, согласованный мониторинг стартует в начале 2015 г., а в ближайшее время участники семинара могут поработать с модулем в рамках своих полномочий, взвесить свои возможности, приобрести первый практический опыт. Решено создать специальную интернет-площадку для обсуждения работы с модулем, где члены ОНК смогут задавать вопросы экспертам, поделиться первым опытом применения модуля.
Семинар прошел в атмосфере конструктивного диалога между экспертами и членами ОНК регионов, способствовал пониманию необходимости проведения мониторинга по единой схеме и важности его результатов. Организация медицинской помощи и охрана здоровья в МПС – это обеспечение фундаментального права человека на жизнь и свободу от ненадлежащего обращения и прямая обязанность государства. Обязанность членов ОНК – следить за исполнением этой обязанности.
Снова: «карательной психиатрии не было» и: «она должна быть»
10 ноября1 на Общественном российском телевидении состоялся круглый стол, запланированный по проблеме карательной психиатрии. Это тема, которой наша ассоциация занимается профессионально уже четверть века, более того, приоритеты деятельности которой основаны на противодействии самой возможности повторения такого рода использования психиатрии.
Я рекомендовал устроителям пригласить директора Центра им. Сербского проф. З.И.Кекелидзе и ведущих правозащитников. К сожалению, проф. Кекелидзе избегает очных дискуссий. Не пришел он и на этот раз. «Карательной психиатрии никогда не было», — заявил заменивший его проф. Ф.В.Кондратьев, кстати, причастный к этому в прошлом. И ведущий свел обсуждение к недобровольным мерам в отношении психически больных и продемонстрировал на экране ответы москвичей на эту тему. Как быть, например, с теми, кто содержит по дюжине кошек, отравляющих существование соседям? В результате, вместо проблемы «карательная психиатрия», как она широко и давно фигурирует в общественном сознании, обсуждение свелось к экспрессивным напористым атакам Антона Цветкова на закон о психиатрической помощи, который совершенно недостаточно, по его мнению, защищает права граждан от психически больных («Я бы их всех госпитализировал»), но который, как тут же выяснилось, он не знает. Присутствующим — В.Я.Евтушенко, Б.А.Казаковцеву, В.М.Гефтеру2 и мне — пришлось разъяснять, что в законе все прописано достаточно полно и в соответствии с международными нормами.
Соблюдение прав психически больных и прав здоровых людей – настолько неравновесные сферы, что аффектация А.Цветкова и его выпады в адрес закона были совершенно неуместны. Никто из опрошенных москвичей не выражался так репрессивно. А ведь Цветков – это новый председатель Московской ОНК (см. НПЖ 2014, 1, 90 – «Выхолащивание общественного контроля»), призванный самим свои положением защищать права заключенных, инвалидов, психически больных. Довольно странно, когда в роли официального защитника прав человека уязвимых меньшинств выступает человек, который, наоборот, защищает от них права большинства. Но оказывается, Цветков еще и председатель Союза офицеров, и председатель комиссии по общественной безопасности Общественной Палаты, которая занимается всеми ОНК. Вряд ли продуктивно, чтобы эти противоположные роли выполнялись одним и тем же лицом. Особенно мрачно, что Цветов среди нас был единственным представителем нового молодого поколения.
Это напомнило нам ситуацию, когда сотрудник Генеральной прокуратуры РФ на одном из обсуждений, снисходительно относясь к правозащитной деятельности, советовал нам идти помогать прокурорам, для которых, как известно, характерен по большей части приоритет интересов власти, а не общества.
Когда речь зашла о неисполнении в течение уже 20 лет статьи закона о создании независимой от органов здравоохранения службы защиты прав пациентов психиатрических стационаров, т.е. государственного контроля, как гарантии исполнения всего закона для таких больных, опять прозвучал голос проф. Кондратьева: «И не нужна такая служба».
Из-за ограниченного числа случаев тяжелых преступлений, совершаемых отдельными психически больными в состоянии психоза, не должны страдать все психически больные, так же как из-за отдельных умельцев, превращающих ходовые лекарства и пищевые продукты в наркотики и бомбы, не должно страдать все население, что стало обычной практикой ФСКН, пухнущей по законам Паркинсона.
Ю.С.Савенко
1 Демонстрация на ТВ прошла 12 ноября
2 Валентин Михайлович Гефтер – директор Института прав человека, Валерий Яковлевич Евтушенко – председатель Общества психиатров и наркологов Московской области, Борис Алексеевич Казаковцев – руководитель отдела Центра им. Сербского
Ганс Магнус Энценсбергер – Стихи: Защита волков от овец
Ганс Магнус Энценбергер (1929) – выдающийся немецкий поэт и публицист поколения «обожженного войной», оригинальный продолжатель брехтовской традиции, ставший вдохновителем движения «новых левых» в Германии, построил свой первый сборник стихов «Защита волков» как последовательное, с развитием критического взгляда, крушение иллюзорной гармонии общества потребления. Из трех разделов этого сборника — «Приятные стихи», «Печальные стихи» и «Злые стихи» — мы воспроизводим самое знаменитое, где с огромной художественной силой выражено страстное негодование тупой покорностью верноподданного обывателя, в котором нет готовности противостоять третьей мировой войне, в котором дремлет и погромщик, и нацист. Бездуховность и «бегство за успехом» делают его легкой добычей «индустрии сознания» государственной пропаганды.
Поэт выступает против любого насилия, милитаризма, реваншизма, «чрезвычайных законов». В своей знаменитой речи, отказываясь от премии Георга Бюхнера в 1963 году, он говорит: «Если что-то в эту эпоху и может помочь нам, то это не насилие … Свобода нужна для того, чтобы помогать несвободным, или эта свобода немногого стоит…». С 1965 года он издает журнал «Курсбух» и делается идеологом движения «новых левых». Два его лейтмотива – это вина цивилизованных народов в эксплуатации отсталых и провозглашение двигателем революционного процесса простых людей, которые не нуждаются для успеха ни в какой организации. Их активность, их изобретательность, способность к выживанию связаны попросту с тем, что им не остается другого выхода.
Защита волков от овец
Что: прикажете коршуну жрать незабудки?
Шакалу сделаться кроликом?
Или, по-вашему, волк
сам себе добровольно
выдернуть должен клыки?
Чем вам не нравятся правые?
Чем не нравятся левые?
Отчего с таким изумлением
вы, как кретины,
уставились в телевизионный экран!
Ах, вы узрели неправду
в очередной передаче!
Но кто же тогда нашивает
на генеральские брюки
кровавые ленты лампасов?
Кто преподносит барышнику
жертвенного каплуна?
Кто, заходясь от гордости,
украшает свое урчащее брюхо,
уютно урчащий пупок
крестом с дубовыми листьями?
Кто берет чаевые —
извечные тридцать сребреников
(по курсу западной марки)
за сокрытье злодейства?!
В нынешнем мире
воров меньше, чем обворованных.
Кто рукоплещет взломщикам?
Кто возводит убийц в почетные граждане?
Кто исступленно жаждет,
чтобы его околпачили
и обобрали, как следует?
Вот вам зеркало: гляньте,
узнайте самих себя,
робких,
страшащихся грубой суровости правды,
неумолимости знанья,
передоверивших право на бессмертную мысль
стае волков!
Вденьте в ноздрю кольцо —
вот для вас лучшее украшенье!
Нет такой глупости,
которую вы бы не слопали,
самый дешевый обман
способен вас тут же утешить,
самое мерзкое рабство
примете вы за свободу.
Жабоподобные овцы,
как вы друг с другом грызетесь,
как вы друг друга морочите!
Братство царит средь волков,
в крепко сколоченных стаях.
Слава разбойникам!
Вы же,
когда вас хотят изнасиловать,
лениво ложитесь
на постель послушания.
Скуля,
вы по-прежнему лжете:
вам нравится быть растерзанными.
Нет, вы не измените мир.
(Перевод Льва Гинзбурга)
Наблюдение за сменой функциональных элит
Этот вкрадчивый звук,
днем и ночью кто-то скребется,
когтями, ногтями и рук и ног –
это кто-то цепляется,
карабкается, ползет, это те,
кто, затаивая дыхание,
вверх торопятся, вверх,
и все выше, исполнены страха,
страха, что песчаный склон
под их ногтями подастся,
так что вспять, туда,
откуда они явились, рухнут,
и тут же, чем больше они, паникуя,
как только рыхлая почва
осядет, провалится, всё,
что они ниже себя полагали,
будут топтать,
тем глубже, неудержимей
их падение вниз
Из эссе «Перспективы гражданской войны»
с комментариями Каролы Госфельд
«Гражданскую войну ведут не террористы и сотрудники спецслужб, не мафиози и бритоголовые, не банды, торгующие наркотиками, и эскадроны смерти, а ничем не приметные граждане, которые в одночасье превращаются в хулиганов, поджигателей и серийных убийц. Мы предаёмся иллюзии, полагая, что в стране царит мир, если мы можем по утрам ходить за булочками к завтраку, не боясь выстрелов из засады».
Как отмечает Энценсбергер, примечательно, что разобщённость общества значительно усилилась после того, как мир перестал быть биполярныv, то есть после краха коммунизма.
««Холодная война» была своего рода … консолидацией нашего общества… 40-летний бум, невероятная интенсивность развития. Однако появляется опасность, что люди начинают считать подобное состояние чем-то само собой разумеющимся».
Энценсбергер указывает на то, что сегодня насилие больше не требует никакого идеологического обоснования.
«Раньше насилие было в высшей степени централизованным. Самыми большими преступлениями были преступления государства, то есть их инициатором было государство. Так что государство можно назвать самым большим преступником 20 века. Центральная власть всегда искала для себя законное основание в форме идеологий. Таким образом, появлялась возможность сфокусировать и целенаправленно использовать деструктивную энергию и агрессивность людей. Для мобилизации людей, нужны были обоснования. Они могли носить религиозный, политический или какой-нибудь другой характер. Главное, однако, то, что раньше какое-то оправдание считалось обязательным. Сегодня ситуация иная. Доверие к центральной власти упало до нуля. Да и власть не испытывает никакой потребности в том, чтобы найти для себя какое-то законное основание».
«Тот, кто, будучи ребёнком, пережил бомбёжки, крах целого общества, полное моральное банкротство целого народа, конечно же, не склонен смотреть на человека оптимистически. В общем и целом, я считаю, что пора пересмотреть наши взгляды на историю человечества, сформировавшиеся в эпоху Просвещения… В великой литературе античности или в сказаниях мы сталкиваемся с огромным потенциалом насилия. Ведь основные темы там – войны и убийства. История человечества начинается с изгнания из рая, и тут же следует братоубийство».
Энценсбергер подчёркивает, что процесс модернизации, которая, как считалась, сумеет осчастливить весь мир, вовсе не носит, как оказывается, универсальный характер. Совершенно очевидно, что образ жизни западных стран невозможно глобализировать. И это чревато последствиями.
«… Ежедневно появляется больше неудачников, чем тех, кому удаётся добиться успеха… Таковы последствия процесса глобализации. Вряд ли можно себе представить, что неудачники смирятся со своим положением. Такого не бывает. В этой связи очень важно сформулировать определение понятия «неудачник». Если оставить в стороне материальный аспект, то, судя по внутреннему состоянию людей, очень трудно определить, кто является неудачником. Неудачник – этот тот, кто чувствует себя неудачником. Но это субъективная сторона дела. Неудачник, по сравнению с кем? В каком смысле?..
…Неудачнику ежечасно и ежеминутно навязчиво напоминают о том, что он – неудачник… Таким образом, неудачник оказывается не просто неудачником, но ещё и униженным. А это, естественно, усиливает агрессивность. Можно понять, почему эта агрессивность выражается в слепом стремлении всё крушить».
«…Между вопросами «Каково сложившееся положение?» и «Что делать?» существует огромное различие. И не следует надеяться, что ответы на оба эти вопроса совпадут. Для того, чтобы ответить на вопрос «Каково сложившееся положение?», необходимо крайнее хладнокровие. Любые эмоции здесь неуместны. Пытаясь ответить на вопрос «Что делать?», я как личность больше не выступаю в роли стороннего наблюдателя. Смешение этих двух аспектов может иметь, по моему мнению, роковые последствия… Мораль интеллигенции заключается она в том, чтобы смотреть фактам в лицо».
«Я всегда был скептиком и поэтому никогда не был коммунистом. Конечно, после освобождения от фашистской диктатуры я стал убеждённым сторонником демократии. .. И не только в политологическом смысле, но и, так сказать, в экзистенциальном. Это значит, что у меня есть определённые представления о «минимуме цивилизации»… Этим «минимумом цивилизации» не могут и, судя по всему, никогда не смогут пользоваться все люди. Таким образом, ты вынужден занимать оборонительную позицию. И здесь возникает новая проблема – как удержать эти оборонительные позиции? Ответа на этот вопрос я не знаю».
Рекомендации
Ницше Фридрих. Полное собрание сочинений. Том 3., М., 2014.
Юный Ницше. 1856-1868. Автобиографические материалы. Избранные письма. Из ранних работ. М.,2014.
***
Балалыкин Д.А., Щеглов А.П., Шок Н.П.. Гален: врач и философ. – М., 2014 (с приложением трех текстов Галена)
Белый Ю.А. Йоганн Мюллер (Региомонтан). 1436-1476. М., 2013.
Гете Иоганн Вольфганг. Научные сочинения в 3-х томах. Том 1., М., 2014.
Дарвин Чарльз, Экман Пол. О выражении эмоций у человека и животных. Питер, 2014.
Пирогов Н.И. Записки старого врача. М., 2014.
Мэй Ролло. Взывая к мифу. М., 2014.
Раков Д.Л., Печейкина Ю.А. Парадоксальный мир невозможных фигур и оптических иллюзий. М., 2015.
***
Словарь основных исторических понятий. Избранные статьи в 2-х томах (из 8-ми томного немецкого издания). Сост. Ю.Зарецкий, К.Левинсон, Ширле. М., 2014. (Бюргер, гражданин, буржуазия; история; общество, общность; публичность; современность; политика; революция; народ, нация, национализм).
***
Эко Умберто. Искусство и красота в средневековой эстетике. М., 2014.
Сироткина Ирина. Шестое чувство авангарда. Танец, движение, кинестезия в жизни поэтов и художников. С-Пб., 2014.
Штрац Карл. Расы. Народы. Каноны красоты. Чье тело совершеннее? М., 2014.
Харрисон Лоуренс. Евреи, конфуцианцы и протестанты. Культурный капитал и конец мультикультурализма. М., 2014.
Ассанж Джулиан. Свобода и будущее интернета. М., 2014.
***
Страда Витторио. Этика террора. От Федора Достоевского до Томаса Манна. М., 2014.
Всероссийский комитет помощи голодающим. Документы. Составитель В.Д. Тополянский. М., 2014.
(Об уничтожении этого комитета по распоряжению Ленина в период 1-го голодомора 1921 года).
Холокост. Помнить и рассказать. Сост. Е.Г. Гологорский. М., 2013.
Манифест. Современность глазами радикальных утопистов. Искусство, политика, довиация. Сост. В.Климов. М., 2014.
Бобков Филипп. Как бороться с «агентами влияния». М., 2014. (Автор свыше 20-ти лет возглавлял V Управление КГБ СССР, то есть политическую контрразведку, и делится своим, снова ставшим актуальным, опытом).
***
Ефименко А.Я. История Украины и ее народа. М., 2015. (Лучший учебник по истории Украины 1896 г.)
Эренбург Илья. Лик войны. Воспоминания с фронта (1919, 1922-1924). Газетные корреспонденции и статьи (1915-1917). С-Пб., 2014.
Керенский Александр. Потерянная Россия. М., 2014.
Дочь философа Шпета. (Полная версия воспоминаний). М., 2014.
Мандельштам Н.Я. Собрание соч. в 2-х томах с предисловием Ю.Л.Фрейдина. Екатеринбург, 2014.
***
Хармс Даниил. Меня называют капуцином. М., 2014.
Монахов С.А. Оскар Паницца: Скандальный случай. М., 2014.
Жерар де Нерваль. Несмолкающий мотив. М., 2014. (Наиболее полное собрание стихотворных переводов).
Аннотации
25 years of IPA of Russia membership in the WPA
There have been explained the grounds of admission of the Independent Psychiatric Association of Russia in the World Psychiatric Association and its successful activities in spite of all various obstacles.
The obligatory condition for securing scientific substantiation and objectivity of psychiatric expert examination1
B.A.Protchenko, A.I.Rudiakov
It has been demonstrated that the USSR Ministry of Health through instrumentality of the Serbski Institute has totally placed under its command the forensic expert examination, having created the system of strict departmental subordination of expert psychiatrists and having appropriated the functions of justice which originated the line of politization of psychiatry. The necessity of independent psychiatric expert examination has been substantiated.
Key words: independent psychiatric expert examination, poliltization of psychiatry
The psychic and the somatic – alleged dualism
V.D.Topolyansky
The author demonstrates that it is necessary not to regard the patient as a conglomerate of “objective” and that is why reliable symptoms. Then “subjective” manifestations should not be set off against the objective ones and biochemical and physiological research should not substitute study of the whole organism.
Key words: functional and organic, psychic and somatic
On nature of autopersonamnesia – clinical example
A.Yu.Perekhov, P.B.Krysenko, N.I.Nikitenko (Rostov-on-Don)
In clinical example of endogenic mental disorder with two episodes of autopersonamnesia it was proved that this phenomenon was not related to amnestic syndrome, but represented manifestation of depersonalizational or dissociative disorder.
Key words: autopersonamnesia, biographic amnesia, depersonalization
The right of Public Prosecutor to obtain data containing medical confidential information
Yu.N.Argunova
The author discussed grounds and order of giving data concerning medical confidentiality on request of prosecutor’s bodies. It is noted that the volume of requested data must be limited by the subject of the prosecutor’s check. There were presented some cases of violations of legality on the part of prosecutor. The legal practice as well as the position of the European Court of Human Rights concerning proxy of public prosecutor were analyzed.
Key words: medical confidentiality, proxy of civil prosecutor’s bodies.
Support to persons with mental disabilities in exercising their legal capacity in light of the amendments to the Russian Civil Code
Dmitri Bartenev (Saint-Petersburg)
The article analyzes the impact of the amendments to the Russian Civil Code which will come into force on 2 March 2015 and will redefine the legal capacity framework by introducing partial legal capacity and supported decision-making as alternatives to the plenary guardianship. The author argues that the amendments to the Civil Code should be interpreted in light of the UN Convention on the Rights of Persons with Disabilities and in accordance with the approaches established by the Russian Constitutional Court and the European Court of Human Rights. Based on the human rights approach to the measures related to legal capacity the paper discusses practical recommendations regarding the application of new legislative framework.
Key words: partial legal capacity, supported decision-making, amendments to the Russian Civil Code
Thinking about the essence and social significance of conformity and conformism
B.V.Voronkov (Saint-Petersburg)
The author analyzes the signs and social consequences of conformity, explores the origins and causes of conformism, the prospects of confrontation.
Key words: conformity, conformism, social system, authoritarianism, totalitarianism.
Electroconvulsive therapy: knowledge, experience and attitudes of patients with schizophrenia.
E.B. Lyubov and the Research Group
Despite its proven efficacy and safety, electroconvulsive therapy (ECT) has a negative image and attracts widespread public criticism. According to a multicenter survey, knowledge and attitude concerning electroconvulsive therapy (ECT) is one of the important parameters for acceptance as a safe and effective treatment option. Patients undergoing ECT were usually poorly informed about it. This was attributable to factors such as unsatisfactory pre-treatment explanations or post-ECT memory impairment. Fear of ECT and distressing side effects were also present in a majority. Despite these problems, a vast majority of patients perceived ECT to be helpful and had positive views regarding the treatment. Much needs to be done to improve the everyday practice of ECT and to enhance patients’ satisfaction with the experience of treatment.
Keywords: ECT, attitude, awareness, knowledge, perceptions, experience, satisfaction, views, patients.
Satisfaction of medical personnel of mental hospitals with their work and its determinants (in estimations of doctors and nurses)
T. G. Svetlichnaya, E. A. Smirnovа (Arkhangelsk)
The article presents the results of medical and sociological study of job satisfaction of health workers in mental hospitals. Base for exploring was the two regional centers of Psychiatric Care in the Vologda region. The volume of observation was 78.3% of the staff working at the time of the study doctors and nurses. Only 40.2% of health employees are satisfied with their jobs. The main factors influencing satisfaction of medical works are state social support and economic incentives.
When unsatisfactory state social support chance to be dissatisfied by the work increases by 2.2 times, while inefficient economic incentives — by 0.6 times.
Key words: job satisfaction, hygienic factors, motivating factors, health professionals, mental hospitals.
Autism of children: epidemiology (review)
V.E.Kagan (Berlin, Germany)
The author presents the analytical review of data on prevalence of autism among children and factors of increasing its prevalence.
Key words: autism, prevalence, epidemiology
1 This text is the extract from the article of authors published in journal “Communist” 1989, 3. Republication from collection “Ways of renovation of psychiatry”. Materials of III Congress of IPA. – M., 1991, 35-41

Уведомление: Вялотекущие репрессии. Часть 1 - Recipe.Ru